
代謝性疾患
データでみる 代謝疾患と肝臓の関係性
サイトへ公開:2026年03月16日 (月)

患者:
この間、人間ドックの結果で、脂肪肝があるって指摘されちゃって
普段診療する代謝疾患患者さんが脂肪肝と診断されたとき、先生だったらどのように対応しますか?
2023年に提唱された脂肪性肝疾患の新たな定義1-3)では、過体重又は肥満の方や、糖尿病、脂質異常症、高血圧といった代謝疾患の患者さんで脂肪肝*1があればMASLD*2と診断されます4)
*1 脂肪性肝疾患:steatotic liver disease(SLD)
*2 代謝機能障害関連脂肪性肝疾患:metabolic dysfunction-associated steatotic liver disease(MASLD)
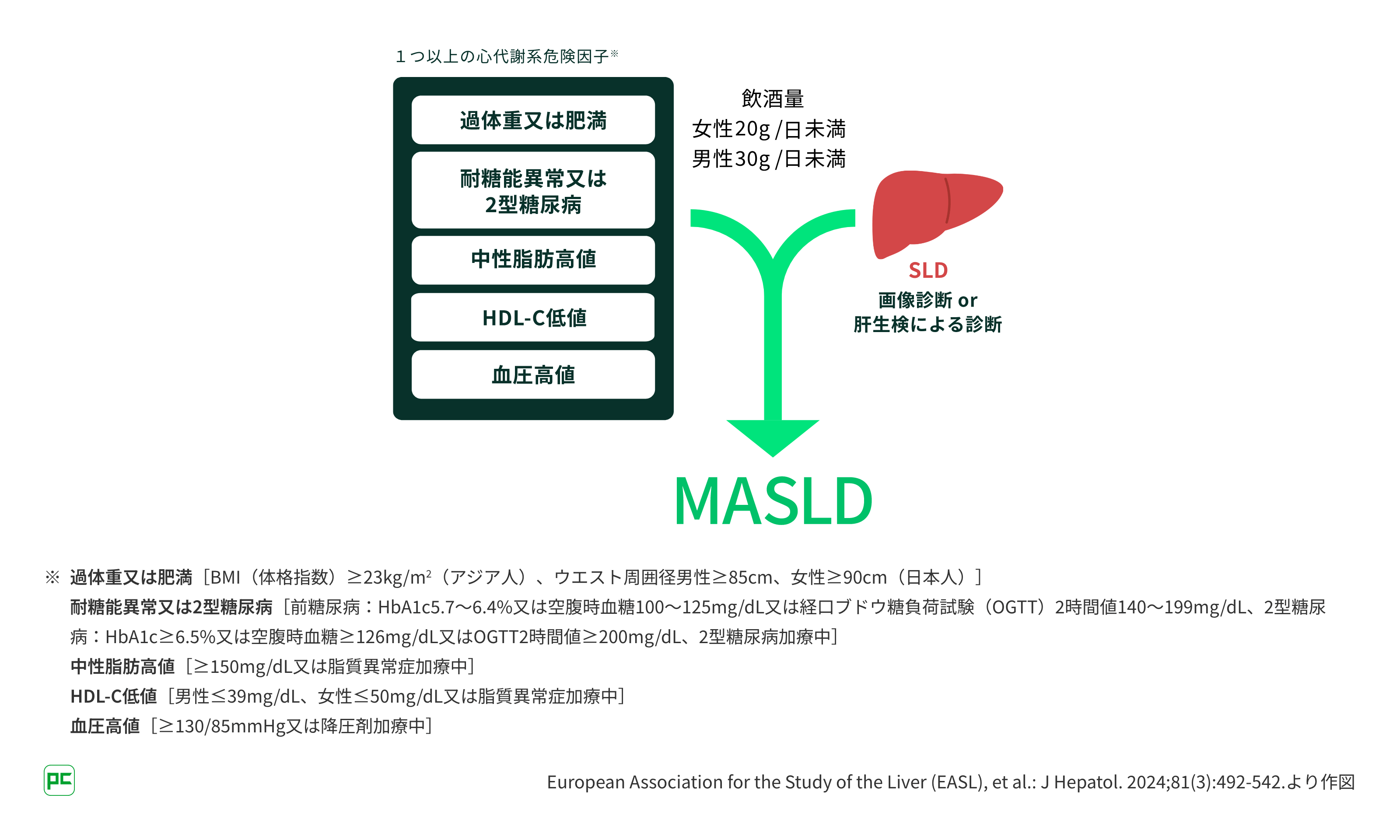
近年、代謝疾患の診療においてもMASLDを意識すべきことを示唆するさまざまなデータが報告されています
どのようなデータなのかみていきましょう
1 代謝疾患におけるMASLDの合併率
2 代謝疾患はMASLDの予後に悪影響を及ぼす
3 MASLDは心血管疾患(CVD)や新規代謝疾患発症のリスクとなる
1 代謝疾患におけるMASLDの合併率
代謝疾患患者さんの多くがMASLDを合併しています

国内のMASLD有病率は約10%〜30%と推定されています5)。
しかし、肥満、糖尿病、脂質異常症といった代謝疾患を背景にもつ患者さんでは、その有病率がより高率であることが示唆されています6)。
2 代謝疾患はMASLDの予後に悪影響を及ぼす
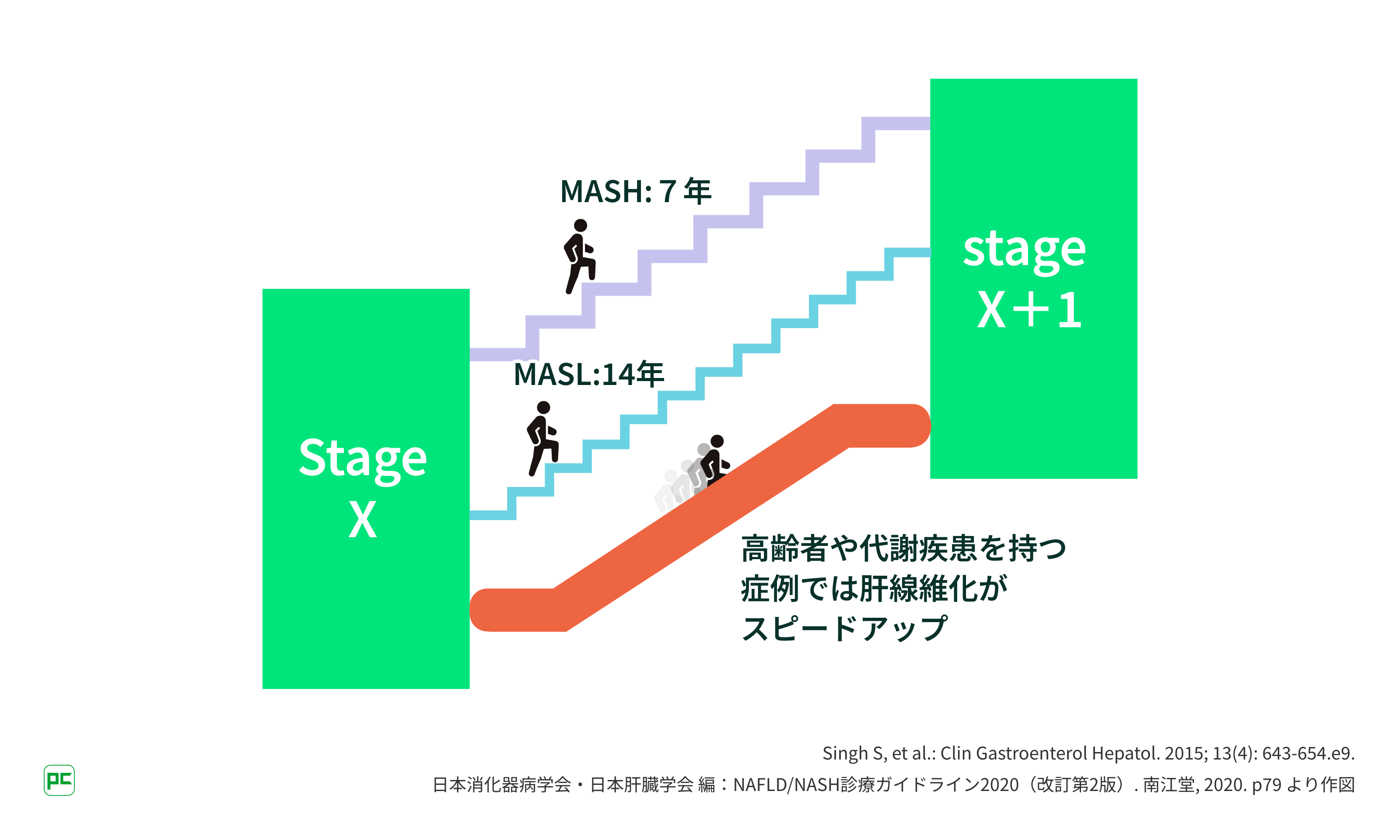
代謝疾患の合併で肝線維化はスピードアップ
MASLDの予後は肝線維化の程度で規定されます7)。
MASL*3では約14年に1段階の肝線維化の進展が想定され、病態進⾏は緩徐です。しかし、⾼齢者や代謝疾患(肥満・糖尿病・脂質異常症など)を持つ症例では線維化はさらに早く進みます8)。
*3 metabolic dysfunction-associated steatotic liver(MASL):MASLDのうち、組織学的な分類において肝細胞障害(肝細胞の⾵船様変性)がないもの9)
特に糖尿病と肥満はMASLDの⾃然経過に⼤きな影響を及ぼす
2024年に改訂された欧州肝臓学会(EASL)、欧州糖尿病学会(EASD)、欧州肥満学会(EASO)によるMASLD診療ガイドラインでは、MASLDの⾃然経過に与える影響の⼤きな要因について、次のように記載されています4)。
2型糖尿病と肥満(特に腹部肥満)はMASLD/MASH*4に関連した肝線維化、肝硬変および肝細胞癌への進⾏を含む、MASLDの⾃然経過に⼤きな影響を及ぼす代謝疾患である(LoE 2、強いコンセンサス)
*4 代謝機能障害関連脂肪肝炎:metabolic dysfunction-associated steatohepatitis(MASH)
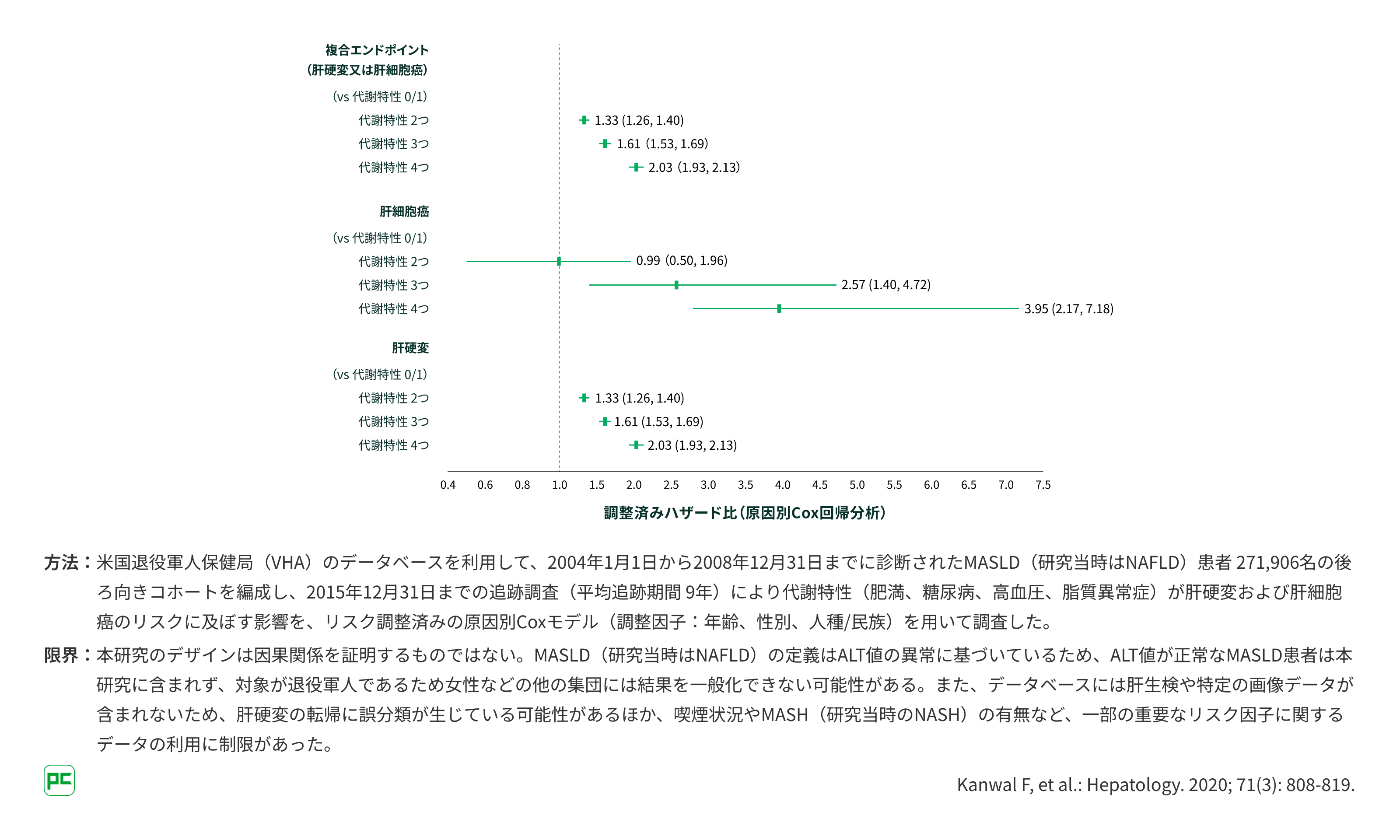
複数の代謝リスク因⼦をもつほどMASLD/MASHの疾患進⾏と肝細胞癌リスクが増加(海外データ)
⽶国の⼤規模コホート研究では、代謝リスク因⼦(肥満、糖尿病、脂質異常症、⾼⾎圧など)が1つ増えるごとに、MASLD患者さんの肝関連疾患の進⾏リスクが段階的に増加することが⽰されました10)。
3 MASLDは心血管疾患(CVD)や新規代謝疾患発症のリスクとなる
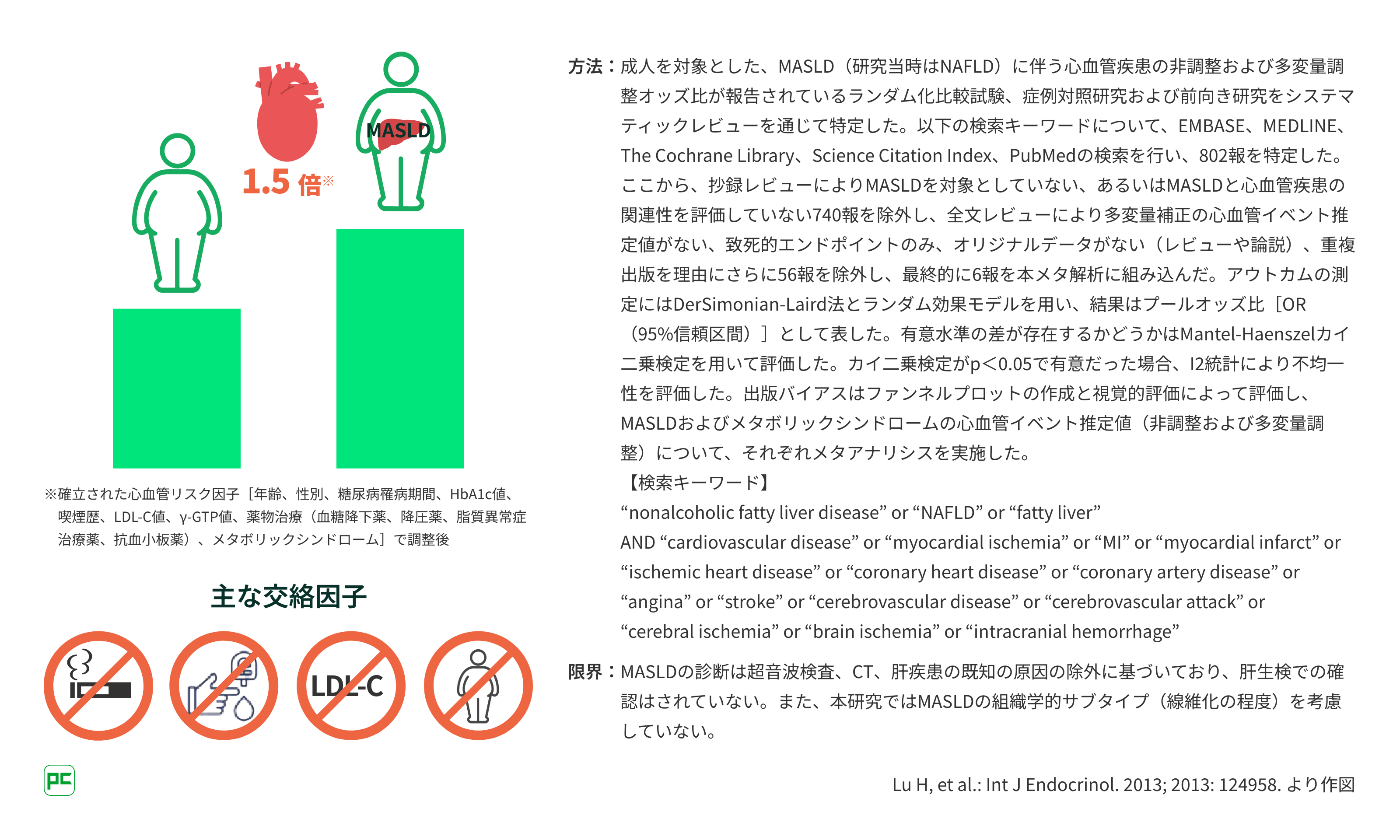
MASLDがあるとCVDリスクがさらに⾼く
MASLDがあると交絡因⼦の補正後も1.5倍程度⼼⾎管疾患(CVD)リスクが⾼くなるとする報告があり、MASLDがあること⾃体がひとつの⼼⾎管イベントリスクとなります11)。
メタボリックドミノの起点は…?
⽣活習慣病の成因・進展と、その合併症の発症や患者さんの予後に関して、「メタボリックドミノ」の概念が提唱されています12)。この「メタボリックドミノ」では、脂肪肝がメタボリックシンドロームの下流に位置付けられています13)。しかし近年の研究からは、肝臓への脂肪蓄積は新規代謝疾患発症のリスク因⼦であることが⽰唆され14)、脂肪肝はより上流に位置する可能性が考えられます。
実際に、MASLDは新規2型糖尿病発症の重要なリスク因⼦であることや、肝脂肪量測定(CAP)による脂肪定量値が⾼いほどその後の糖尿病発症リスクが⾼いことなどが報告されています15,16)。
MASLDの診断基準を考慮すると、医療機関に定期受診しているMASLD患者さんは、主に糖尿病内科や循環器内科にかかっている可能性があります
『NAFLD/NASH診療ガイドライン2020』では、代謝性の危険要因を有する症例(肥満、糖尿病、脂質異常症、⾼⾎圧など)で肝逸脱酵素/腹部超⾳波検査の異常所⾒があれば肝線維化の評価が推奨されています17)
代謝疾患における“肝臓”への意識が、患者さんの合併症予防や予後改善に寄与するかもしれません
代謝疾患患者さんを診る際は、肝臓に⽬を向けてみませんか?
【参考文献】
- Rinella ME, et al.: Hepatology. 2023; 78(6): 1966-1986.
- Rinella ME, et al.: J Hepatol. 2023; 79(6): 1542-1556.
- Rinella ME, et al.: Ann Hepatol. 2024; 29(1): 101133.
- European Association for the Study of the Liver (EASL), et al.: J Hepatol. 2024; 81(3): 492-542.
- Tobari M, et al.: Gut Liver. 2020; 14(5): 537-545.
- Fujii H, et al.: Hepatol Res. 2023; 53(11): 1059-1072.
- ⽇本肝臓学会 編:NASH・NAFLDの診療ガイド2021. ⽂光堂, 2021.
- ⽇本消化器病学会・⽇本肝臓学会 編:NAFLD/NASH診療ガイドライン2020(改訂第2版). 南江堂, 2020. p 79
- ⽇本消化器病学会・⽇本肝臓学会 編:NAFLD/NASH診療ガイドライン2020(改訂第2版). 南江堂, 2020. p 28
- Kanwal F, et al.: Hepatology. 2020; 71(3): 808-819.
- Lu H, et al.: Int J Endocrinol. 2013; 2013: 124958.
- 伊藤 裕. ⽇本臨牀. 2003; 61(10): 1837-1843.
- 伊藤 裕. ⽇本内科学会雑誌. 2018; 107(9): 1913-1920.
- Demir M, et al.: Obes Rev. 2023; 24(10): e13612.
- Sakai K, et al.: J Diabetes Investig. 2024; 15(12): 1788-1796.
- Nakatsuka T, et al.: Hepatol Res. 2025; 55(8): 1101-1110.
- ⽇本消化器病学会・⽇本肝臓学会 編:NAFLD/NASH診療ガイドライン2020(改訂第2版). 南江堂, 2020. p xx
この記事はお役に立ちましたか?
その他の関連情報




