
代謝性疾患
MASLD/MASH診療の最前線 第1回 疾患概念のアップデートと代謝疾患との相互連関
サイトへ公開:2026年03月16日 (月)
ご監修:
中川 勇人 先生(三重大学大学院医学系研究科 消化器内科学 教授) 玉城 信治 先生(武蔵野赤十字病院 消化器内科 副部長)

2023年、“alcoholic”や“fatty”といった用語が差別的であることを主な理由として、脂肪性肝疾患の新たな病名と分類法が提唱されました。
これにより、脂肪性肝疾患をsteatotic liver disease(SLD)と総称し、従来の非アルコール性脂肪性肝疾患(NAFLD)/非アルコール性脂肪肝炎(NASH)は、メタボリック症候群の基準の一部を満たす場合に限定して、代謝機能障害関連脂肪性肝疾患(MASLD)/代謝機能障害関連脂肪肝炎(MASH)と診断されることになりました。
今回は、三重大学大学院医学系研究科 消化器内科学 教授 中川 勇人 先生と、武蔵野赤十字病院 消化器内科 副部長 玉城 信治 先生の2人のエキスパートをお招きし、MASLD/MASH診療の最前線についてお話を伺いました。
インタビューの内容は全2回にわたりご紹介します。第1回の今回は、疾患概念や代謝疾患とのかかわりについてです。
Summary
- 従来のNAFLDに対して、MASLDはメタボリックシンドロームとの関連を強く意識した診断基準となった
- MASLDは肥満症、糖尿病、脂質異常症といった各種代謝疾患と相互連関しているが、肝疾患および心血管疾患の独立した危険因子であることも知られ1,2)、ひとつの疾患として適切に管理していく必要がある
- 欧州のMASLD診療ガイドラインでは、疾患定義の変更に伴い糖尿病をはじめとした心代謝系危険因子と肝病態悪化リスクの関連や、MASLDにおける心血管イベント等の全身合併症の重要性が記述された3)
- Simon TG, et al.: Gut. 2021; 70(7): 1375-1382.
- Simon TG, et al.: Gut. 2022; 71(9): 1867-1875.
- European Association for the Study of the Liver (EASL), et al.: J Hepatol. 2024; 81(3): 492-542.
今回の名称変更の背景や、脂肪性肝疾患の新分類で重要とお考えの点を教えてください
玉城先生:
従来の非アルコール性脂肪性肝疾患(NAFLD)は、肝臓に脂肪蓄積を認め、アルコールなどによる二次性脂肪肝を除外することで診断されていました1)。しかし、NAFLDは肥満や糖尿病などのメタボリックシンドロームと強く関連した病態であり、これまでの病名や診断基準は病気の本質と一致していませんでした。そこで今回、病気の本質にあわせた改定がなされ、新たな名称である代謝機能障害関連脂肪性肝疾患(MASLD)は、5つの心代謝系危険因子の異常を1つ以上満たし、脂肪肝を認めることで診断されることとなりました(図1,2)。
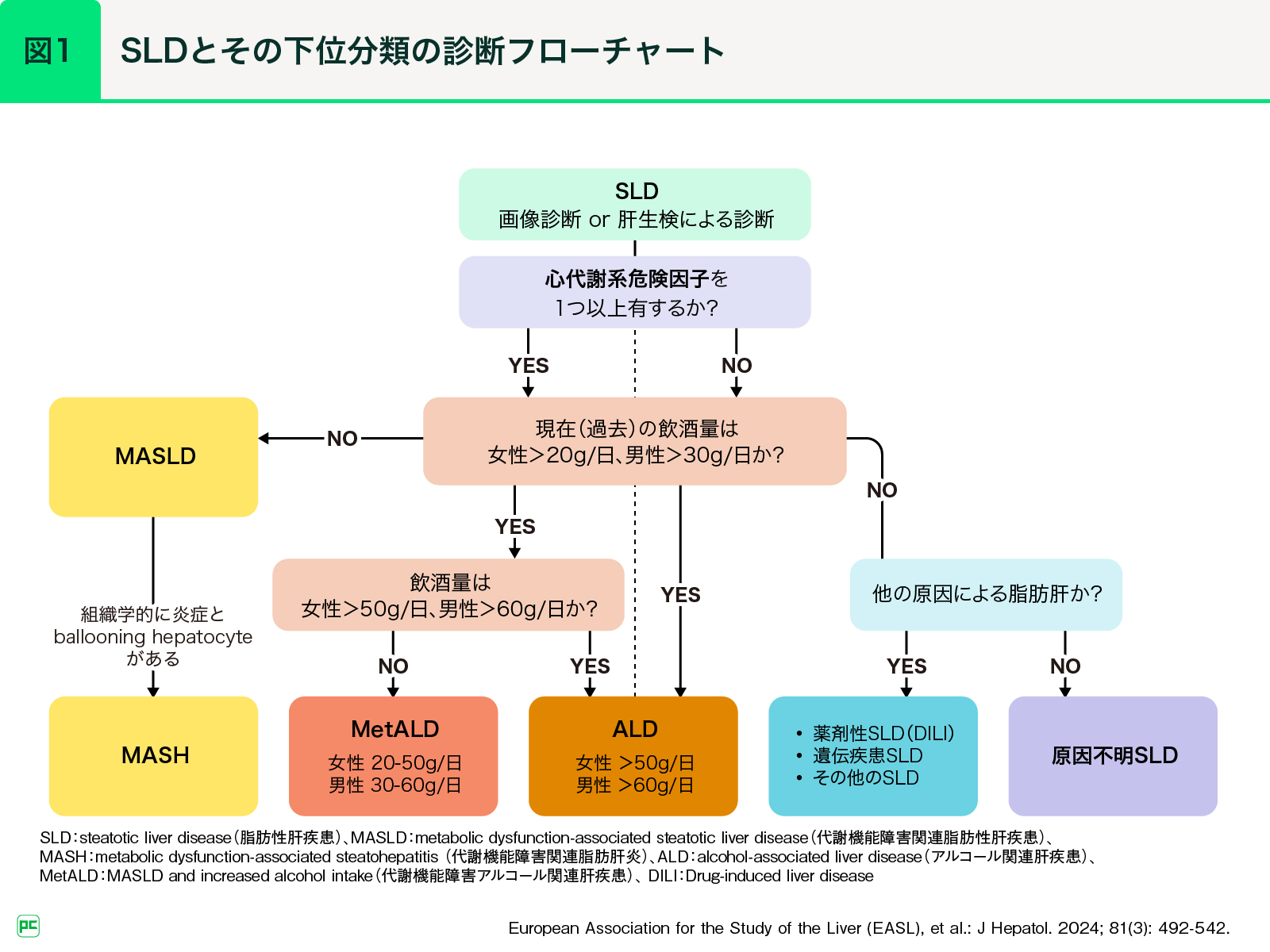

●NAFLDとMASLDの一致率
玉城先生:
しかし定義が変わったことで、「NAFLDとMASLDは同じ病気か」という疑問が発生します。そこで当院の人間ドックを受診した患者さんを対象に両疾患の一致率を検証したところ、NAFLD症例3,709例のうち、5つの心代謝系危険因子の異常を1つ以上満たしMASLDと診断された症例は96.7%でした2)。欧米の報告も98~99%の一致率で私たちのデータが一番低いくらいなので3,4)、従来NAFLDとされてきた患者さんはほぼそのままMASLDに該当すると考えられます。
●MASLD・MetALD・ALDの合併症リスクの違い
玉城先生:
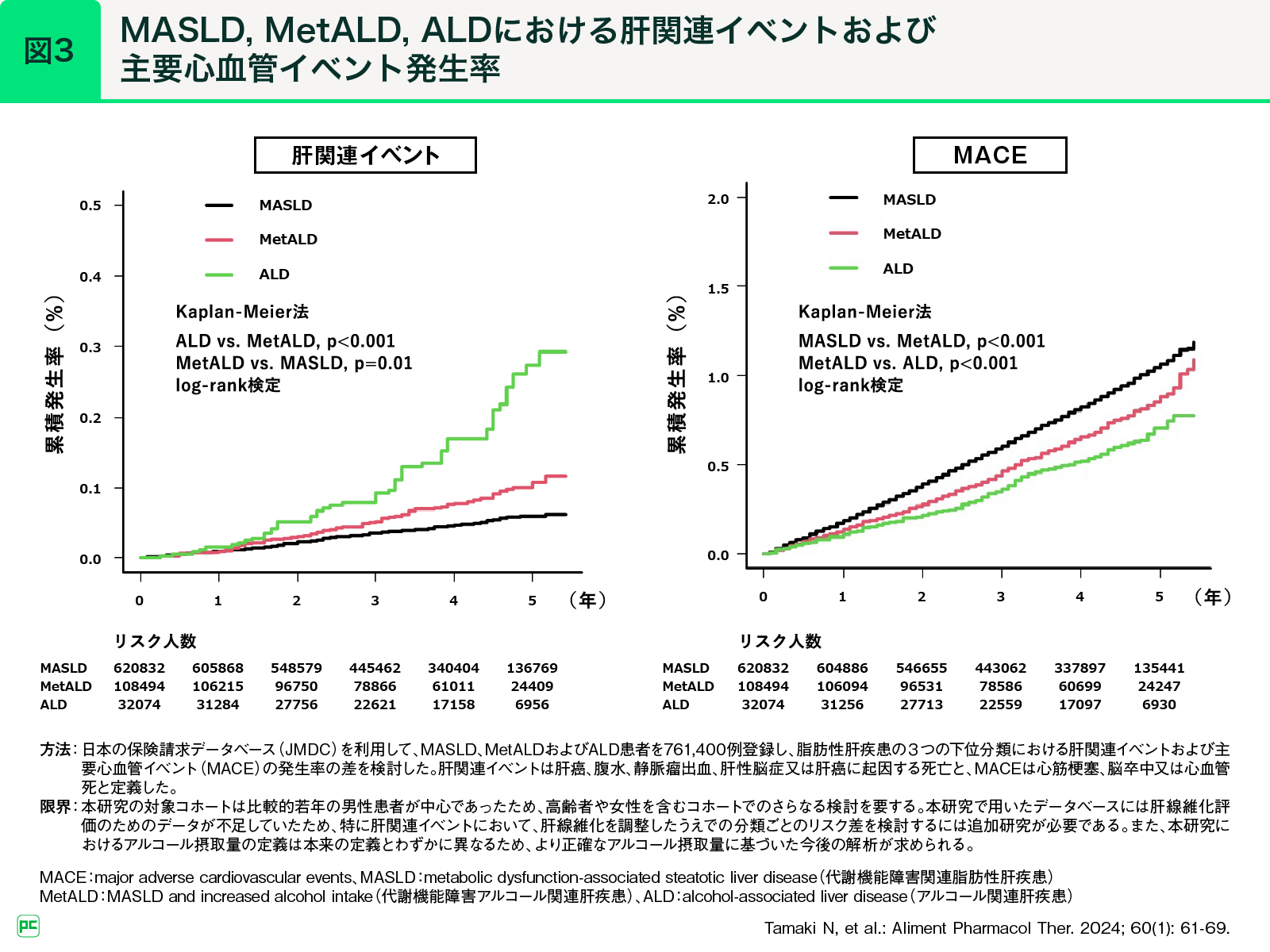
また、今回新たな脂肪性肝疾患の分類として、中等量の飲酒を伴う症例に代謝機能障害アルコール関連肝疾患(MetALD)と病名が付けられたことは重要な点のひとつだと考えています。これまではこのような疾患の定義はありませんでした。
ここで生じるのが、「MetALDを独立して扱う意義があるのか」という疑問です。この点についてMASLD、MetALD、ALDの合併症発生率を検討したところ、肝関連イベントの発生率は飲酒量が多いほど高く、主要心血管イベント(MACE)ではMASLDで最も高く、MetALD、ALDの順に低下しました(図3)。このようにMASLD、MetALD、ALDの合併症発生リスクには違いがあり、これらを独立して扱う新たな疾患概念には意義があると考えられます。
●心代謝系危険因子と合併症リスク
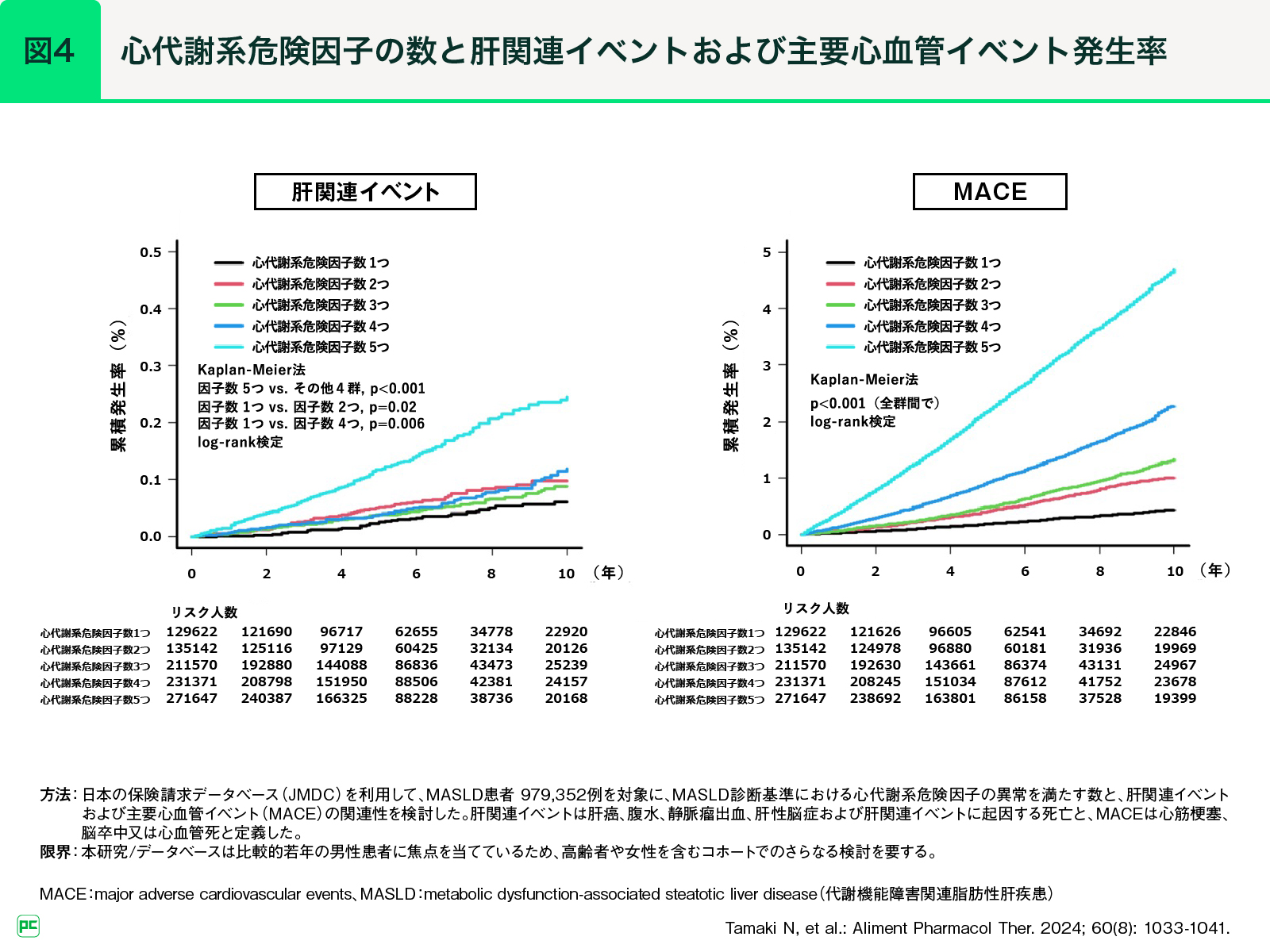
玉城先生:
もうひとつ、MASLD症例における合併症発生リスクと5つの心代謝系危険因子の関連についても検証を行いました。該当する心代謝系危険因子数とイベント発生率の関連を検討した結果、主要心血管イベント(MACE)は危険因子の数に応じて増加した一方、肝関連イベントでは、危険因子の数に応じた段階的な増加は認められませんでした(図4)。肝硬変が進行すると、コレステロール値が下がったり見かけ上の血糖値が下がったりして、かえって危険因子の数が少なくなることがあるので、この結果は解釈が難しいところではあります。ただ少なくとも、MASLDにおける心血管イベントリスクを低下させるには代謝疾患の治療が重要であり、一方肝関連イベントリスクは危険因子の数だけでは予測できないということはいえるのではないかと思います。
中川先生:
いずれも大変重要なデータだと思います。MetALDは新しく定義づけられたことで病態が明らかになる非常にいい例で、私も今回提唱された新たな名称・分類の中で重要な点のひとつだと思っています。
NAFLDとMASLDの一致率について、玉城先生のデータは欧米に比べて低いというお話でしたが、それはかつてのいわゆるLean NAFLD(BMI<23kg/m2)が日本人に多いためでしょうか。新しい定義ではそうした患者さんが漏れてしまうことになりますが、そのような患者さんの予後は検討されていますか。
玉城先生:
日本人では肝臓に脂肪をため込みやすくMASLD/MASHを発症しやすい遺伝的素因をもつ方が一定割合存在します5)。その結果、MASLDの診断に用いられる5つの心代謝系危険因子の異常を1つも満たさないものの、脂肪肝は認めるという方が少なからずいらっしゃるので、ご指摘の要因は確かにあると思います。こうした患者さんの予後に関する検討はまだ十分ではありませんが、絶対数が少ないのでイベントリスクを正確にフォローできるかも定かではありません。ただ、肝関連イベントを発生しやすい患者さんがこの集団に集中している可能性もあるので、診断基準から外れたからといって今後診療していく必要がないとはいいきれないと思います。
脂肪肝と各種代謝疾患(肥満症、糖尿病、脂質異常症)には、具体的にどのようなかかわりがあるのでしょうか?
●MASLDと肥満症
中川先生:
まず、MASLD発症の最も重要な危険因子として肥満症があります。肝脂肪の由来として、食事由来、内臓脂肪由来、de novo合成由来の3つがありますが、MASLDでは内臓脂肪由来が約60%を占めることが報告されています6)。さらに内臓脂肪由来の炎症性サイトカインがMASLDの病態を悪化させることも知られ7)、内臓肥満はMASLDの発症・進展にとりわけ重要な因子であるといえます。
●MASLDと糖尿病
中川先生:
そして、5つの心代謝系危険因子の中で最も重要な相互連関を示すのは糖尿病です。現在、糖尿病患者さんの約半数にMASLDがあり、MASLD患者さんの15%程度が糖尿病を合併しているといわれています8,9)。MASLDでは、糖尿病があると肝線維化の進行速度が1.7倍速くなる、あるいは、肝関連イベント発生率が2.15倍、肝発癌リスクが5.34倍高くなるといった報告があるので10,11)、MASLDを診療するうえで糖尿病の有無は非常に重要なポイントになります。
●MASLDと脂質異常症
中川先生:
脂質異常症との関連も重要で、MASLDでは肝臓におけるVLDL産生が亢進し、血中脂質を上昇させます。とりわけ動脈硬化の原因となりやすいsmall dense LDLの産生を増加させることが知られ、動脈硬化を促進する可能性が示唆されています12)。実際MASLDがあると、交絡因子の補正後も1.5倍程度CVDリスクが高くなるといわれており13)、やはりMASLDがあること自体がひとつの心血管イベントリスクになっているといえると思います。
玉城先生:
中川先生からお話しいただいたとおりで、MASLDと代謝疾患の相互連関は間違いなくあると思います。そこでひとつポイントになるのが、相互連関があるなら「MASLDを診断する意味があるのか」という点です。MASLDはメタボリックシンドロームのひとつであって、わざわざ脂肪肝の有無を確認して個別に診断する必要はないだろうという意見もあると思います。ただ近年の報告でもMASLDは糖尿病や高コレステロール血症とは別の独立した危険因子として、肝疾患のみならず心血管疾患の発生リスクを高めるといわれているため14,15)、やはりひとつの疾患としてきちんとケアしていくことが大事なポイントになると考えられます。
中川先生:
脂肪肝が心血管疾患の独立した危険因子であるとするメタアナリシス13)もあるくらいなので、脂肪肝をケアする意義はいくつものエビデンスによって支持される状況にあると思います。また、健康診断受診者集団を対象とした肝脂肪量測定(CAP)で、脂肪定量値が高いほどその後の糖尿病発症リスクが高かったとする報告もあり16)、最近ではメタボリックシンドロームの出発点として脂肪肝が重要なのではないかともいわれています。
2024年に改訂されたEASL-EASD-EASOのMASLD診療ガイドライン*は、国内の診療にどのような影響をもたらすと考えられますか?
* EASL:欧州肝臓学会、EASD:欧州糖尿病学会、EASO:欧州肥満学会
European Association for the Study of the Liver (EASL), et al.: J Hepatol. 2024; 81(3): 492-542.
中川先生:
EASL-EASD-EASOのガイドラインの最大のアップデートポイントは、先ほどから話題になっている疾患定義の変更です。これに伴い、糖尿病をはじめとした心代謝系危険因子の異常が肝病態悪化リスクと関連していることや、MASLDで肝臓のみならず心血管イベント等の全身合併症が重要であることが明記されました17)。
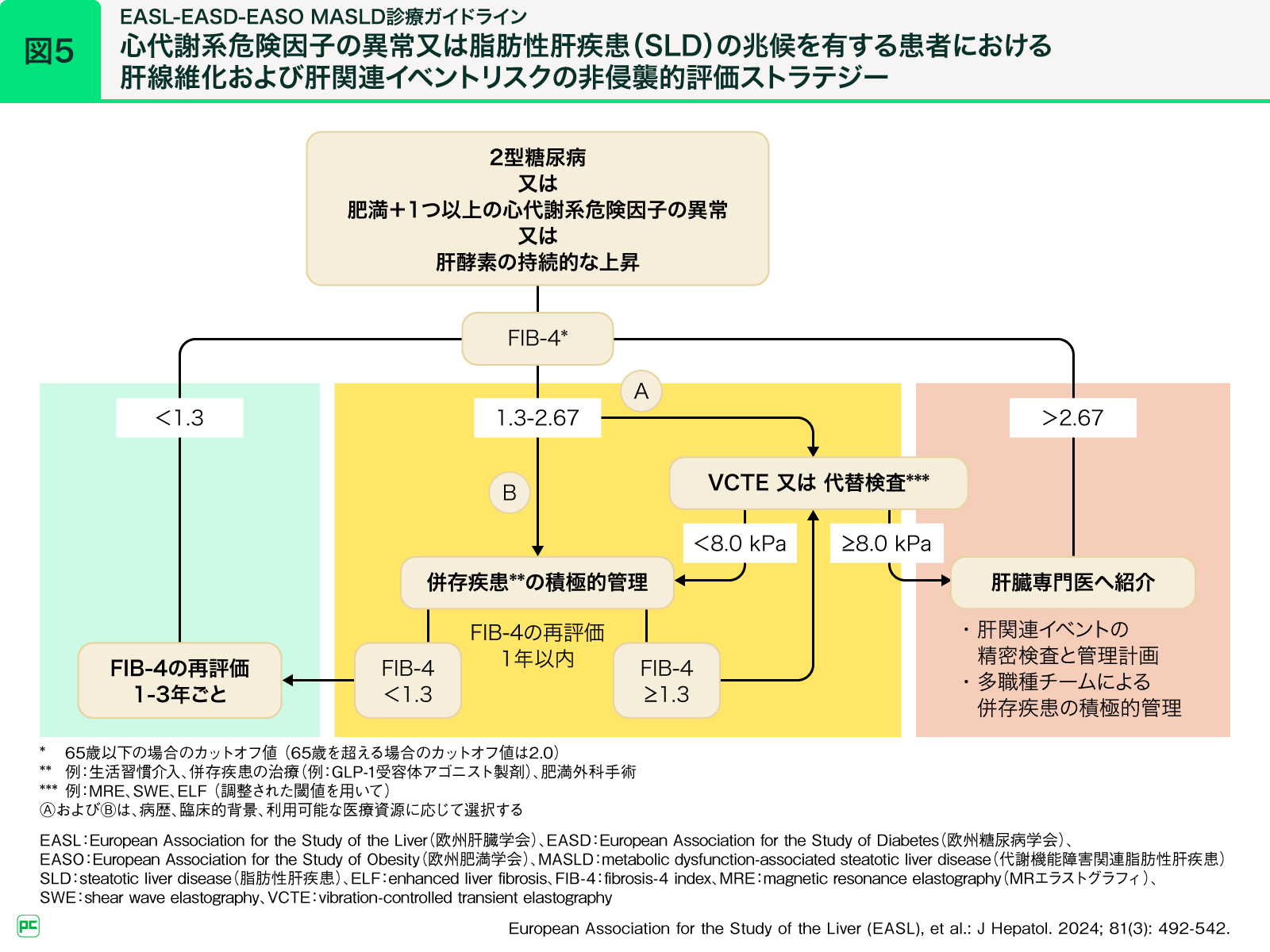
肝関連イベントリスクが高い患者さんの拾い上げについては、非侵襲的診断法(NIT)を用いたフローチャートが提案されています(図5)。この辺りは、日本オリジナルの線維化マーカーや保険適用の状況も勘案する必要があるため、今後日本の現状に合わせた独自のフローチャートも検討していくことになるかと思います。
玉城先生:
先ほど中川先生から紹介があったように、糖尿病を背景としたMASLD患者さんが非常に多いのが現状です。したがって、欧州のガイドラインの記載を踏まえると、今後糖尿病を合併したMASLD患者さんでは脂肪肝を意識した診療を行っていくことが増えると予想されます。これは世の中全体のコンセンサスかといわれると必ずしもそうでない部分もあると思いますが、欧州のガイドラインにはEASD(欧州糖尿病学会)が入っていて、糖尿病領域の先生方が同意した診療体系が示されていることを考えると、今後の大きな潮流のひとつになることは間違いないと思います。
また、ハイリスクMASLDを同定するためのストラテジーは、『NAFLD/NASH診療ガイドライン2020(改訂第2版)』1)に肝線維化進展例の絞り込みフローチャートが示されていて、すでに大きな流れは完成されています。かかりつけ医が血液検査によるスクリーニングを行い、専門医が肝生検やエラストグラフィで精査する、という基本の流れは今後も変わらず継承されていくと思います。
中川先生:
ただ、線維化だけでなく炎症マーカーや病勢を意識することも重要だと考えます。たとえば線維化が進んでいなくても、進行が早ければ脂肪肝あるいは心代謝系危険因子への積極的な介入が必要だと思うので、病勢が高い方に対するストラテジーというのは今後われわれが検討していくべき課題だと思っています。
今回はインタビュー内容のうち、MASLD/MASHの疾患概念と代謝疾患との相互連関を中心にご紹介しました。
次回は、肝線維化進展例を同定するための診療科連携と将来的な個別化医療に向けたMASLDの最新研究に関するインタビュー内容をご紹介します。
- 日本消化器病学会・日本肝臓学会 編:『NAFLD/NASH診療ガイドライン2020(改訂第2版)』. 南江堂, 2020.
- Suzuki K, et al.: Hepatol Res. 2024; 54(6): 600-605.
- Loomba R, et al.: Aliment Pharmacol Ther. 2024; 59(2): 150-156.
- Younossi ZM, et al.: J Hepatol. 2024; 80(5): 694-701.
- Nishioji K, et al.: PLoS One. 2015; 10(10): e0140427.
- Donnelly KL, et al.: J Clin Invest. 2005; 115(5): 1343-1351.
- Wree A, et al.: Digestion. 2011; 83(1-2): 124-133.
- Sumida Y, et al.: Int J Mol Sci. 2020; 21(12): 4337.
- Fujii H, et al.: Hepatol Res. 2023; 53(11): 1059-1072.
- Huang DQ, et al.: Gastroenterology. 2023; 165(2): 463-472.e5.
- Huang DQ, et al.: Lancet Gastroenterol Hepatol. 2023; 8(9): 829-836.
- Martin A, et al.: Curr Atheroscler Rep. 2022; 24(7): 533-546.
- Lu H, et al.: Int J Endocrinol. 2013; 2013: 124958.
- Simon TG, et al.: Gut. 2021; 70(7): 1375-1382.
- Simon TG, et al.: Gut. 2022; 71(9): 1867-1875.
- Nakatsuka T, et al.: Hepatol Res. 2025 May 30. doi: 10.1111/hepr.14216.
- European Association for the Study of the Liver (EASL), et al.: J Hepatol. 2024; 81(3): 492-542.
この記事はお役に立ちましたか?
その他の関連情報




