
代謝性疾患
MASLD最新論文~注目データ解説~
サイトへ公開:2026年04月28日 (火)
ご監修:鎌田 佳宏 先生(大阪大学大学院医学系研究科 保健学専攻・生体物理工学講座 教授)

2025年12月に発表された、脂肪性肝疾患(SLD)と代謝性疾患の関わりに関する最新論文。
その背景やデータの臨床的意義について、筆頭著者である大阪大学大学院医学系研究科 保健学専攻・生体物理工学講座 教授の鎌田 佳宏先生にお伺いします。
Steatotic Liver Disease: A Key Related Risk Factor in the Emergence of Metabolic Syndrome-Related Disorders
Kamada Y, et al.: Hepatol Res. 2025 Dec 4. doi: 10.1111/hepr.70088.
(COI:本研究は日本ベーリンガーインゲルハイム株式会社による資金提供を受けている)
論文の要点
POINT1
SLDと代謝性疾患の密接な関連は知られるものの、その発症順序や因果の方向性は長年のクリニカルクエスチョンであった
POINT2
本研究では、健診コホートを用いて、SLDの存在がその後のメタボリックシンドローム関連疾患(2型糖尿病・高血圧・脂質異常症)発症に与える影響が検討された
POINT3
多変量解析の結果、「肥満」であること以上に、「肝臓に脂肪が蓄積している」ことが、メタボリックシンドローム関連疾患発症の重要なリスクであることが示された
図1
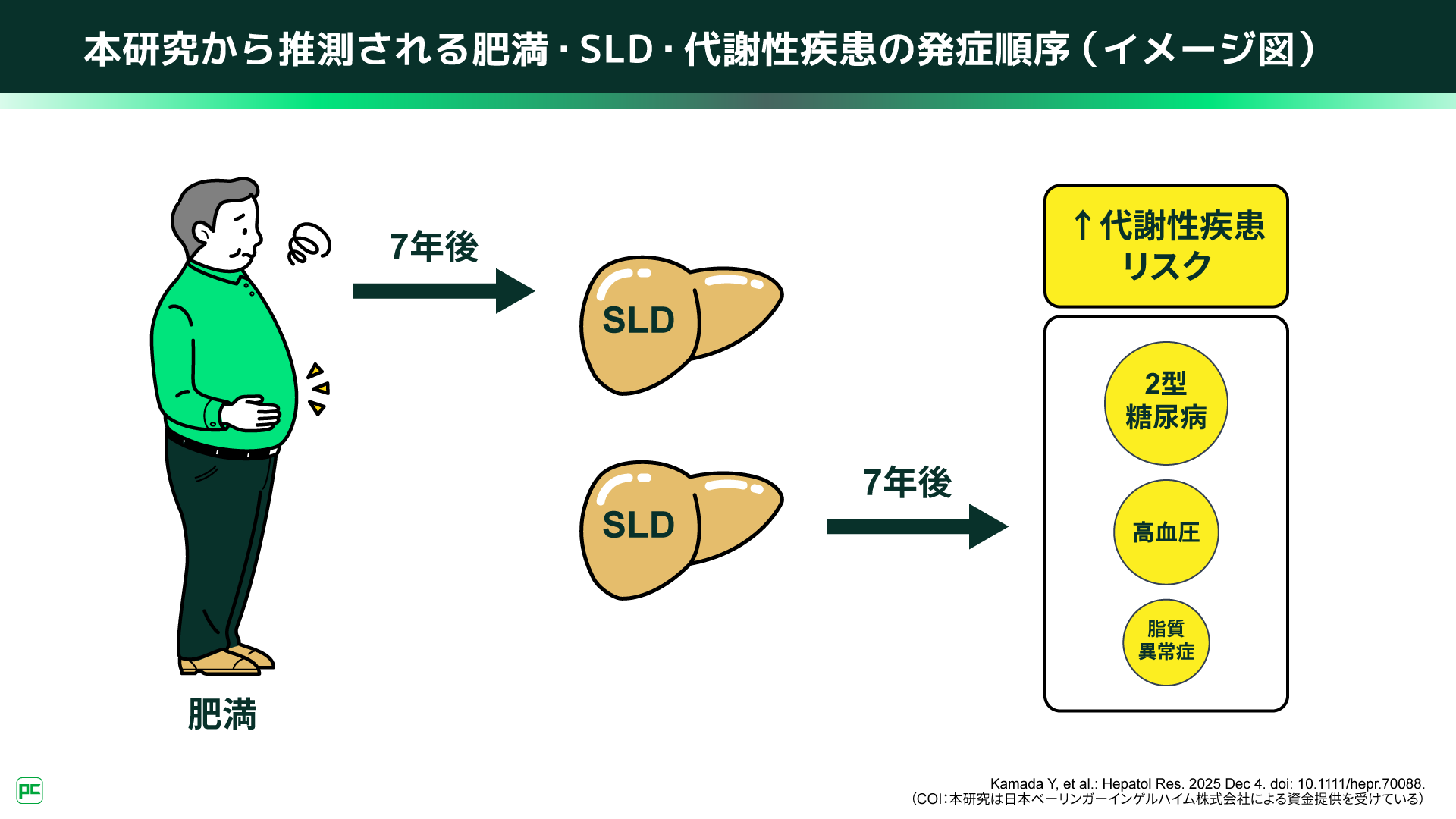
POINT1
Q. 今回の研究の背景について教えてください
SLDは日本の成人の4人に1人が罹患するcommon diseaseです1)。2023年にはSLDの分類・診断基準が改訂され、従来のNAFLD/NASH*1はMASLD/MASH*2に変更されました。
私はSLDを主たる研究領域としていますが、2型糖尿病・高血圧・脂質異常症といったメタボリックシンドローム関連疾患(以下、MetS関連疾患)に対し、SLDは「下流(結果)」なのか、「上流(原因)」なのか、あるいは双方向なのかという問いは、長年のクリニカルクエスチョンでした。SLDとこれらの疾患の密接な関連はよく知られていますが、発症の順序や因果の方向性についてはよくわかっていないのが現状です。私は以前から、SLDはMetS関連疾患発症の「上流リスク因子」ではないかと考えており、その仮説を検証したいと思っていました。
本研究では、私が以前所属していた研究室で長年追跡調査している健診コホートを利用しました。通常、健診データの解析では毎年の受診率の低下がネックとなり、同一集団を長期間追跡することは容易ではありません。しかし本コホートでは、ベースラインと7年後の2地点で健診を受診していた方が700名以上おられました。幸い、全例で腹部超音波検査によるSLD判定がなされ、血糖値や血圧をはじめとする解析に必要なデータもそろっていたため、このコホートを用いて縦断研究を行い、ベースライン時のSLDがMetS関連疾患(2型糖尿病・高血圧・脂質異常症)の発症にどう寄与しているのか明らかにしようと考えたのです。
1) Fujii H, Kamada Y, et al.: Hepatol Res. 2023; 53(11): 1059-1072.
*1 NAFLD:非アルコール性脂肪性肝疾患、NASH:非アルコール性脂肪肝炎
*2 MASLD:代謝機能障害関連脂肪性肝疾患、MASH:代謝機能障害関連脂肪肝炎
POINT2
Q. 研究ではどのようなことが明らかとなりましたか?
ベースラインのSLDの有無はその後のMetS関連疾患の罹患に関連しており(図2)、当初の仮説通り、「SLDが将来のMetS関連疾患発症の『上流リスク因子』である」ことが示されました。
図2
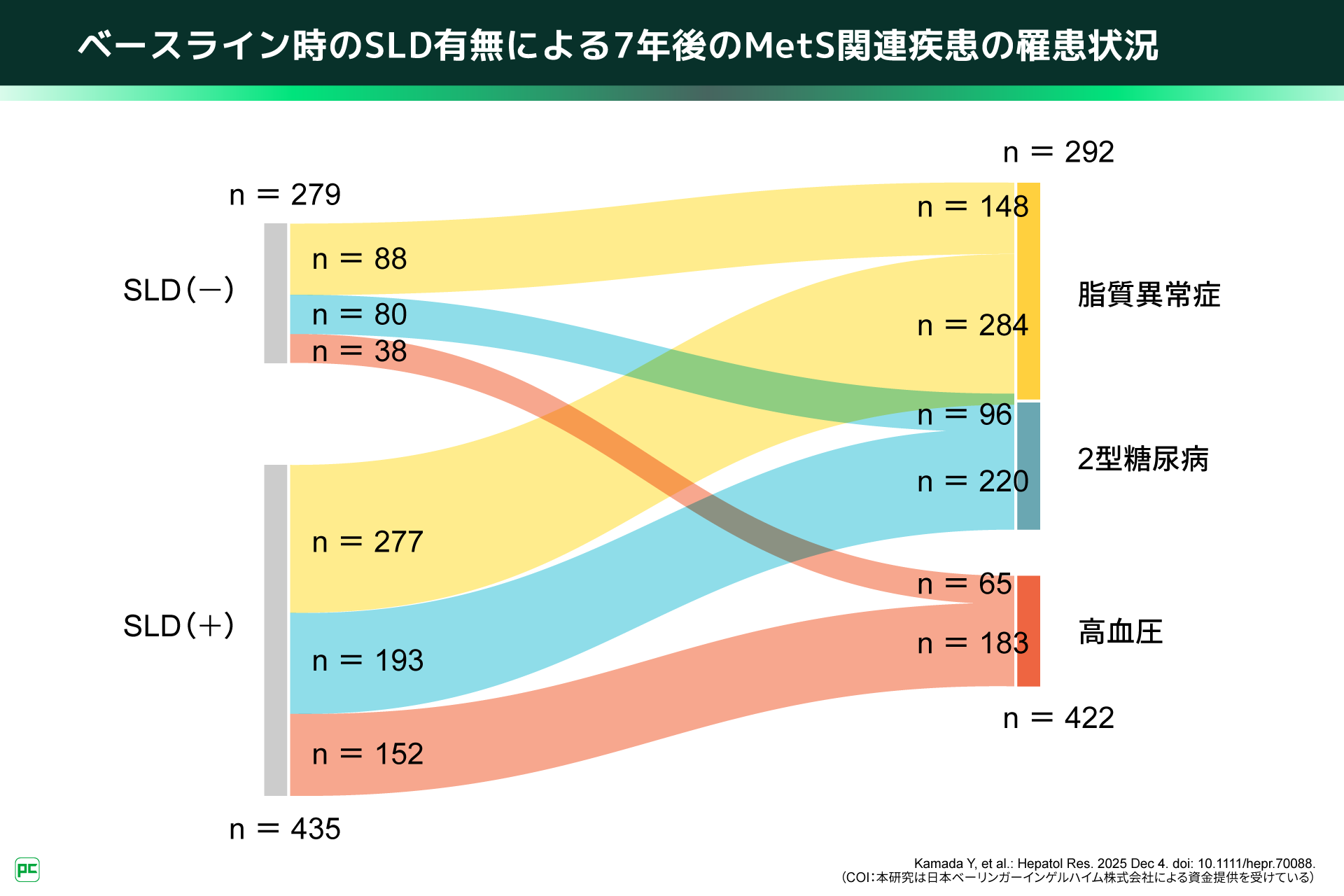
本研究の解析対象は、2009年~2011年(ベースライン)と7年後の健診を受診し、データがそろっていた714名で、ベースラインでSLDを認めたのは435名(60.9%)でした。
まず、7年後のMetS関連疾患の罹患(Incidence)に寄与する因子を検討したところ、2型糖尿病・高血圧・脂質異常症のすべてで、ベースライン時のSLDが独立したリスク因子でした(図3)。さらに、ベースラインで非罹患であった集団の新規発症(Development)についても、SLDは2型糖尿病および高血圧の独立したリスク因子として抽出されました(図4)。これに対し、SLDの新規発症(Development)においては肥満が唯一の独立したリスク因子であり、2型糖尿病や高血圧はリスク因子ではありませんでした。
図3
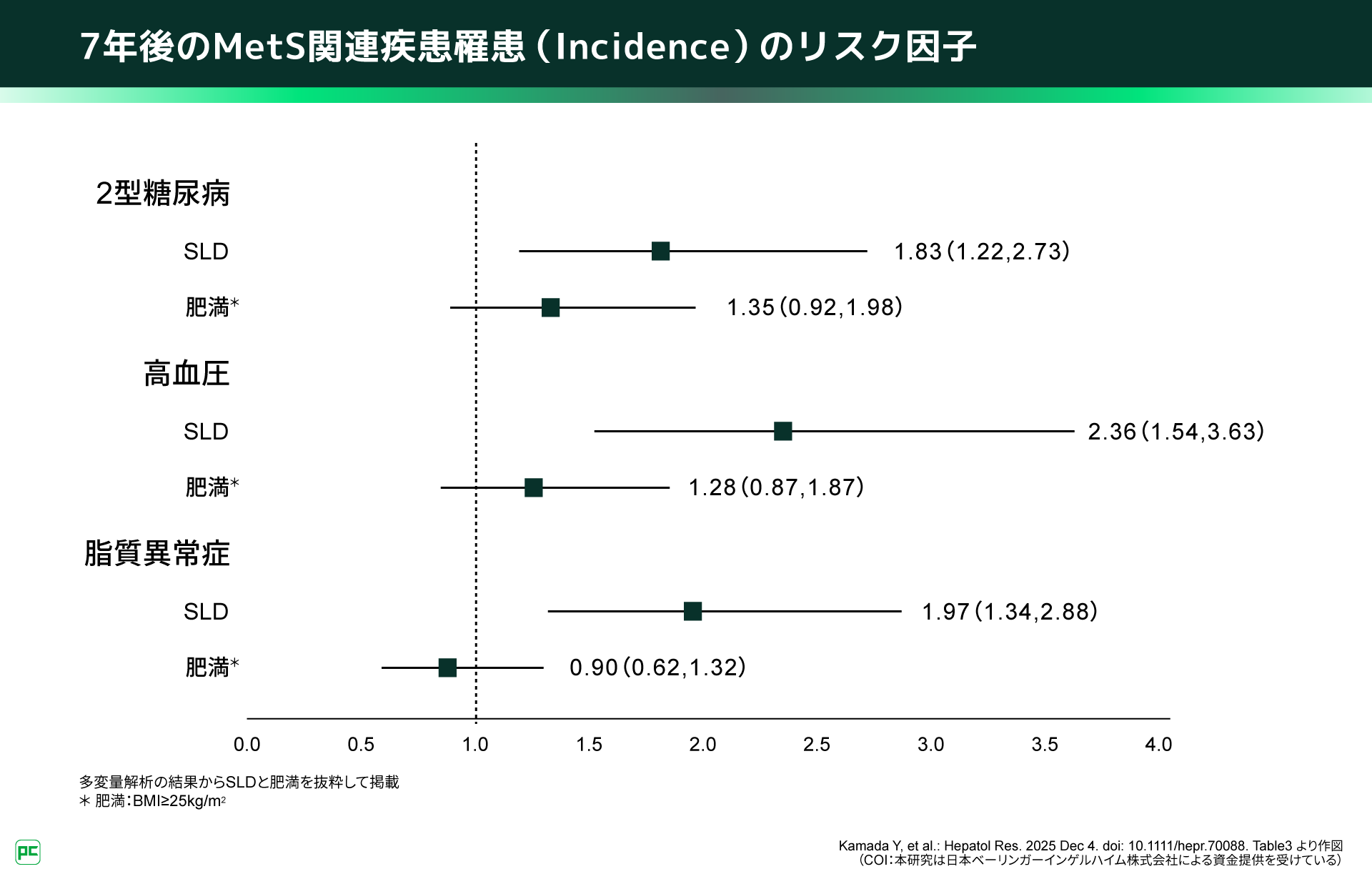
図4
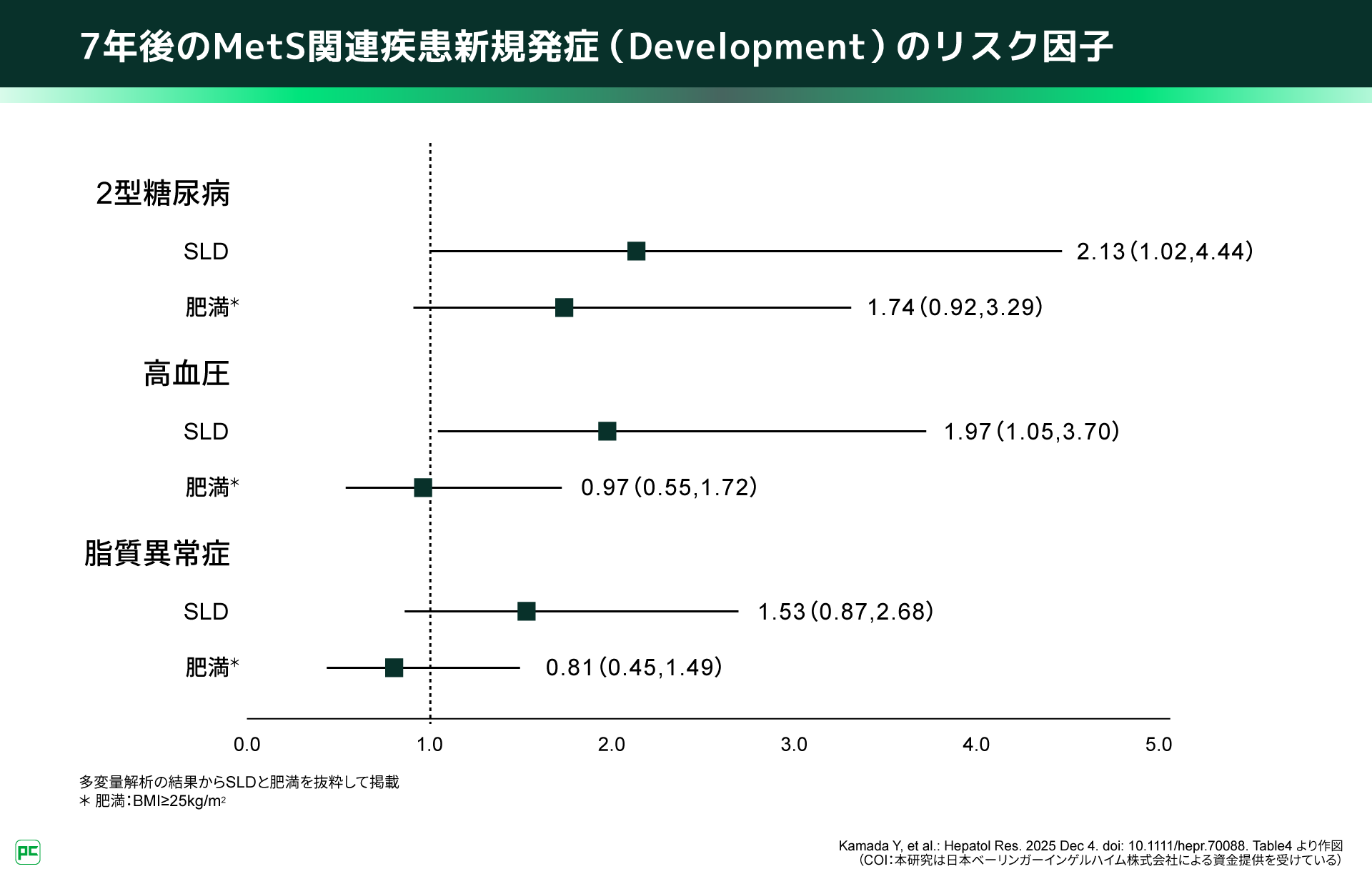
私が一番驚いたのは、「肥満」がいずれの疾患の新規発症についても独立したリスク因子として残らなかった点です。一般に肥満は生活習慣病のリスクと考えられますが、本研究では、単に体重が重いこと以上に、「肝臓に脂肪が蓄積している」ことが、その後のMetS関連疾患を引き起こす重要なステップである可能性が示唆されました。
また、追加で実施した解析においても興味深い結果が得られました。今回の対象では、数は多くないものの、ベースライン時に罹患していたMetS関連疾患が7年後に消失(Regression)していた方が一部存在しました。そこで7年後のMetS関連疾患の消失に寄与する因子を調べたところ、ベースライン時にSLDがないことが独立した予測因子として特定されたのです。
横断研究は多数報告されていますが、縦断研究でMetS関連疾患の新規発症とSLDの関連について検討したのは、私が知る限り本報告が初めてであり、臨床的に意義深い結果が示せたと考えています。
POINT3
Q. 本研究結果を踏まえると、日常診療における代謝性疾患へのアプローチはどうあるべきでしょうか?
今回の解析から、SLDは代謝異常の連鎖の上流に位置し、単なる体重増加以上に「肝臓への脂肪蓄積」が2型糖尿病・高血圧・脂質異常症といった疾患発症の「鍵」であることが示されました。したがって、今後の診療では、肥満か否かを問わず、SLDを認める症例は将来の生活習慣病の高リスク群であると認識し、現在罹患するMetS関連疾患の病態改善、およびほかのMetS関連疾患の発症予防のために、SLDの管理に取り組むことが大切だと思います。
私が研修医だった30年ほど前は、「脂肪肝は放置してよい」という風潮がありました。しかし、肝臓は体の代謝に重要な臓器で、糖・脂質代謝の中枢でもあります。SLDの改善が将来の糖尿病や高血圧を未然に防ぎ、さらには既存の病態を改善する可能性があるという本研究の知見を、ぜひ日常診療に生かしていただきたいと思います。
Q. 最後に、今後の展望をお聞かせください
本研究には、2地点間比較のため各疾患の発症時点を正確にとらえきれておらず、さらに、肥満・SLD・MetS関連疾患の3つの連なりの全体像を明らかにできていないというリミテーションがあります。これらの連鎖を厳密に証明するには3地点以上の比較が必要であり、より大規模なコホートで、複数ポイントでの解析を行うのが次の展開だと考えています。
また、もうひとつ重要だと考えているのが、医療経済的観点での解析です。SLDという「上流」のリスクを管理することが、将来的にどれほどの医療費削減に寄与するか。実態に即したモデルを用いて経済的インパクトを可視化することは、SLD管理の重要性を啓発するうえで非常に重要だと考えます。そのため、本研究で得た知見を土台に、今後は医療費削減効果についても明らかにしていきたいと思っています。
おわりに
たかが脂肪肝、されど脂肪肝――。SLDのコントロールは、生活習慣病の予防および病態改善につながる重要な足掛かりになると考えられます。日本の成人の4人に1人がSLD1)といわれる現代において、これほど膨大な数の患者さんを肝臓専門医だけで診ることはできません。かかりつけ医や2型糖尿病・高血圧・脂質異常症を専門に診療される先生方には、ぜひ肝臓にも注目いただき、SLDの改善を通じた包括的な代謝管理に取り組んでいただければ幸いです。
1) Fujii H, Kamada Y, et al.: Hepatol Res. 2023; 53(11): 1059-1072.
その他の関連情報




