
行動経済学で読み解くILD患者さんの心理 ①治療導入時のSDM(静止画)
サイトへ公開:2026年04月13日 (月)
クイックリンク
ご監修:角 俊行 先生(社会福祉法人 函館厚生院 函館五稜郭病院 アレルギーセンター長 兼 呼吸器内科主任医長)

取材日:2026年1月29日
取材場所:プレミアホテル-CABIN PRESIDENT-函館
間質性肺疾患(ILD)の治療において抗線維化薬は重要な選択肢ですが、高額な医療費や副作用への不安から、導入を躊躇する患者さんも少なくありません。そこで鍵となるのが、行動経済学の視点を用いた患者心理の理解とコミュニケーションの実践です。
治療導入を拒む心理的メカニズム、医師自身が陥るバイアス、そして患者さんが納得して意思決定を行う具体的なSDM(Shared Decision Making)の実践とは――。
ここでは、函館五稜郭病院の角 俊行先生に、明日からの診療を変える患者さんとの対話のポイントと実践知をお伺いしました。
Q. ILD診療においてSDMはどのように重要となるのでしょうか?
抗線維化薬の導入時と継続判断時にこそSDMが重要
ILD診療において、SDMが重要となるのは、抗線維化薬の導入時と副作用発現などによる治療継続判断時です。治療導入時は、患者さんの予後やQOLを左右する重要な局面であり、SDMが特に求められる場面です。しかし、この場面では医師と患者さんの間には大きな「認識のギャップ」が存在します。
医師は「将来のベネフィット」を重視するが、患者さんは「現在の確実な損失」を最優先に考える(図1)
私たち医師は、医学的エビデンスに基づき、FVC低下や急性増悪などのリスク、肺がん合併の可能性といった「長期的かつ科学的な視点」で治療の必要性を感じています。一方で、患者さんは現在の症状を重視するため、将来的なリスクを実感できていません。その結果、「将来得られるかもしれないメリット」よりも、目の前の高額な医療費や副作用という「確実な損失」を回避することを優先してしまい、なかなか治療に踏み切れないという状況が生まれます。
図1
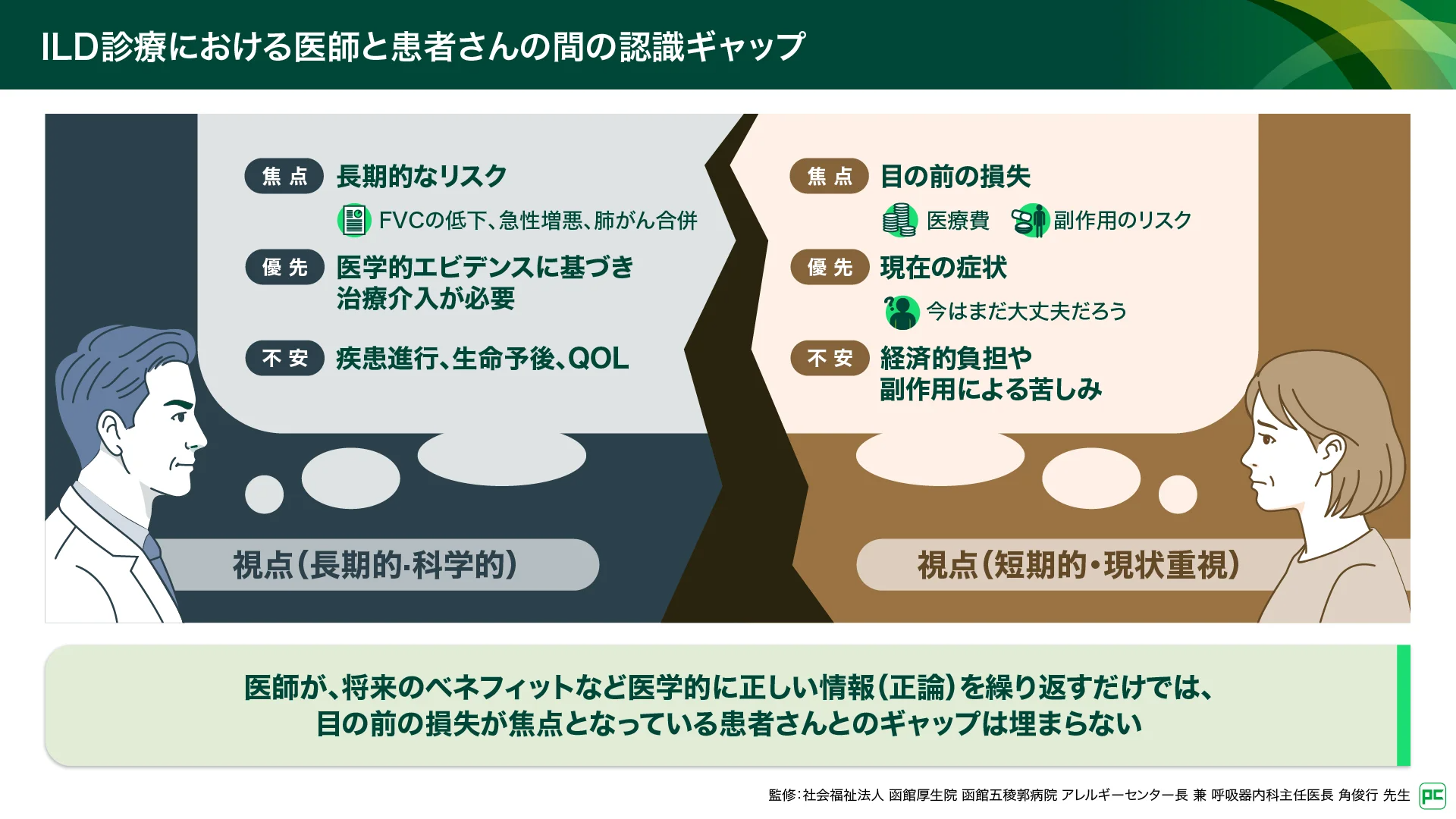
行動経済学で読み解く「損失回避」の心理
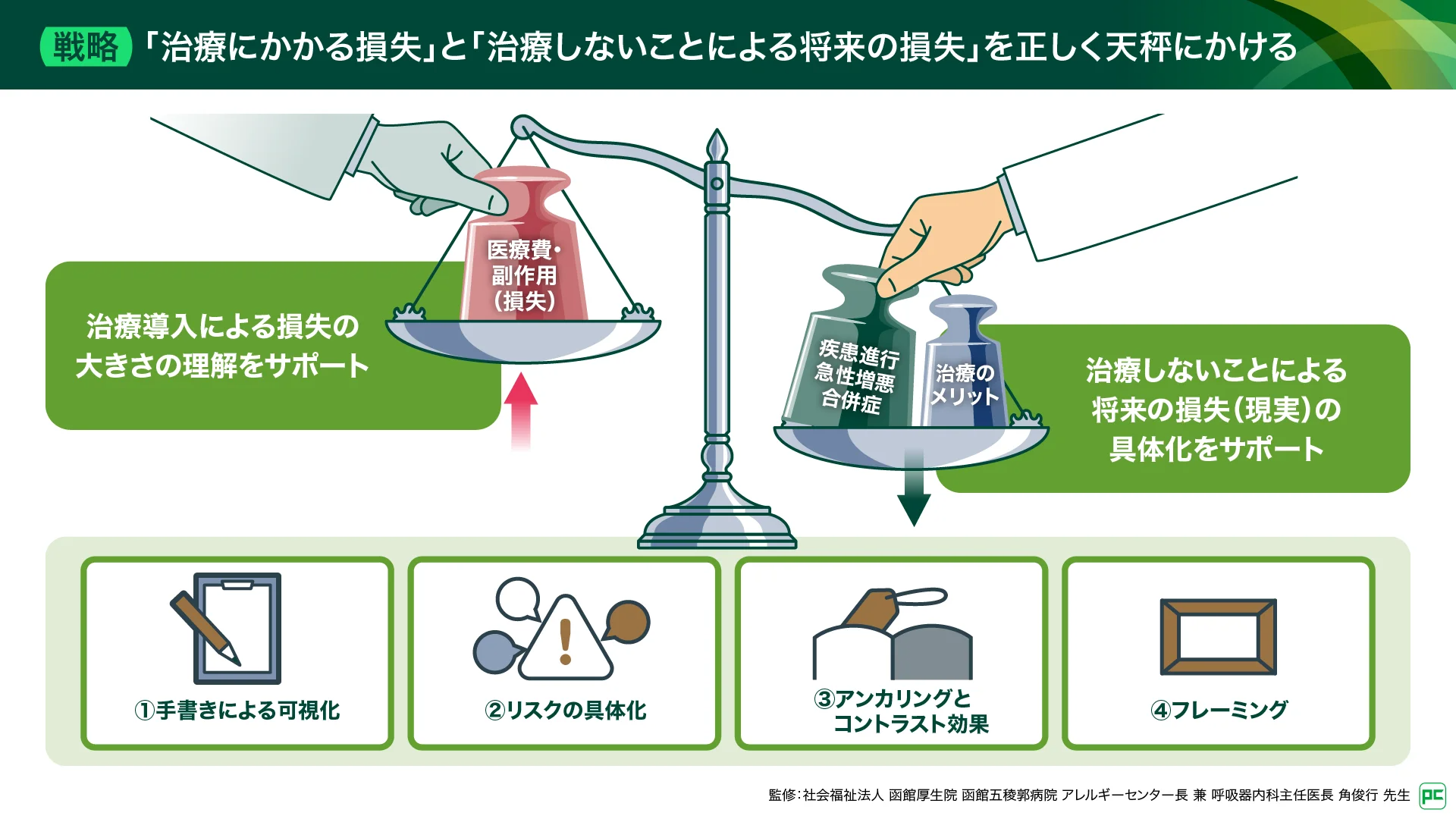
認識ギャップがある状態で、医師がいかに医学的に正しい情報(いわゆる正論)を伝えても、患者さんはなかなか納得してくれません。そこで有効なのが、「行動経済学」の視点で患者さんの心理的背景を理解するアプローチです。
例えば、行動経済学のプロスペクト理論(損失回避)では、「人間には利益を得る喜びよりも、損失を被る痛みを大きく感じる性質がある」とされています1)。患者さんにとっては、治療によるベネフィット(利益)よりも、医療費や副作用のリスク(損失)の方が心理的に大きく感じられてしまうのです。そのため、単に薬の効果を伝えるだけでは不十分です。「治療しないことによる損失(将来の呼吸不全や急性増悪のリスク)」と、「治療にかかる損失(医療費や副作用)」を正しく天秤にかけていただく必要があります。この心理を理解して患者さんの選択をサポートすることで、「治療をしないことによって生じる将来のリスク」を現実として捉え、納得して治療を選択していただくことが可能になります。
Q. 治療導入時における患者さん・医師の心理状況はどのように分析できるのでしょうか?
患者さんは将来のリスクと現状のイメージが乖離しており、目先の損失を避ける心理が働く
治療導入時の患者さんは、将来起こりうる呼吸不全や急性増悪などのリスクを正しくイメージできていないことがあります。その結果、治療による長期的な利益よりも、高額な医療費や副作用という「目先の損失」の回避が重視されてしまいます。この心理は、「損失回避」(図2)と「現状維持バイアス」(図3)の概念で理解することができます。
「損失回避」:病状安定の利益よりも医療費・副作用の痛み(損失)を大きく感じる(図2)
「損失回避」とは、人間は誰しも「利益を得る喜び」よりも「損失を被る痛み」の方を大きく感じるという考え方です(図2)1)。ILD診療において、治療による「病状の安定」や「進行抑制」は利益(ベネフィット)、医療費や副作用は損失です。治療による利益の喜びよりも、医療費などの損失の痛みを大きく感じてしまい、無意識に損失回避が優先される傾向にあります。これを理解することが、SDMの実践における出発点となります。
図2
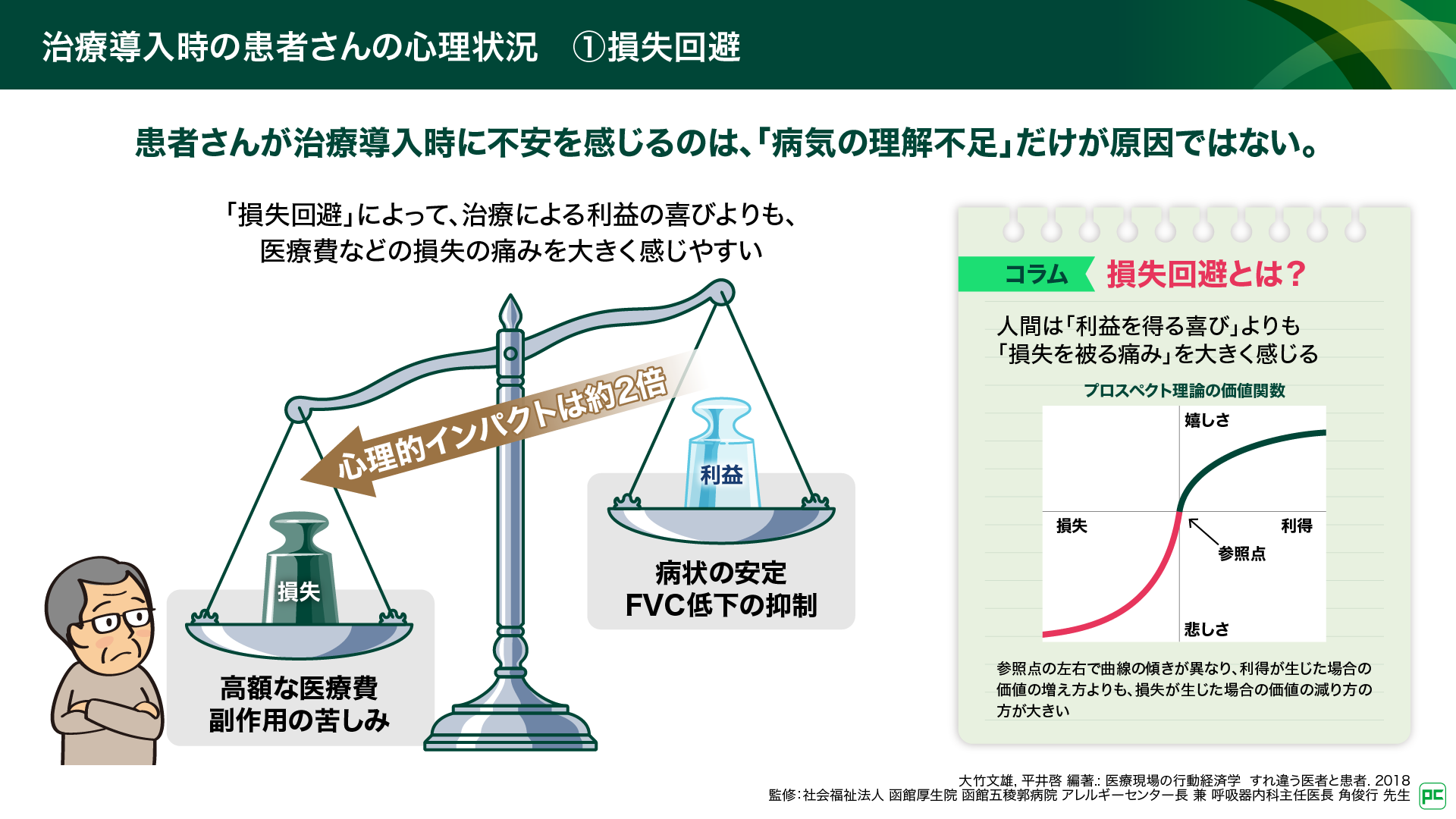
「現状維持バイアス」:現在の状態を変えたくないと、治療導入を先延ばしにする(図3)
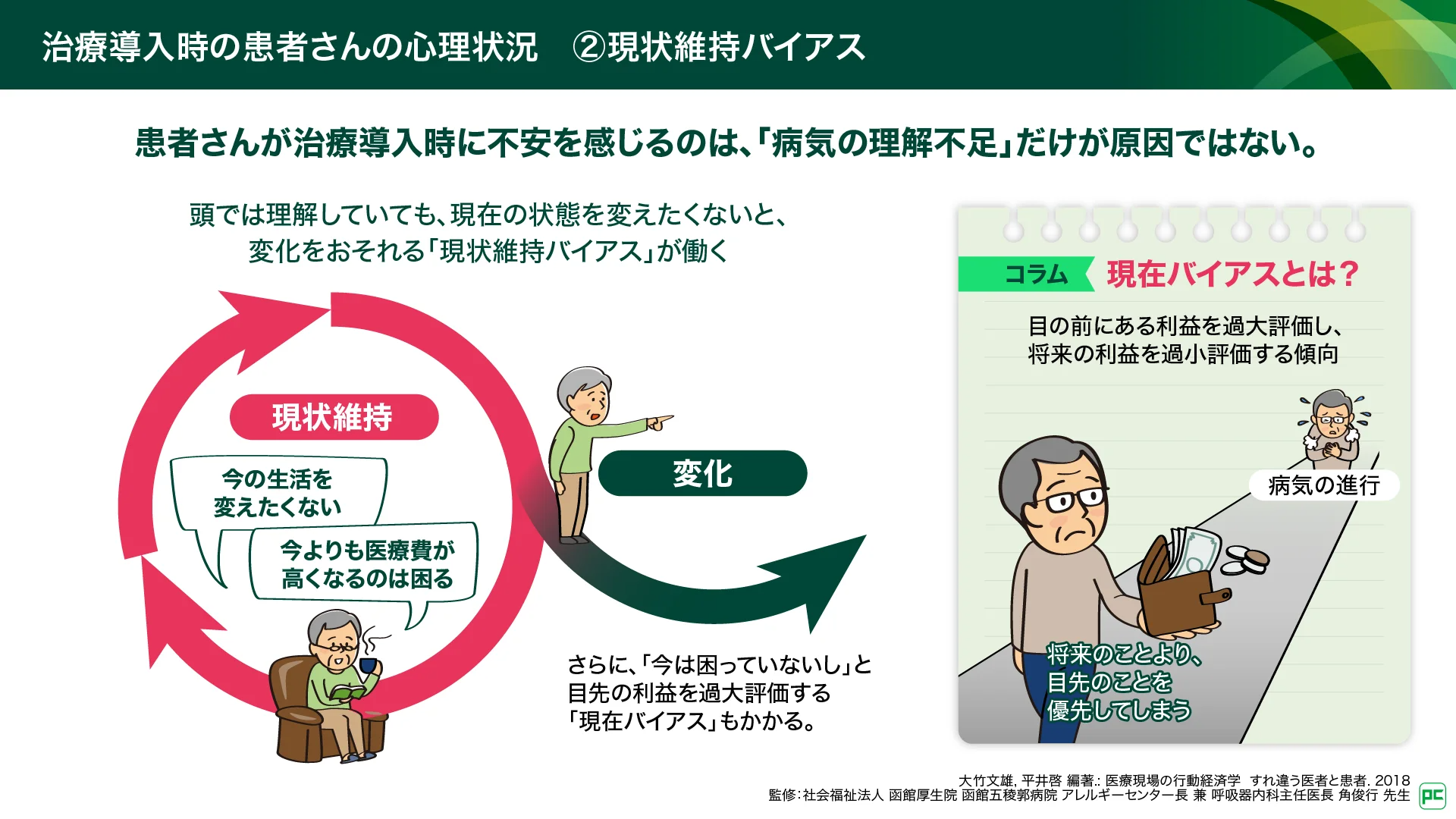
「現状維持バイアス」は、現在の状態を変えたくない、維持したいという心理です1)。頭では治療の必要性を理解していても、「今の生活を変えたくない」「まだ大丈夫だろう」と考え、治療導入を先延ばしにする傾向があります。また、遠い将来の呼吸不全を防ぐという「将来のメリット」よりも、治療開始とともに発生する医療費などの「目先のデメリット」を過大に評価して、治療に踏み切れないという心理が生まれます(現在バイアス)。
図3
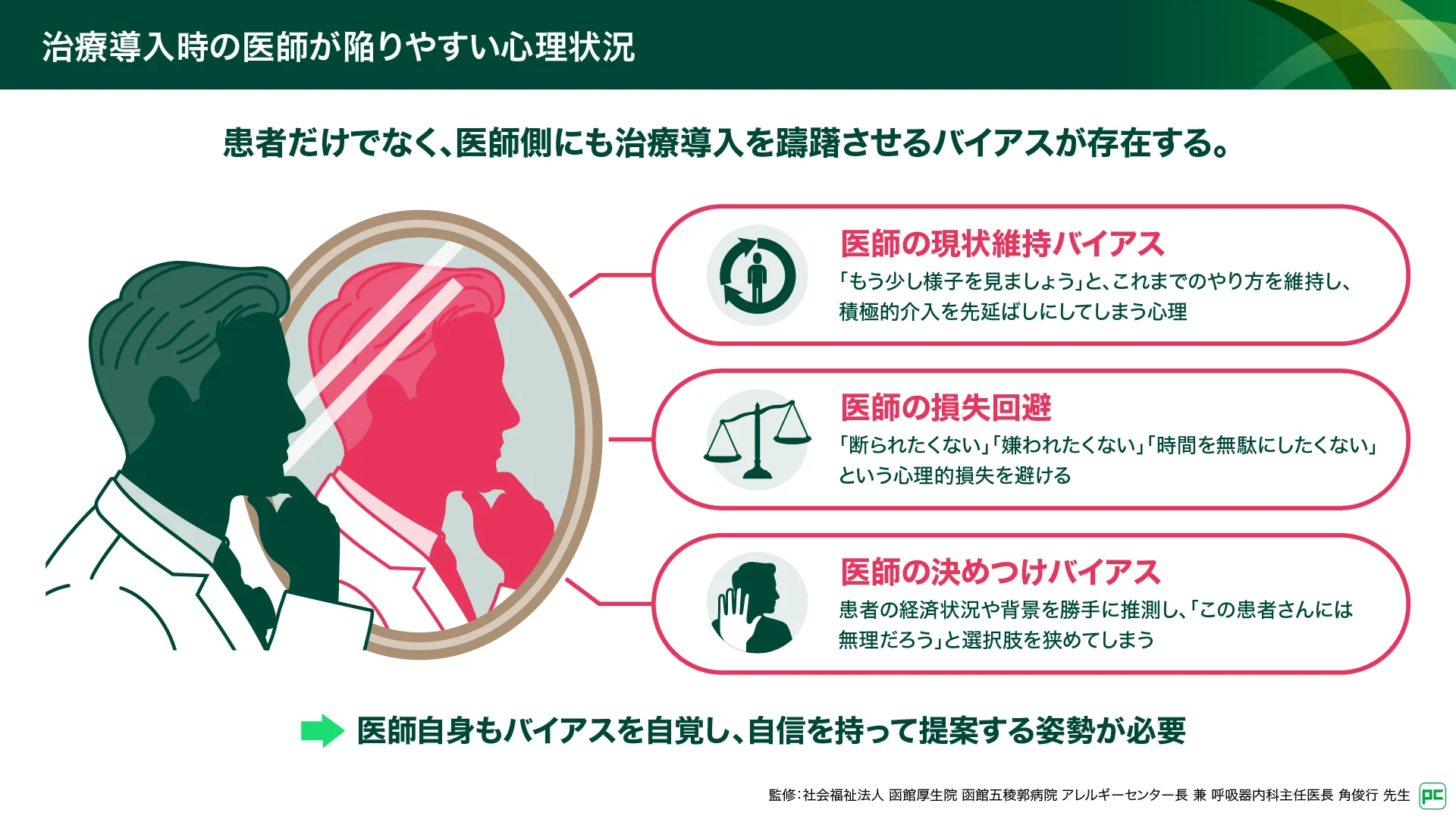
医師側にもバイアスが存在し、積極的な介入を躊躇する要因となっている(図4)
患者さんだけでなく、医師の側にもバイアスが存在することに注意が必要です。「現状維持バイアス」によって、「もう少し様子を見ましょう」と介入を先延ばしにしてしまうことがあります。また、医師にも「損失回避」の心理が働きます。高価な薬を勧めて断られたくない、説明の時間を無駄にしたくない、副作用などの悪いことを伝えて嫌われたくない、といった心理的な損失を避けようとする気持ちです。さらに、「この患者さんの経済状況では無理だろう」と勝手に推測して決めつけてしまう「決めつけバイアス」に陥ることもあります。医師自身がこうしたバイアスを自覚し、自信を持って治療提案を行う姿勢が必要です。
図4
Q. この心理状況を踏まえて、治療導入時にどのような工夫をされていますか?
「治療しないことによる損失」と「治療にかかる損失」を天秤にかける(図5)
患者さんの「損をしたくない」という心理を踏まえ、単に薬の効果を伝えるだけではなく、二つの「損失」を天秤にかけてもらうことを意識しています。一つは「治療しないことによる損失」で、将来の呼吸不全や急性増悪のリスクです。もう一つは「治療にかかる損失」で、医療費や副作用です。患者さんはどうしても治療にかかる損失を大きく感じてしまいます。そのため、「アンカリング効果」や「フレーミング効果」1)などの行動経済学のアプローチを用いて、心理的な偏りを適切に調整する工夫が重要です。薬を飲むことは「損」ではなく、「将来の損(呼吸不全など)を減らすための投資」であると理解してもらうアプローチです。
図5
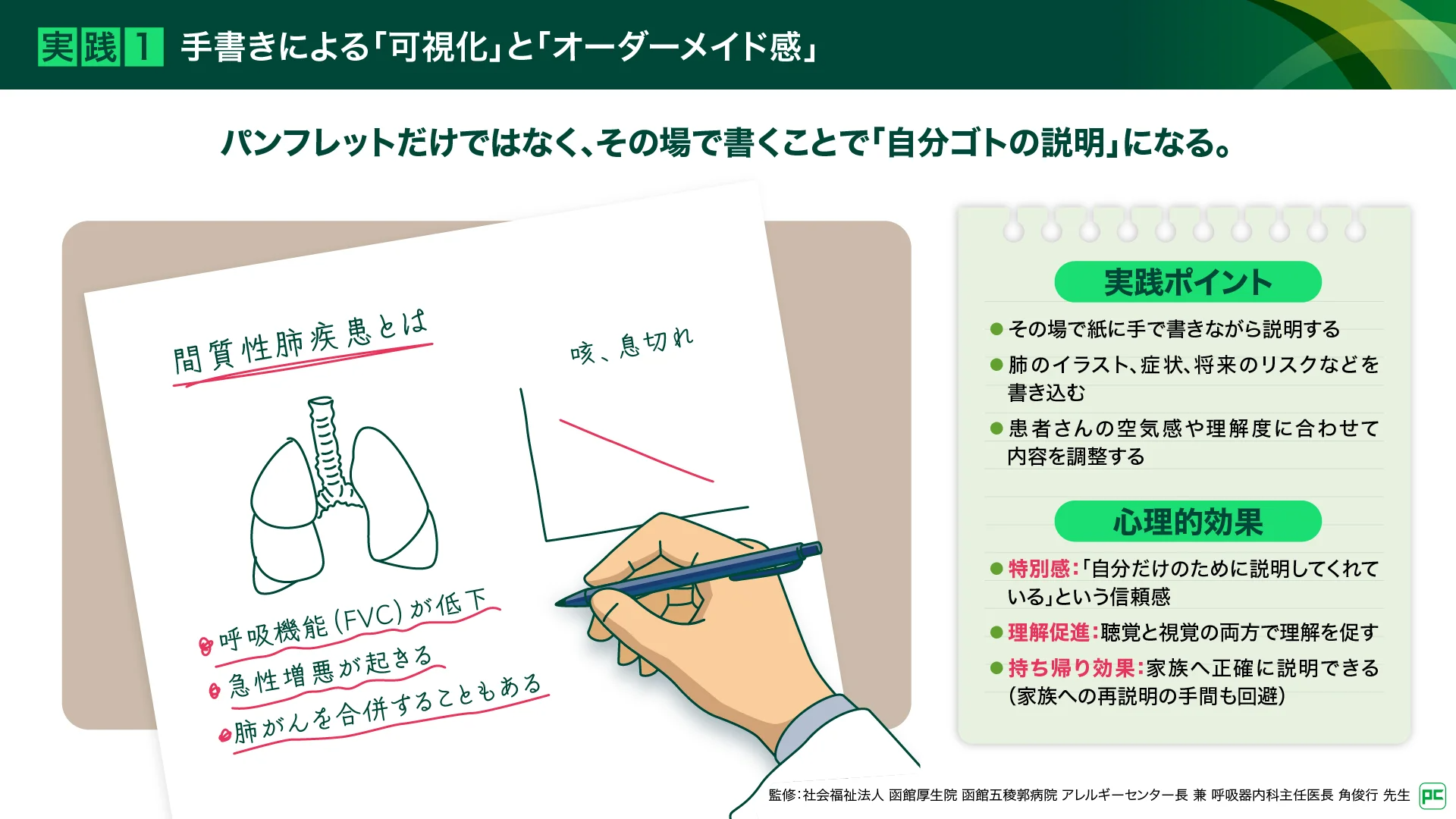
手書き資料で「自分だけの説明」という特別感を演出し、視覚と聴覚で理解を促す(図6)
説明を効果的に行うために、診察の場でA4の紙に手書きで説明するようにしています。「間質性肺疾患とは」から始め、肺のイラストや咳・息切れといった症状を書きます。そして、疾患の特徴として「呼吸機能(FVCなど)が下がる」「急性増悪が起きる」「肺がんを合併することもある」という3つのデメリット(損失)を書き、そのうえで治療によるメリットを伝えます。
この「手書きで書く」ことに大きな意味を感じています。患者さんそれぞれの空気感や理解度に合わせて内容を調整できるだけでなく、患者さんに「自分だけのために説明してくれている」という「オーダーメイド感」を持っていただけます。口頭のみで説明しても患者さんは正確に理解できず忘れてしまうこともあります。そのため、視覚と聴覚の両方を使って説明し、その紙を持ち帰ってもらうことで、ご家族への説明や振り返りに活用していただけます。
図6
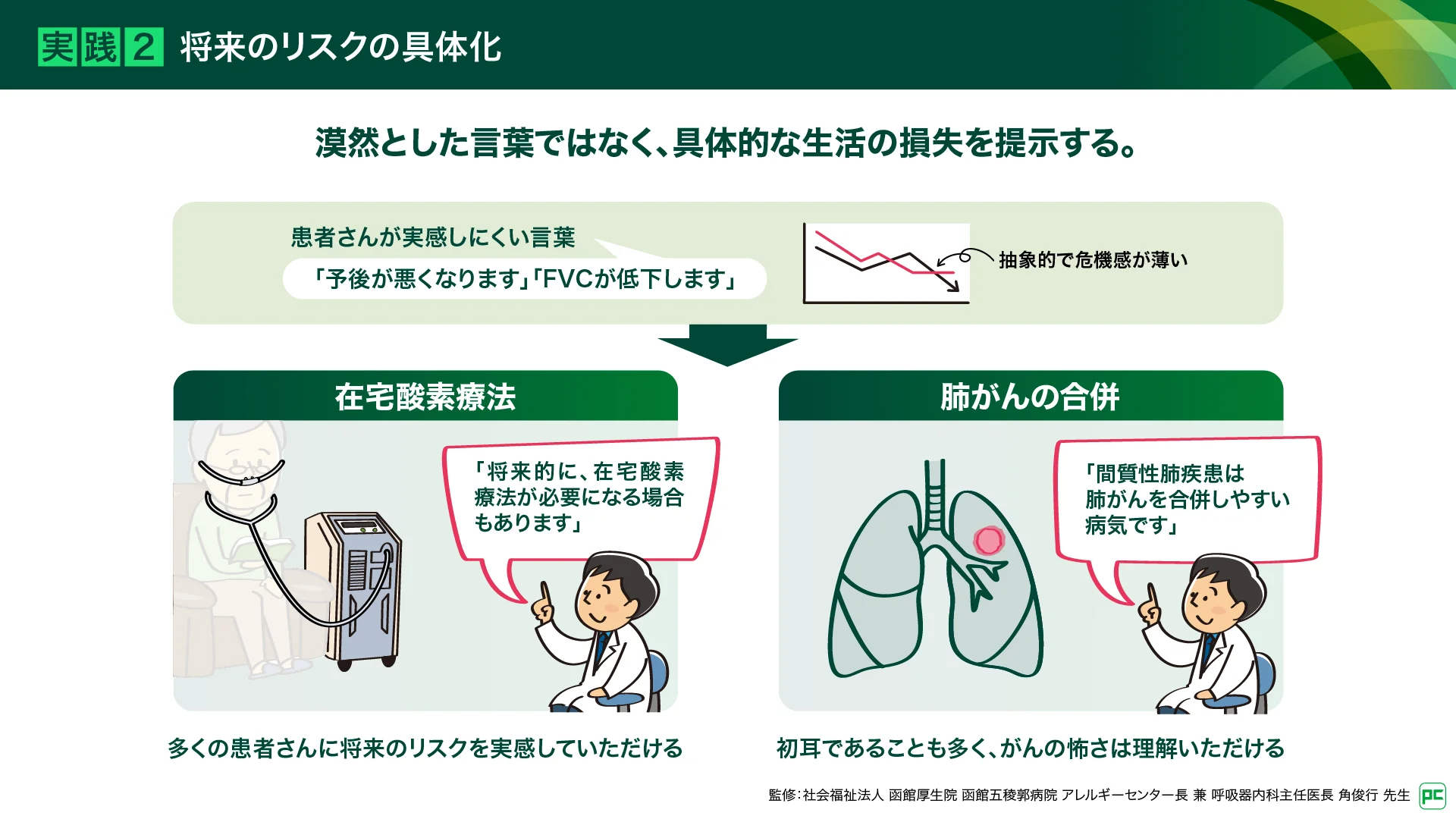
漠然とした「予後」ではなく「在宅酸素」や「肺がん」という回避したいリアルな未来を提示する(図7)
リスクを伝える際、患者さんが避けたいと思う具体的な未来を提示しています。単に「呼吸機能(FVCなど)が低下する」「予後が悪くなる」と伝えても患者さんには響きにくいのが現実です。具体的な未来の一つは「在宅酸素療法」です。FVCのグラフを書きながら、「このまま進むと、2~3年後には在宅酸素療法が必要になり、生活が制限される可能性もあります。治療によって、その時期を先延ばしにできるかもしれません」と伝えます。これは患者さんにとって、回避したいリアルな未来として響きます。もう一つは「肺がん」です。ILDでは、肺がんを合併するケースもあり、その治療が難しいという事実は多くの患者さんにとって初耳です。患者さんもがんの恐ろしさは理解しているため、そのリスクを知ることが治療や定期的な通院を続ける強力な動機づけになります。
図7
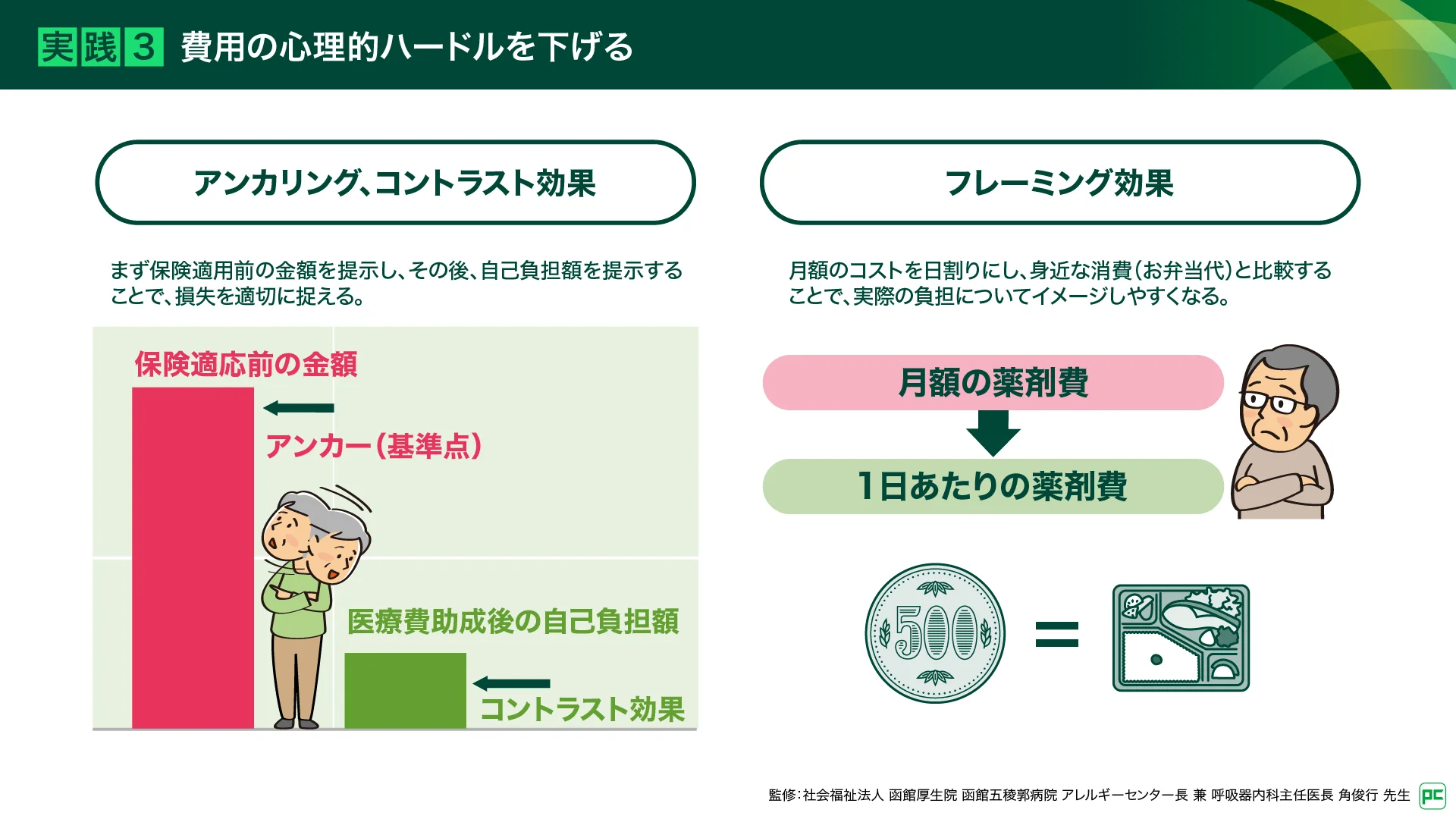
高額な医療費は「アンカリング」と「フレーミング」で実際の負担についてイメージしやすく(図8)
高額な医療費については、行動経済学のアプローチを活用し、まず高額な保険適応前の金額を提示し、「アンカー(基準点)」とします。その後、高額療養費制度や難病医療費助成制度などを活用した後の自己負担額を提示することで、「コントラスト効果」により心理的ハードルを下げて、損失を適切に捉えるサポートをします。また、自己負担額を1日あたりの金額に換算する「フレーミング」も実践しています。例えば「1日あたり約500円、ワンコインです。コンビニのお弁当も500円では買えない時代です。健康への投資ができるならどうお考えになりますか?」と問いかけると、多くの患者さんが実際の負担についてイメージしやすくなります。
関節リウマチに伴う間質性肺疾患(RA-ILD)などの基礎疾患で治療中の方では、すでに高額療養費制度を活用している場合もあります。その場合、他の治療薬の処方月と合わせることで、実質的な追加負担なしで導入できるケースもあるため、制度をうまく活用することが重要です。
図8
医師が「自身のバイアス」を自覚し、制度を理解したうえで自信を持って提案する
SDMを阻害する要因として、医師側のバイアスも無視できません。「経済的に難しいだろう」「断られたら気まずい」と勝手に推測する「決めつけバイアス」や「損失回避」の心理です。これを防ぐためには、医師自身が医療費について十分に理解して、事前準備をしておくことが大切です。診察前に患者さんの年齢や所得区分を確認し、「この人は上限いくらだから、1日いくらになる」と把握したうえで、具体的な数字で提案できれば、医師側の心理的ハードルも下がり、患者さんも安心して治療を選択できるようになります。
Q. 時間効率を高める工夫と多職種連携はどのようにお考えでしょうか?
手書き資料の活用と「決まり文句」の定型化で、限られた診療時間を有効に使う(図9)
丁寧なコミュニケーションには時間がかかると懸念されますが、さまざまな工夫により時間効率を高めています。最大のポイントは前述した手書き資料による「可視化」です。紙に書いて視覚化することで、患者さんの理解度が格段に上がり、同じ説明を繰り返す必要がなくなります。さらにその紙を持ち帰って復習したり、家族へ説明したりすることで理解が深まります。
もう一つの工夫は「キャッチフレーズ」の活用です。前述したような「1日あたり500円」といった、患者さんに響きやすく短時間で伝わるフレーズを定型化しておくと、迷わずスムーズに説明できます。
図9
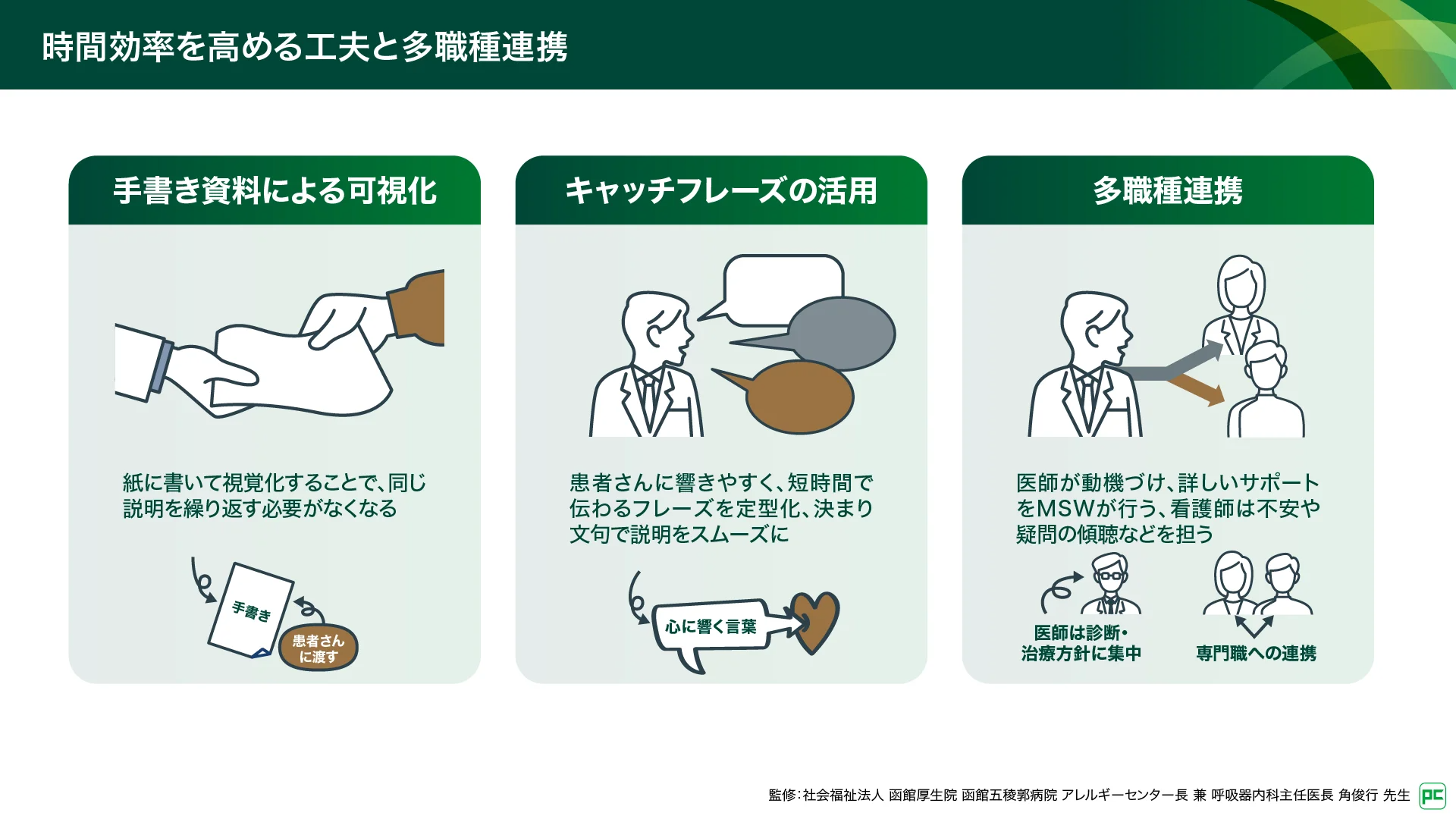
医師が「動機づけ」を行い、MSWや看護師が「実務と心のケア」を担う役割分担(図9)
多職種連携においては、医師、医療ソーシャルワーカー(MSW)、看護師がそれぞれの役割を適切に担うことが重要です。医療費については、まず診察時に医師が説明を行うべきだと考えています。医師が「制度を使えば実質これくらいの負担です」と熱意を持って伝えることで、治療への心理的ハードルが下がり、強力な動機づけとなります。そのうえで、「詳しい手続きはMSWにお願いします」とバトンタッチする連携が理想的です。
看護師は、治療開始時の説明や、患者の不安の傾聴、副作用に対するサポート役として寄り添ってもらうことで、治療に対する安心感につながります。医師は診断と治療方針の決定に集中し、詳細な手続きや生活面のケアを多職種に委ねることで、チーム全体として質の高いSDMを実践できます。
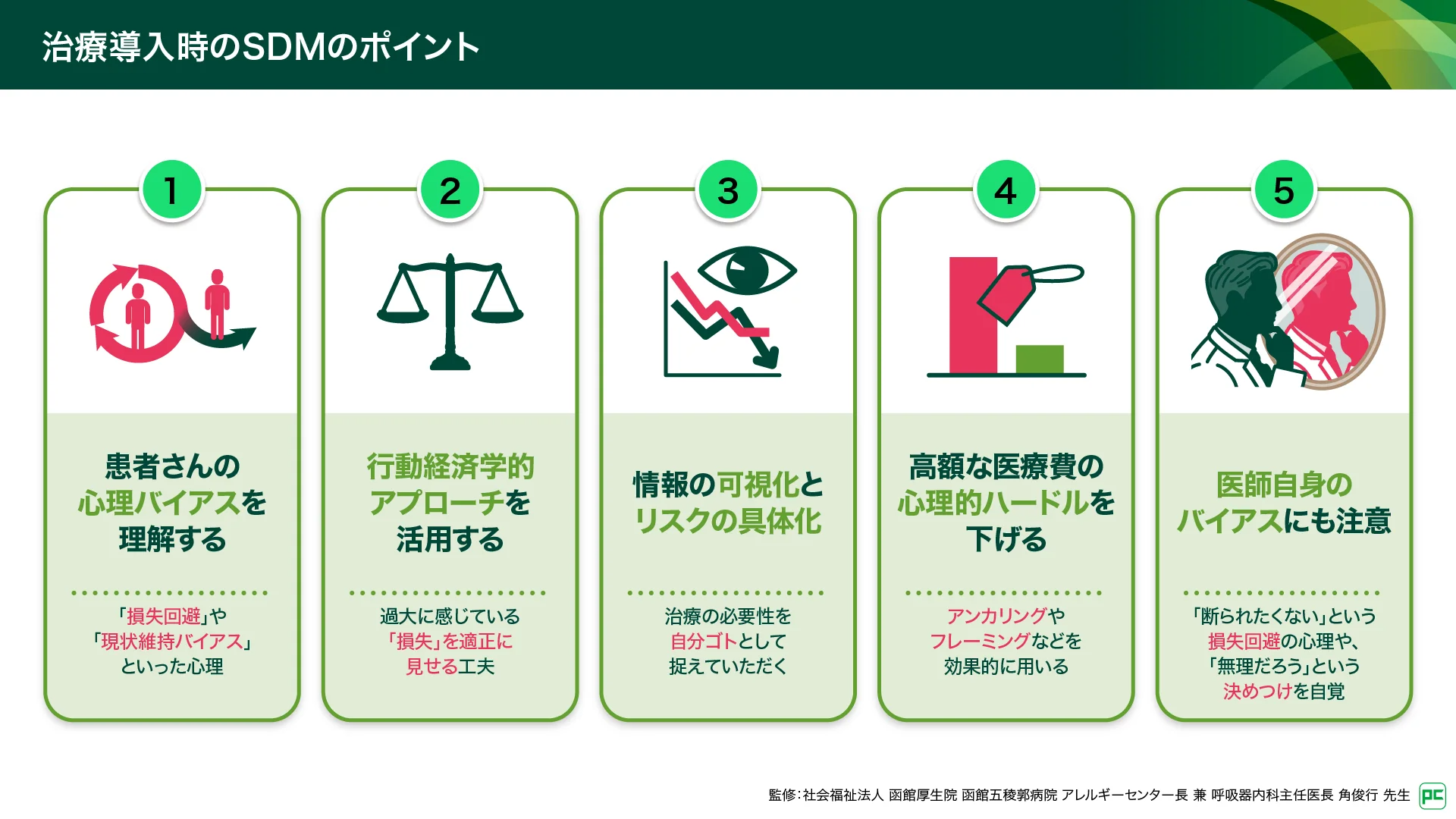
治療導入時のSDMのポイント(図10)
ILD診療における治療導入時のSDMでは、まず、①患者さんの心理バイアスを理解することが出発点です。治療に踏み切れない背景には、「損失回避」や「現状維持バイアス」といった心理があります。そして、②行動経済学的アプローチを活用し、過大に感じている「損失」を適正に見せる工夫が有効です。③手書き資料などで情報を可視化し、「在宅酸素療法」や「肺がん」といったリスクを具体的に提示することで、治療の必要性が自分ゴトとして響きます。④高額な医療費の心理的ハードルを下げるため、「アンカリング・コントラスト効果」による医療費自己負担額の提示や、1日あたりの金額への言い換え(フレーミング)などが効果的です。また、⑤医師自身のバイアスにも注意が必要です。「断られたくない」という損失回避の心理や、「無理だろう」という決めつけを自覚し、自信を持って提案することが重要です。
図10
ILD診療に携わる先生方へのメッセージをお願いいたします。
早期介入が当たり前になることを期待して
抗線維化薬による治療は、早く始めるほど進行抑制効果が大きくなる可能性があります。特に進行の早いタイプの患者さんにおいては、手遅れになる前の介入が極めて重要です。そのためには、早期発見はもちろん、適切なタイミングで治療導入する医師の行動が鍵となります。以前は「経過をフォローするだけの病気」であったILDですが、現在は適切な治療介入ができる時代になりました。私自身、丁寧にSDMを実践することで患者さんへの貢献が実感できるようになり、より多くの患者さんにこの利益を届けたいと強く思うようになっています。
デメリットを隠さずポジティブに変換し、自信を持って治療選択をサポートする
治療導入時のハードルは、今回ご紹介した行動経済学のアプローチで解決できる部分が多くあります。重要なのは、医療費や副作用のリスクといったデメリットを隠すのではなく、ポジティブに言い換えることで、患者さんの納得感が大きく変わるということです。早期発見・早期介入こそが、患者さんの本当の「損失回避」につながります。医師は、経過観察という現状維持に傾く心理を自覚し、治療のメリットを自信を持って伝え、患者さんの治療選択をサポートすることが重要です。今回ご紹介した「治療導入時のSDMのポイント」を、先生方の日常診療にお役立ていただければ幸いです。
図11

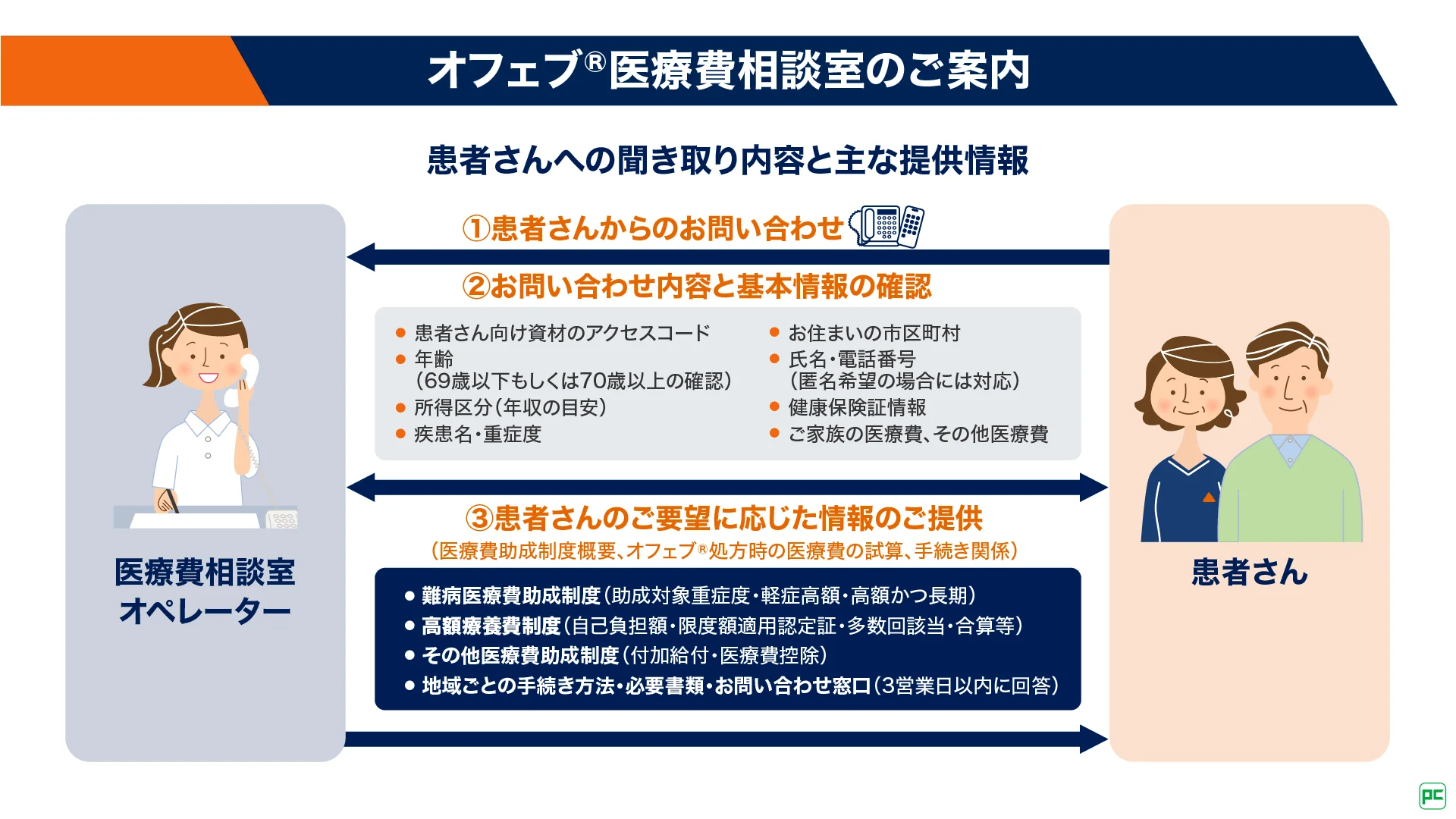
オフェブ®医療費相談室のご案内
現在、オフェブ®による治療を検討される患者さんが医療費助成について無料で相談ができる「オフェブ®医療費相談室」があります。オフェブ®による治療を受けられる患者さんの医療費に関する不安や疑問に電話でお答えし、一人でも多くの患者さんが安心して治療を続けられるようにサポートいたします。ご利用に際し、オフェブ®医療費相談室の連絡先およびアクセスコードが記載された患者さん用資材が必要になります。
詳しくは、日本ベーリンガーインゲルハイム社の担当MR、又はオフェブ®カプセルオンライン窓口までお問い合わせください。
図12
【参考文献】
- 大竹文雄, 平井啓 編著.: 医療現場の行動経済学 すれ違う医者と患者. 2018
この記事はお役に立ちましたか?
その他の関連情報


特発性肺線維症および進行性肺線維症 国際診療ガイドライン2022(静止画)
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



