
「間質性肺炎の国際多分野集学的分類」アップデートのポイント(静止画)
サイトへ公開:2026年02月26日 (木)
クイックリンク
ご監修:井上 義一 先生(大阪府結核予防会 大阪複十字病院 顧問/独立行政法人 国立病院機構 近畿中央呼吸器センター 臨床研究センター 客員研究員)

2013年に発表され現在も用いられている、特発性間質性肺炎の国際分類は、2025年9月、「間質性肺炎の国際多分野集学的分類: ERS/ATSステートメント」として12年ぶりに改訂されました1)。従来は、特発性間質性肺炎(IIPs)の分類に限定され、膠原病に伴う間質性肺疾患(CTD-ILD)や過敏性肺炎(HP)など、実臨床で遭遇する間質性肺疾患(ILD)はカバーされていませんでした。12年ぶりのアップデートでは、「特発性」に加えて「二次性」間質性肺炎が分類に含まれ、線維化性・非線維化性の概念が取り入れられるなど、実臨床を意識した分類となりました。また、細気管支中心性間質性肺炎(BIP)の追加などの変更が加えられました。診断確信度を評価するアプローチも提案され、多分野による集学的検討(MDD)の質の向上が期待されています。
ここでは、アップデートにおける主な変更点や新分類の考え方など、日常診療で押さえておくべきポイントについて解説いたします。なお、新しい用語の日本語訳は学会や厚生労働省で承認された翻訳ではないため今後変更される可能性があります。
アップデートにおける4つの主な変更点(図1)
図1

(1)「二次性間質性肺炎」を含めた包括的な分類への変更
従来の分類では、「特発性」間質性肺炎に限定されていましたが、アップデートされた新分類では「二次性」間質性肺炎を統合した包括的な分類が提案されています。この背景には、多くの症例が初回受診時に病因が不明であること、特発性の疾患にも原因が存在する可能性があることが挙げられています。間質性肺炎全体に適用可能になり、膠原病や薬剤性などIIPs以外においても、引き続き、画像・病理所見は主要な組織及び画像パターンとして「UIPパターン」や「NSIPパターン」などで記載され、多分野による集学的診断は区別し重視されています。
(2)新たな分類(BIP)の追加と用語の更新(DAD、AMP)
HPやCTD-ILDなどでみられる気道中心性の病理・画像パターンとして「細気管支中心性間質性肺炎(BIP)」が導入され、間質性パターンの1つに位置づけられました。BIPの導入により、間質性肺炎の3つの主要な線維化パターンである通常型間質性肺炎(UIP)、非特異性間質性肺炎(NSIP)、BIPをより整理・分類することが可能になりました。
急性間質性肺炎(AIP)は、他の間質性肺炎でも急性増悪が発現することを考慮すると不正確な用語であったため、「特発性びまん性肺胞傷害(DAD)」に変更されました。同様に、剥離性間質性肺炎(DIP)は、病理学的に肺胞上皮細胞の剥離によるものではないため、「肺胞マクロファージ肺炎(AMP)」に変更されました。
(3)「間質性疾患」及び「肺胞充満性疾患」の分類の導入
肺傷害の主要部位に基づき、「間質性疾患」及び「肺胞充満性疾患」の大分類が導入されました。間質性疾患はさらに「線維化性」と「非線維化性」に細分類されます。線維化性・非線維化性の考え方は、幅広いスペクトラムを示す非特異性間質性肺炎(NSIP)や細気管支中心性間質性肺炎(BIP)などを理解するために重要です。また、進行性肺線維症(PPF)の概念を重視し、主要カテゴリーや個々のパターンで疾患動態の重要性が明確化されています。障害部位(間質か肺胞か)の分類により病態の理解が深まり、線維化性・非線維化性の細分類により疾患進行のリスクの考慮につながります。
(4)診断における確信度の考慮
間質性肺炎の診断では多くの場合に不確実性が伴うことから、「診断確信度」(diagnostic confidence)が採用されました。診断を「確定診断」「暫定診断」「分類不能」と段階的に評価するアプローチ(図2)が示され、報告書への記載が提案されています。これにより、多職種間で診断確信度を共有して、継続的な評価の必要性の理解を促します。
図2
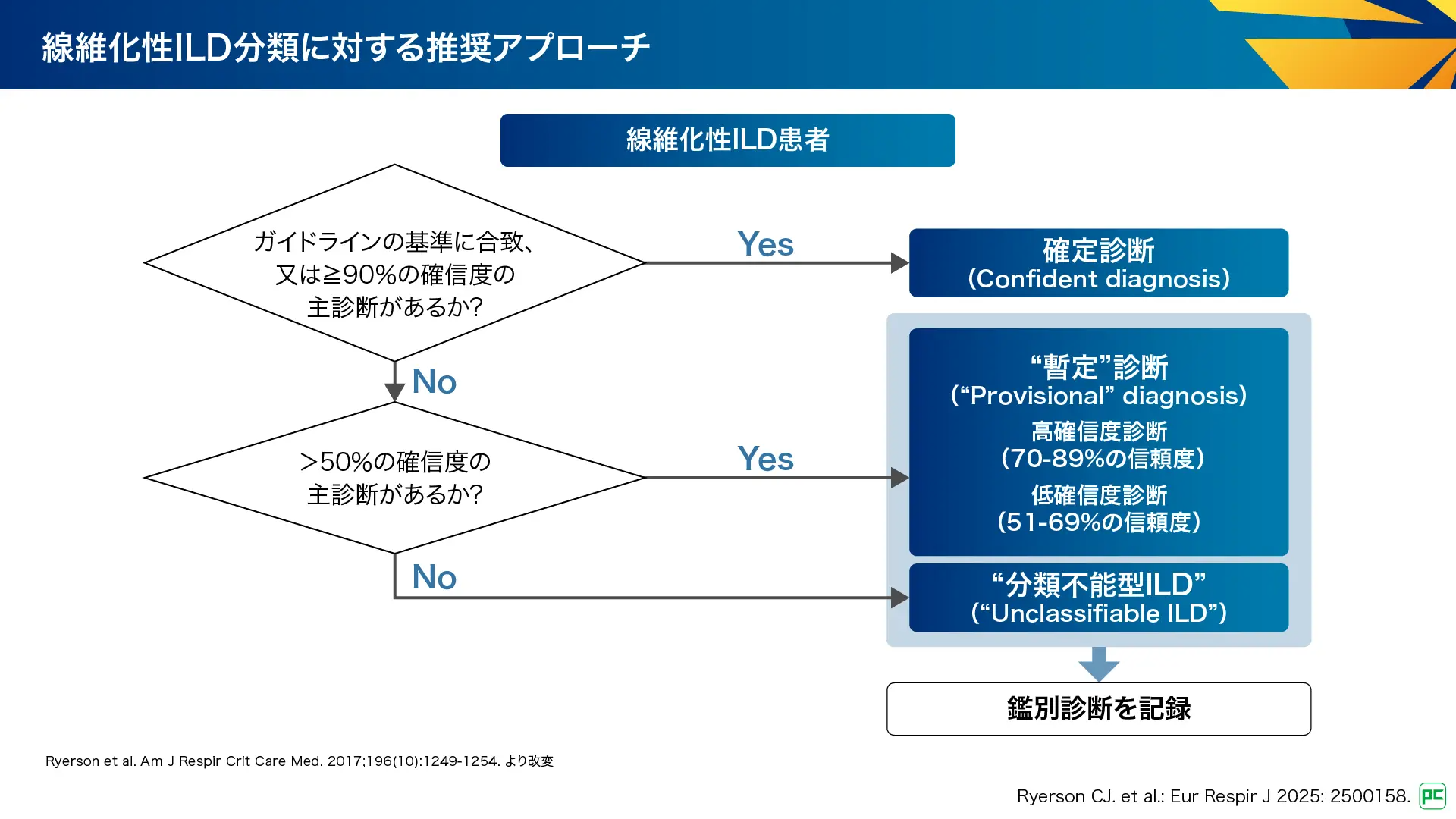
このように、「間質性」か「肺胞充満性」かを判断し、「二次性」の原因を除外した後に「特発性」と分類する、日常診療の流れをより考慮した考え方となっています。
アップデートされた間質性肺炎の分類
新分類では、まず「間質性疾患」、「肺胞充満性疾患」、その他(混合型パターン、分類不能型パターン)に大きく分けられます(図3)。間質性疾患では病変の分布や画像所見など、肺胞充満性疾患では分布形式や異常陰影の密度などにより画像パターンを分類します。そのうえで、多分野による集学的検討(MDD)を行い、臨床所見・分子病態・病理所見を統合して臨床診断を行います。
また、二次性間質性肺炎が分類に含まれることで、全ての間質性肺炎に適応可能となりました(図4)。間質性パターンには、BIPが追加され、UIP、NSIPとともに、線維化性間質性肺炎の主要なパターンと位置づけられています。
図3
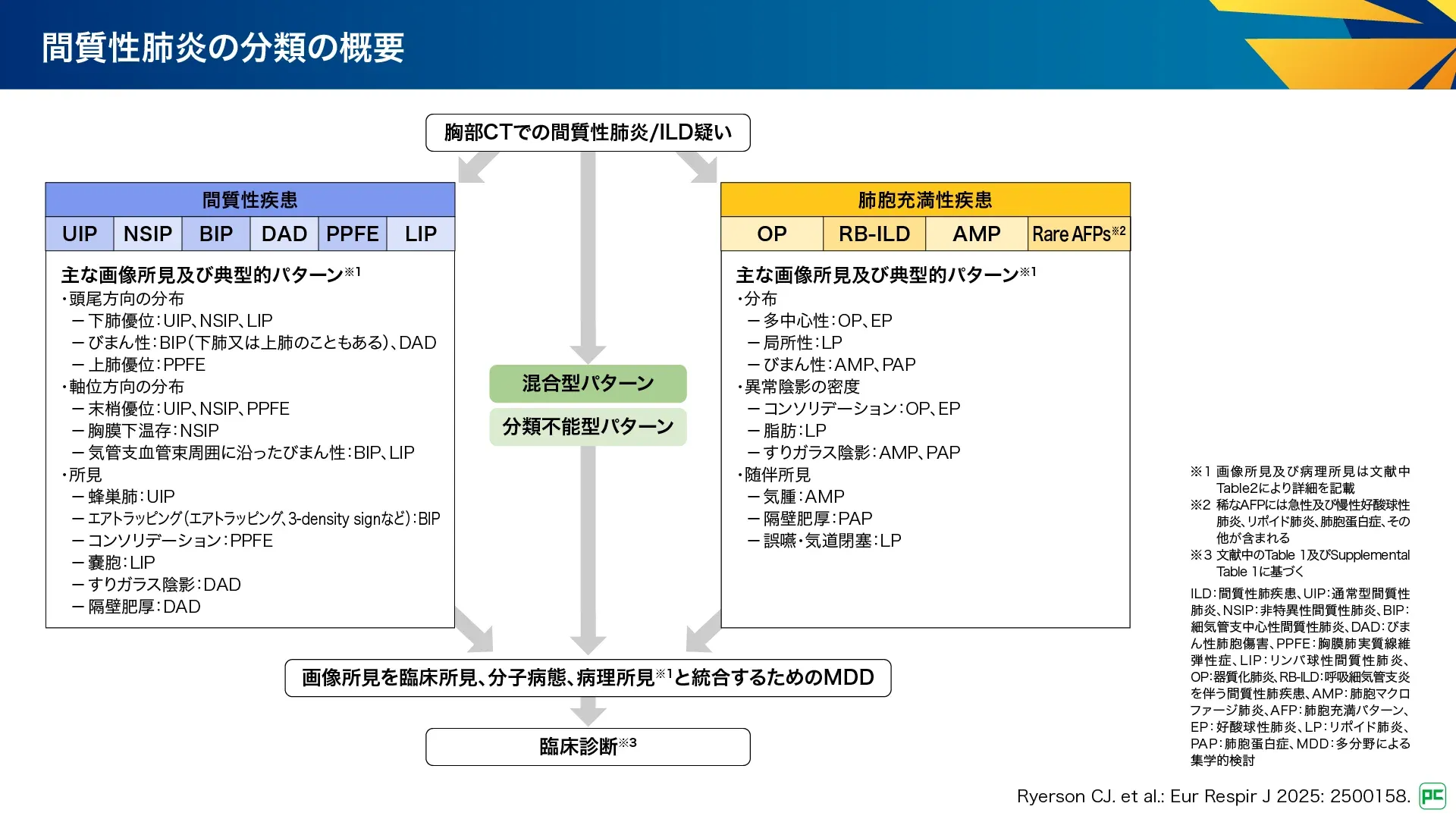
図4

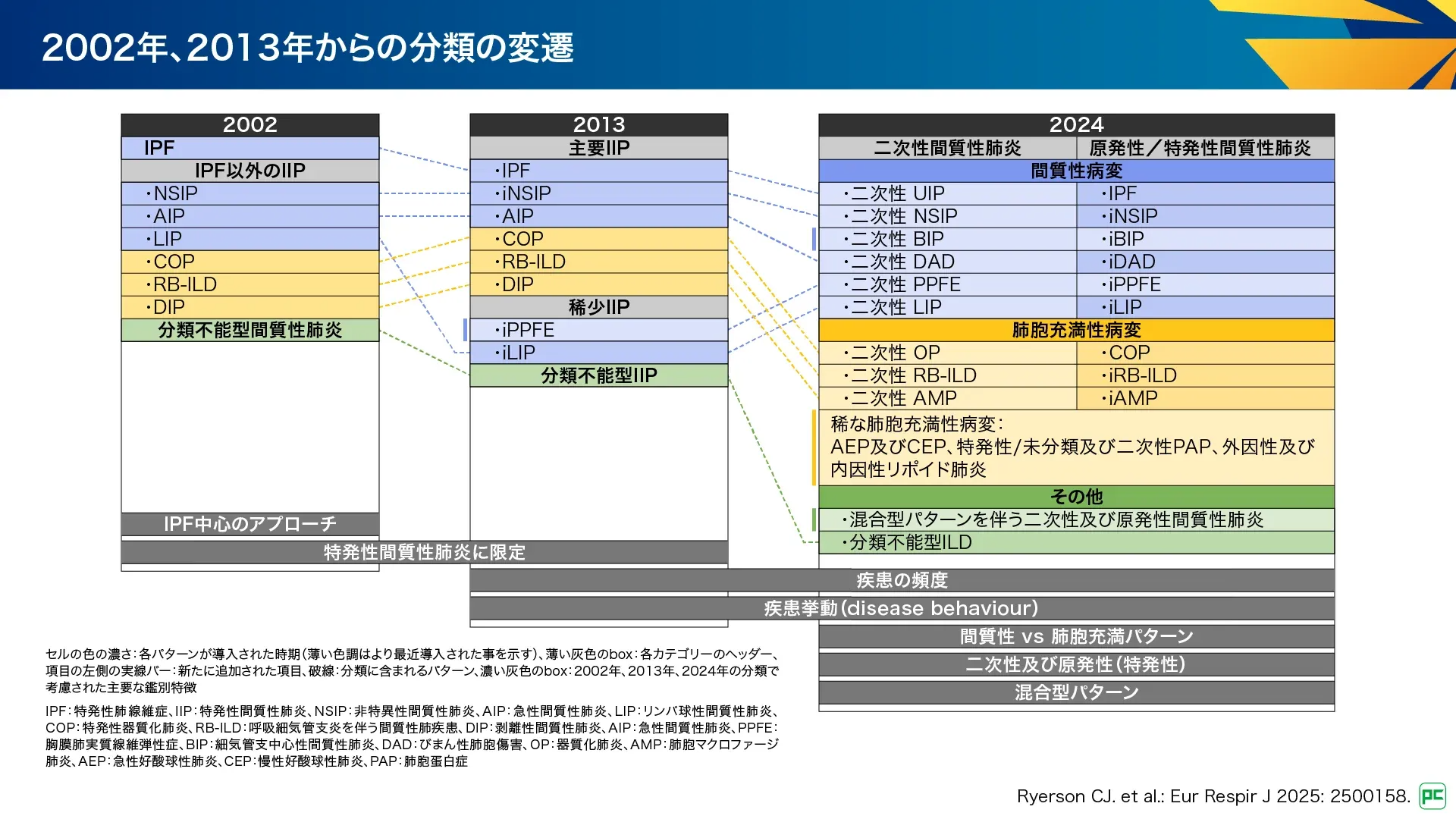
2002年の分類2)では、対象が特発性間質性肺炎(IIPs)に限定され、特発性肺線維症(IPF)中心のアプローチで7型に分類されていました(図5)。この方針は2013年のアップデート3)でも継続され、分類は特発性胸膜肺実質線維弾性症(iPPFE)と分類不能型IIPsを加えた9型となりました。また、疾患の頻度や疾患挙動(disease behaviour)を考慮して、主要IIPs、稀なIIPs、分類不能型IIPの3つのカテゴリーに分類されました。
2025年の新分類では、特発性に加えて二次性間質性肺炎を含めたこと、間質性及び肺胞充満性病変の分類が導入されたことで、より包括的な分類となっています。
図5
「診断確信度」の評価を含めた診断アプローチ
間質性肺炎の診断プロセスは、CT画像のパターンを分類することから始まり、臨床所見や分子生物学的検査、病理所見などを統合して診断を進める多分野による集学的アプローチが基本です。各パターンにおける、典型的な所見が示されており(図6、7)、臨床・画像・病理所見の組み合わせにより診断し、治療方針を決定します。不確実性が残る場合には、肺生検などの侵襲的な検査が検討されることがあります。
図6
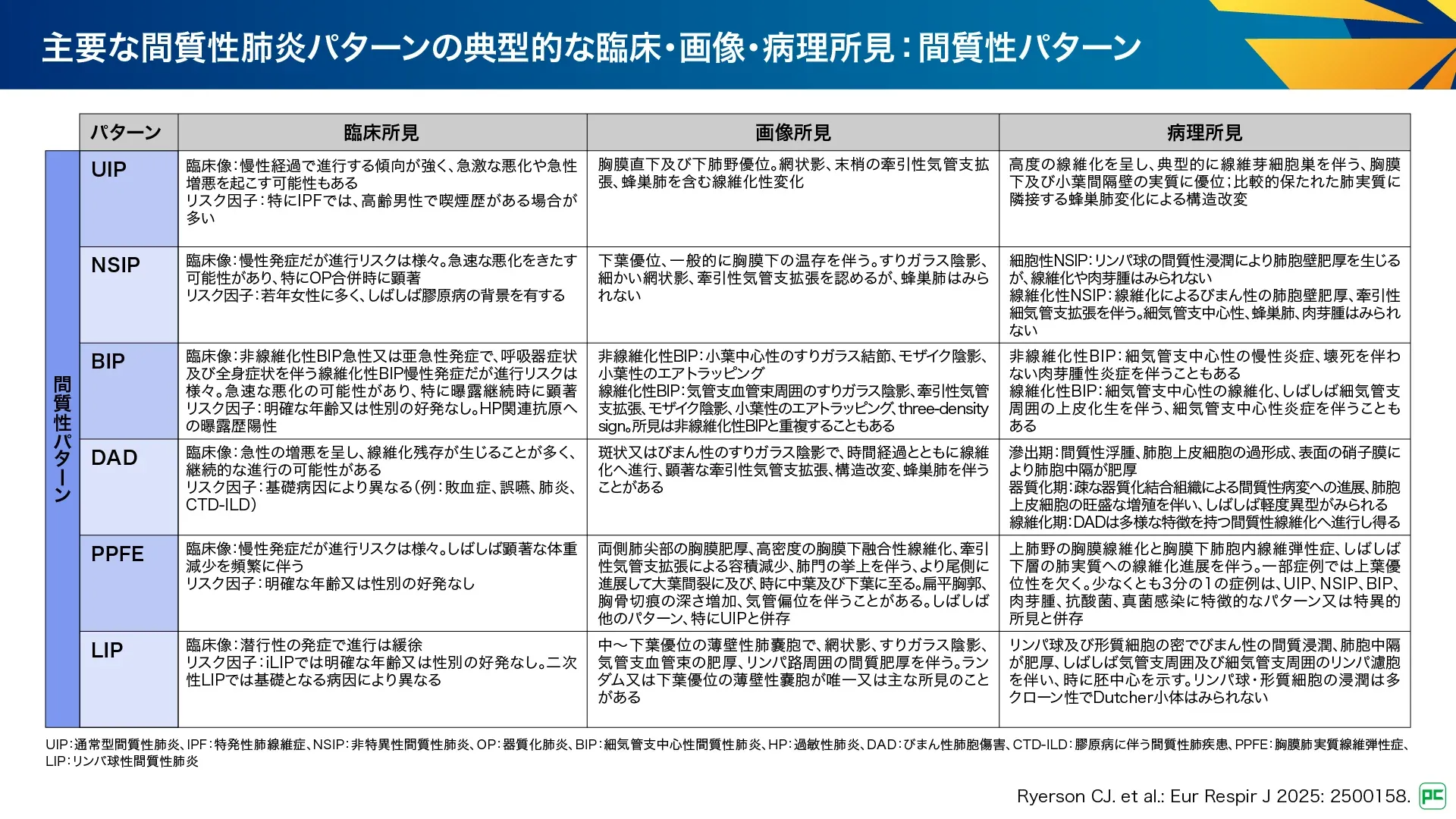
図7

また、間質性肺炎では特異的な検査がないという背景から、診断の「確信度」を慎重に評価することが重要であると強調され、円滑な議論のために、報告書を標準化することが推奨されています(図8)。例えば「BIPパターン。HPを最も疑うが、CTD-ILDも考慮される」と、可能性を具体的に記載することで、より質の高い診断が可能になります。
図8

A. 主要な病理・画像パターン:間質性パターン
各パターンの特徴について詳しくみていきます。
間質性パターンで多いのはUIP、NSIP及びBIPであり、進行性肺線維症(PPF)を呈することも多く、予後不良です。NSIPとBIPは、細胞性で線維化が限定的な場合もあり、より良好な予後が期待されます。二次性であることが多いものの、特発性も一定程度存在します。診断においては、臨床・画像・検査所見に基づく確信度を検討すること、追加の侵襲的検査が適切かどうかを検討することが重要です。診断確信度の低い一部の患者では病理学的検査が必要となることもあります。
A-1. 通常型間質性肺炎:UIP
UIPは従来、外科的肺生検(SLB)で認められる特異的な組織学的パターンとして定義され、IPFの典型的パターンとしてUIPパターンが捉えられていましたが、二次性間質性肺炎でもそれに準じてUIPパターンが捉えられていました。今回のアップデートは、二次性間質性肺炎も対象となったため、UIPパターンはIPFに特有のものではなく、CTD-ILDや線維化性HPなど、複数の疾患に共通して出現する線維化パターンとして捉える必要があると強調されています。
UIP及びProbable UIPの画像パターンは病理学的特徴と強く相関するため、適切な臨床情報がある場合は、肺生検なしで確信度の高いIPF診断が可能です。
図9
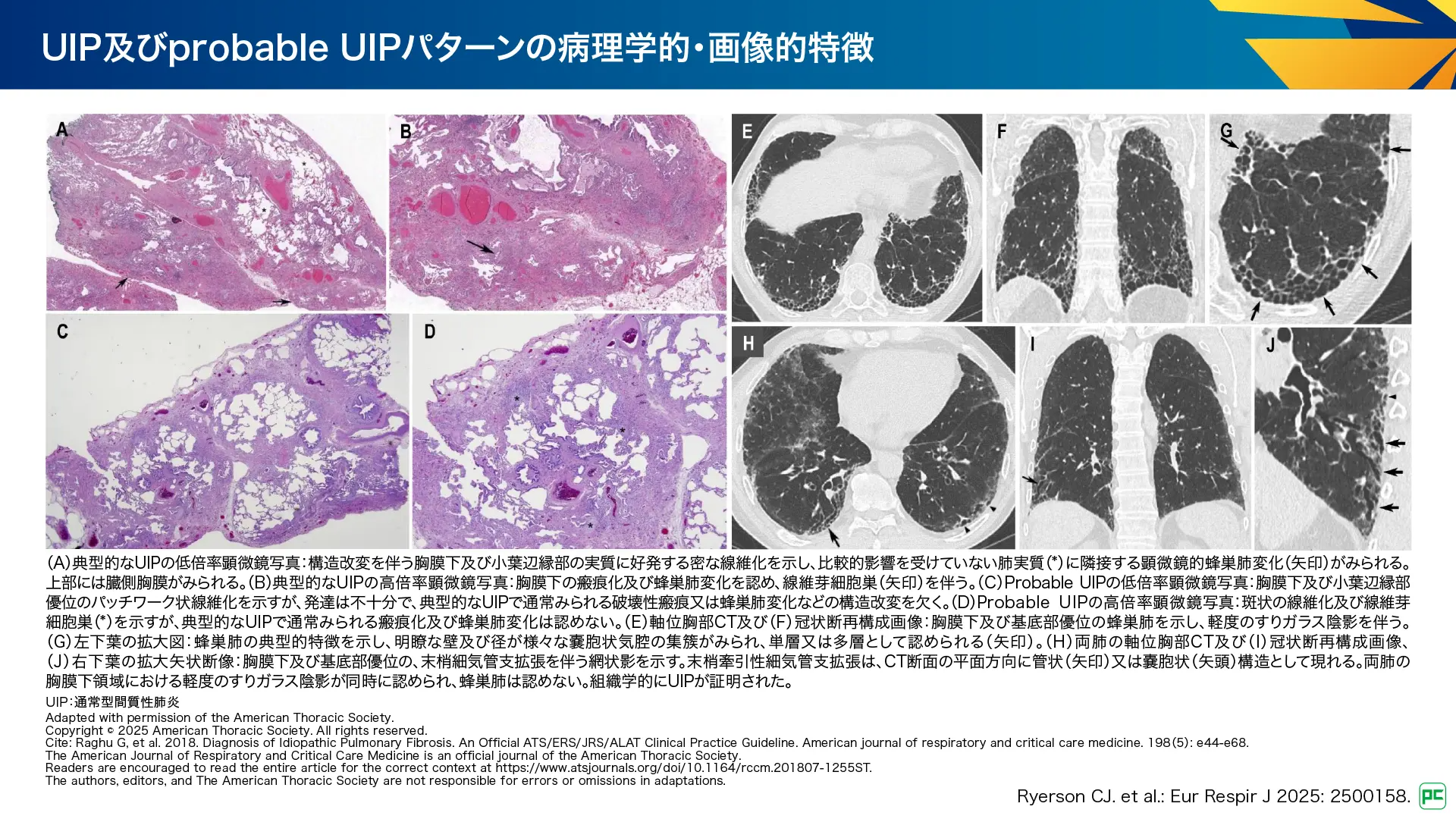
病理所見(図9):
- 胸膜直下、小葉辺縁優位の間質性線維化
- 時間的・空間的多様性、正常肺から線維化肺への急峻な移行
- 上皮下の線維芽細胞巣
- 蜂巣肺
画像所見(図9):
- 胸膜直下、下肺野優位の線維化と蜂巣肺
- 嚢胞、モザイク陰影、優位なすりガラス陰影、結節、浸潤影などの他の診断を示唆する明らかな所見を伴わない
UIPに関する研究の優先事項
- 治療意義を有する重要なIPFのサブグループは存在するか?
- 一部の遺伝性疾患(例:テロメア病)をIPFと鑑別するために十分なデータはあるか?
- 画像所見でUIP又はprobable UIPパターンの患者において、BALへの新規分子検査の適用は有用か?
- probable UIPパターンの画像所見と病理所見で相関することは何か?
A-2. 非特異性間質性肺炎:NSIP
NSIPは、非線維化性から線維化性まで幅があり、特発性は稀で、膠原病や薬剤性の原因が背景に現れることが多く、線維化性HP、肺胞マクロファージ肺炎(AMP)、器質化肺炎(OP)に続発してみられることもあります。線維化性NSIPは、CTD-ILDで最もよくみられるパターンです。
膠原病や高リスク薬剤への曝露歴などの二次性線維化性NSIPの典型例では肺生検は適応となりませんが、画像だけではUIP、BIP、AMPと鑑別できないことがあり、原因が特定されていない患者では肺生検が必要となることがあります。
図10
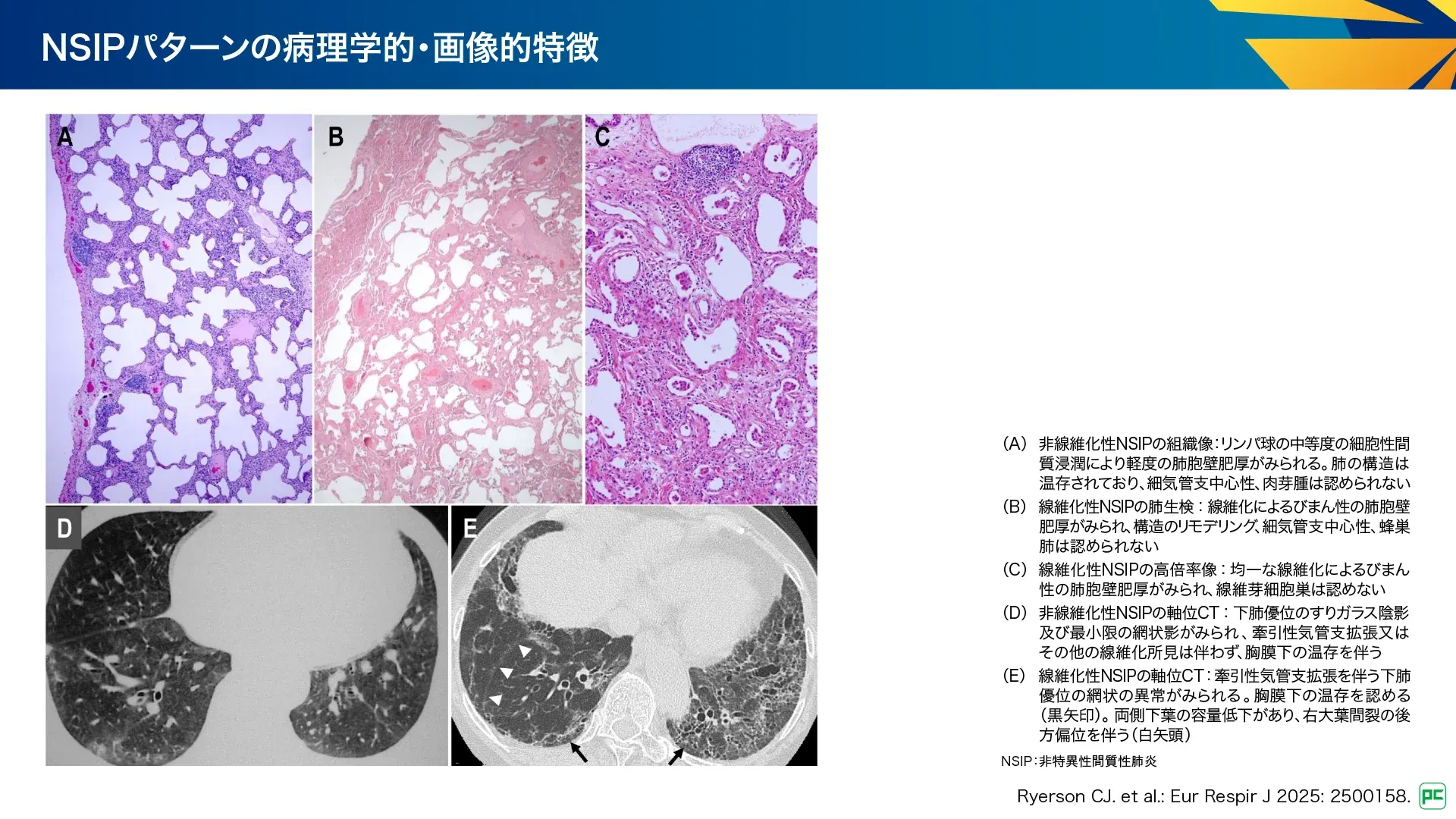
病理所見(図10):
- 肺胞壁の均一で一様な肥厚を特徴とする
- 純粋なNSIPでは蜂巣肺、OP、細気管支中心性、肉芽腫、線維芽細胞巣などは通常みられない
画像所見(図10):
- 牽引性気管支拡張を伴う下肺優位のすりガラス陰影及び網状影
- 細胞成分と線維化の割合に応じて変化する可能性がある
- 線維化性NSIP症例の約半数は胸膜直下の温存があり、UIPとの鑑別に役立つ
NSIPに関する研究の優先事項
- iNSIPは独立した多分野診断か?
- iNSIPは急性又は亜急性発症を呈し得るか?その臨床経過は?
- NSIPとprobable / indeterminate for UIP及びindeterminate for HPとの鑑別ポイントは何か?
- BALはNSIPをUIPから鑑別できるか?
- NSIPの画像所見と病理所見で相関することは何か?
- iNSIPの確定診断のためにSLB又はTBLCは必要か?
A-3. 細気管支中心性間質性肺炎:BIP
BIPは、細気管支中心性の画像・病理パターンを呈し、非線維化性・線維化性HP、CTD-ILD、誤嚥性などでみられます。従来は「HPパターン」とされてきましたが、実際にはMDDを行っても確定診断できない場合が多くあり、原因が特定できないCTD-ILDや誤嚥性などが「HPパターン」として分類されていたため、診断の正確性に問題がありました。細気管支中心性の画像・病理所見を「BIP」と統一し、原因不明の疾患をiBIPとすることで、病態をより正確に把握して分類できるようになりました。
非線維化性・線維化性BIPは、炎症又は線維化による隣接肺胞壁の間質性病変を伴うことが多くあります。細気管支周囲分布を示す斑状で小さな肉芽腫性炎症巣の存在は、HPを強く示唆します。
図11
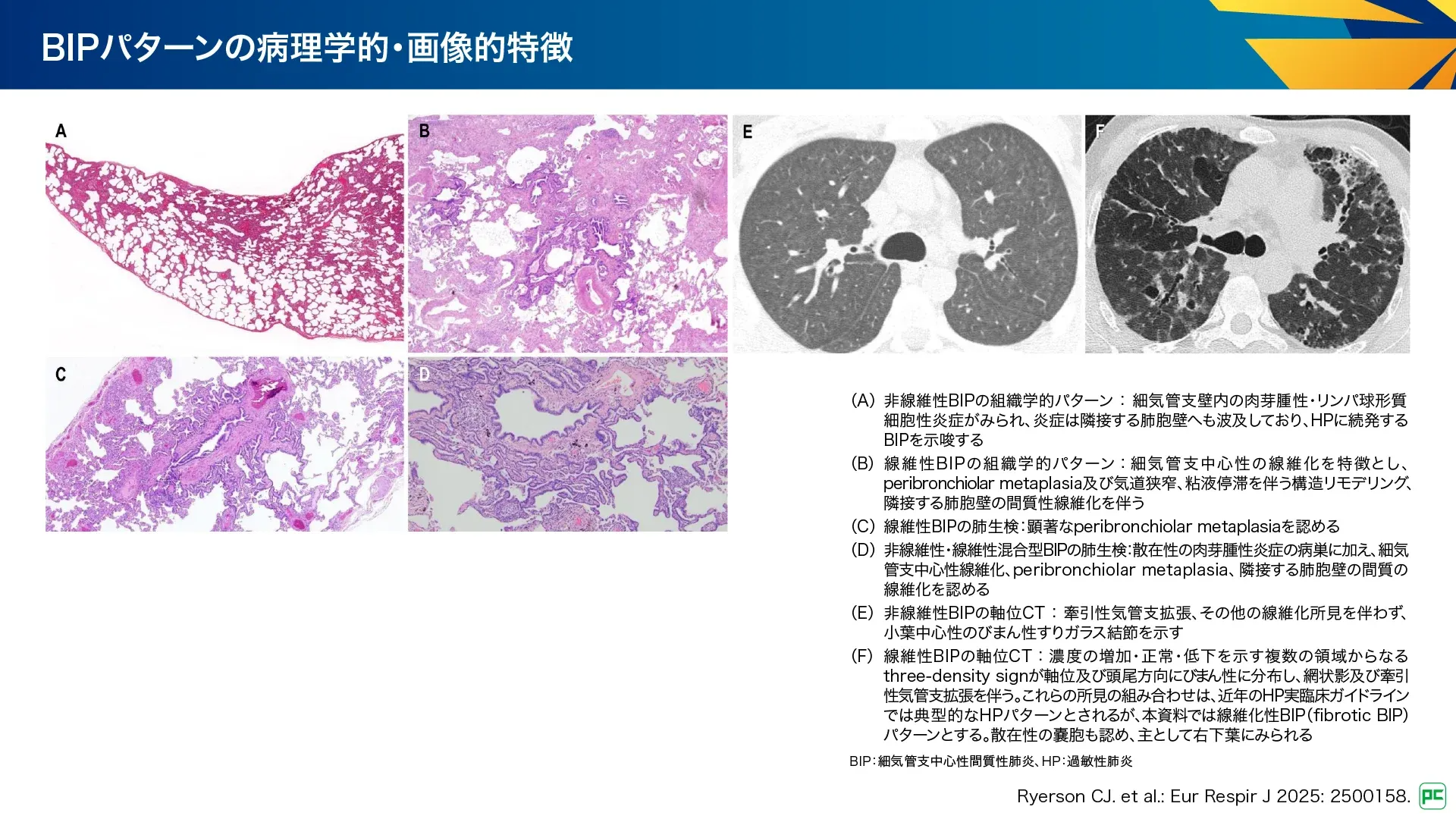
病理所見(図11):
- 炎症性と線維化性の両方が混在
- 非線維化性BIPでは、細気管支周囲にリンパ球主体の炎症がみられ、非壊死性の肉芽腫性炎症を伴う
- 線維化性BIPでは、細気管支中心性の線維化が特徴で、隣接する気腔に偽重層呼吸上皮からなるperibronchiolar metaplasia(PBM)を伴い、気道狭窄や粘液うっ滞を伴う細気管支拡張などの構造改変がみられる
画像所見(図11):
- 細気管支周囲の炎症を示す多数の境界不明瞭な小葉中心性結節
- モザイク減衰を伴うすりガラス陰影(three-density sign)
- 線維化性BIPでは、すりガラス陰影、網状影、牽引性気管支拡張、モザイクパターン、three-density sign、呼気時air trappingなどが気管支血管束周囲に分布
- BIPにおける画像所見はさらなる検討が必要
原因不明のBIPパターンの患者では、経過観察中も含めて潜在的な原因を検討し、「iBIP」を暫定診断として用いることが提案されました。委員会の80%以上がBIPを主要な間質性肺炎パターンとして含めること、iBIPを暫定診断として導入することに賛成しましたが、同じ病態を典型的HPパターンと定義する過敏性肺炎ガイドラインと用語が異なるなどの懸念がありました。そのため、iBIPは暫定診断として提案するなど、BIPに関する追加研究の必要性が強調されており、今後の進展に注意が必要です。
BIPに関する研究の優先事項
- BIPの病態形成機序は?
- BIPの潜在的病因は何か?
- iBIPは独立した診断名か?
- BIPパターンを有する患者でHPの診断を除外するために必要な最小限の検査は何か?
- iBIPは急性又は亜急性発症を呈し得るか?臨床経過は?
- 特発性及び二次性BIPはどのような自然経過か?
- BIPと線維化性HPパターンの以前の記述との間に臨床的又は分子的な違いはあるか?
- BALによって線維化性BIPとUIPを鑑別可能か?
- 特発性BIPは二次性病因と比較して特徴的なCT及び/又は生検所見を呈するか?
- BIPの画像所見と病理所見で相関することは何か?
- iBIPの確定診断のために肺生検は必要か?
A-4. びまん性肺胞傷害:DAD
DADは急性又は亜急性の呼吸窮迫を呈し、しばしば入院を必要とし、高い死亡率を示します。特発性DADは、以前は急性間質性肺炎(AIP)と呼ばれていましたが、他の間質性肺炎でも急性症状を呈することがあるため、AIPという用語自体が正確ではありませんでした。
急性呼吸器疾患患者における外科的肺生検に関連する死亡率が高いことから、通常生検は実施されませんが、BALなどの侵襲性の低い検査法は活動性感染の評価や悪性疾患などの基礎疾患の同定に役立つ可能性があります。
図12
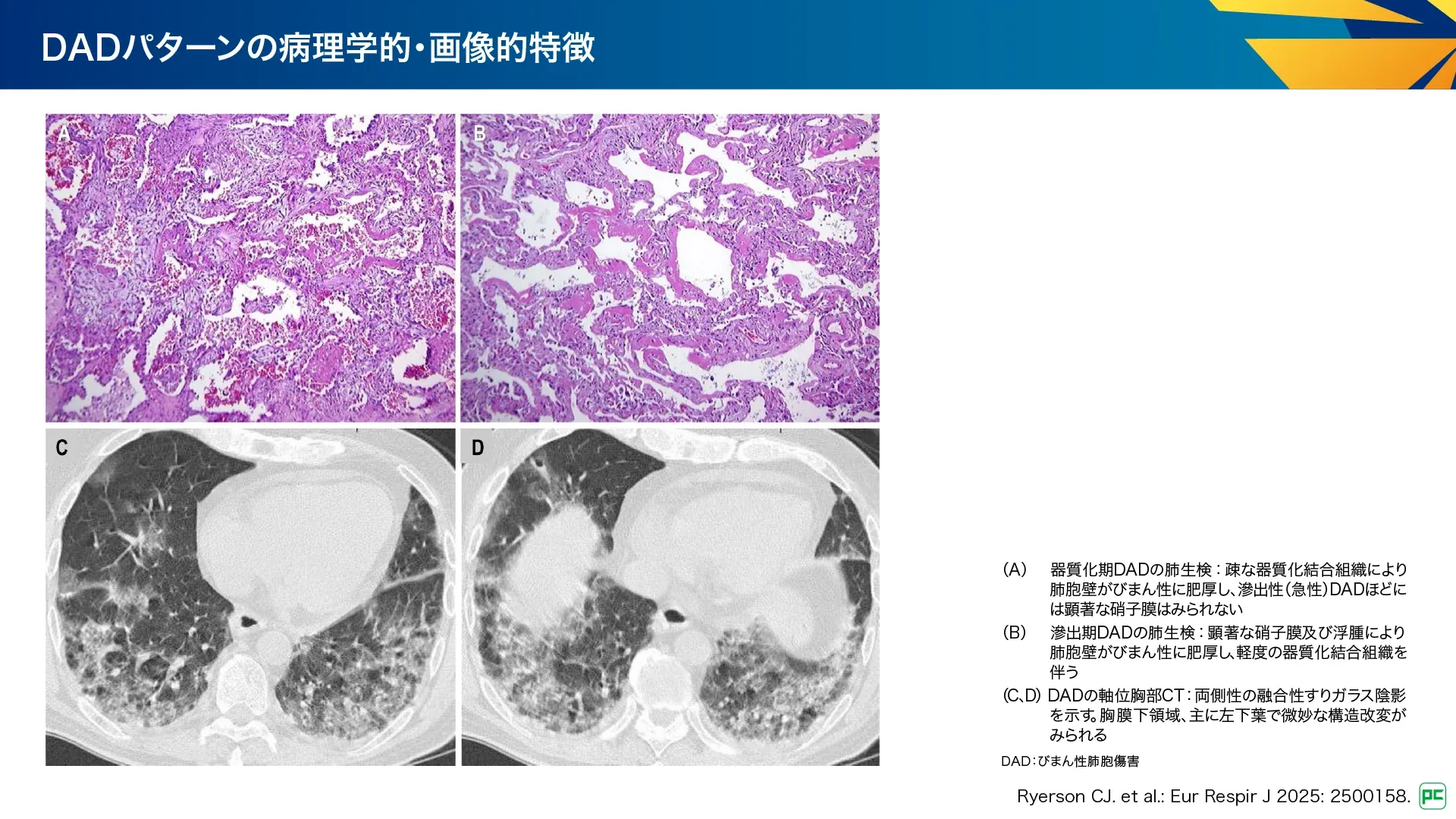
病理所見(図12):
- 急性期と器質化期を特徴とする肺損傷のパターン
- 初期は主に肺胞中隔全体に影響がみられ、後期では肺胞充満性に進行
- 肺胞中隔は早期の間質浮腫、肺胞上皮細胞の増殖、表面の硝子膜により肥厚、時にOPパターンと間質構造の虚脱
- 器質化期では、疎な結合組織は主に肺胞壁内
画像所見(図12):
- すりガラス陰影、浸潤影、牽引性気管支拡張又は細気管支拡張
- 広範囲に及ぶ異常所見や疾患経過の早期からの気管支拡張は死亡の予測因子
DADに関する研究の優先事項
- DADの生物学的特徴は原因疾患によって異なるのか?
- DADの診断基準は?
- 初期の急性期後の進行予測因子は何か?
- DADの長期予後は?
A-5. 胸膜肺実質線維弾性症:PPFE
PPFEは2013年の分類では稀な病態とされていました。特発性又は二次性原因とも関連し、二次性の場合はUIP、NSIP、BIPなどとの併存がみられます。
図13
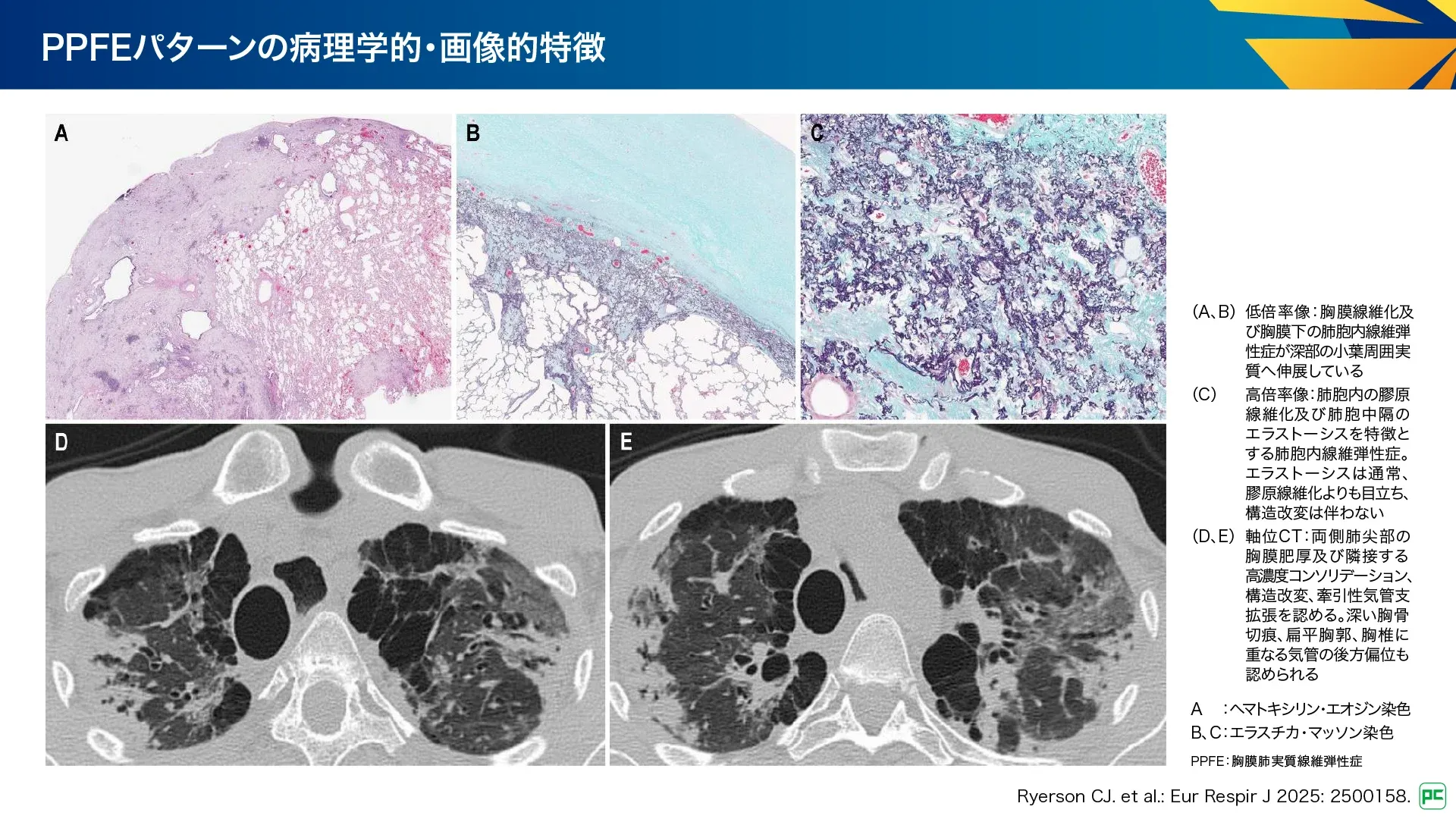
病理所見(図13):
- 胸膜下肺胞内線維弾性症(IAFE)を主体とし、胸膜の線維症を伴うことがある
- 豊富な弾性線維を含む胸膜下肥厚が特徴的
- 線維化は肺実質の深部に浸潤することもある
- 最も頻繁には胸膜下優位だが、より中心性の分布を示すこともある
画像所見(図13):
- 胸膜肥厚を伴う両側肺尖部の胸膜下実質の線維化が特徴
- 線維化は境界明瞭な高濃度の浸潤影、牽引性気管支拡張、構造破壊、胸膜下分布の網状影
- 上葉容積減少、前上葉・後上葉、主要葉間裂、中葉・下葉の病変によりapical capと区別される
- 間質パターンに分類されるが、肺胞や遠位気道内にも病変が及ぶことがある
PPFEに関する研究の優先事項
- PPFEの病態形成機序は?
- 特発性及び二次性PPFEの発症率と有病率は?
- PPFEの二次性原因は予後に影響するか?
- 特発性PPFEの診断においてどの患者で生検が必要か?
A-6. リンパ球性間質性肺炎:LIP
LIPは反応性肺リンパ組織過形成の一部であり、特発性は非常に稀で、膠原病、免疫不全症、慢性感染症、その他の全身性免疫性疾患に続発して発症します。蛋白異常症、多クローン性高γグロブリン血症が一般的です。LIPパターンが疑われた場合には、広範な臨床、血清学的、画像検査を行い、二次性の原因を検討します。特徴的な画像所見やBALリンパ球増多症などを呈するため、肺生検の実施は稀です。
非線維化性NSIPと類似した特徴を有する可能性がありますが、典型的には軽度から中等度のリンパ球浸潤のみを示し、嚢胞性であることは稀です。過去の文献では、現在は非線維化性NSIPとして分類される多くのLIP症例が報告されています。
図14
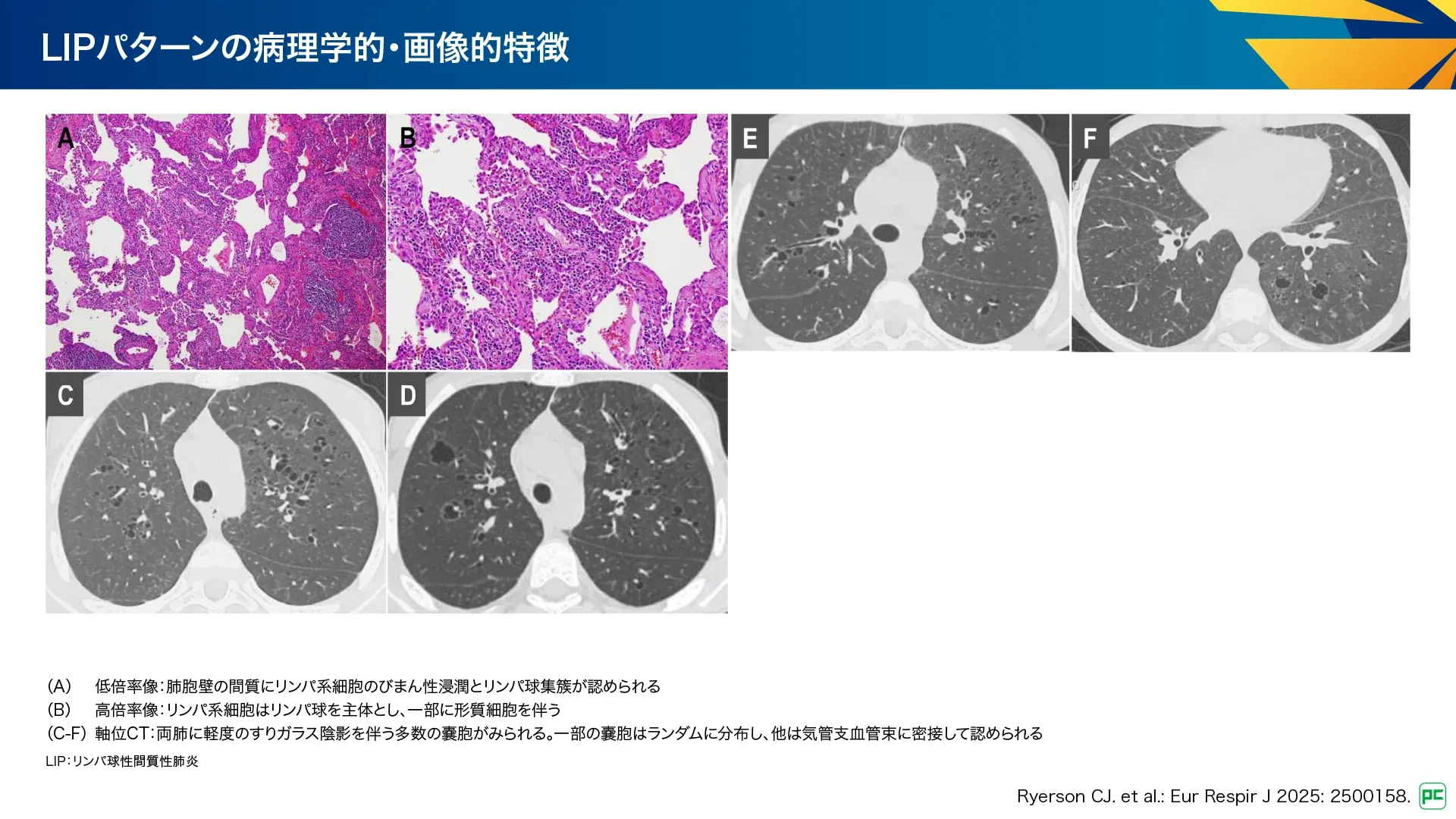
病理所見(図14):
- リンパ球と形質細胞のびまん性浸潤による肺胞中隔の拡張・歪曲
- しばしば気管支血管周囲やリンパ系分布の反応性リンパ濾胞を伴う
- 間質線維化は軽微又は認められない
画像所見(図14):
- 典型的には、びまん性又は斑状の両側性すりガラス陰影を示す
- 小葉中心性・胸膜下の小結節と気管支血管束周囲の肥厚を伴う
- ランダムに分布する薄壁嚢胞(約70%の症例)
LIPに関する研究の優先事項
- LIPと細胞性NSIPの違いは何か?
- LIPの画像所見と病理所見で相関することは何か?
- 嚢胞がない場合に、iLIPの診断をサポートする他の疾患と鑑別可能な画像所見はあるか?
- iLIPの多分野診断を確定するために肺生検は必要か?
- LIP患者は反応性リンパ増殖性疾患としてマネジメントすべきか、優位な組織学的パターンのサブタイプとしてマネジメントすべきか?
- 反応性リンパ増殖性疾患におけるリンパ腫への進展リスクは何か?
B. 主要な病理・画像パターン:肺胞充満パターン
肺胞充満パターンは、肺胞及び末梢気道に細胞や液体が充満する病態です。一般的には器質化肺炎(OP)、呼吸細気管支炎を伴う間質性肺疾患(RB-ILD)、肺胞マクロファージ肺炎(AMP)があり、稀なパターンは急性・慢性好酸球性肺炎(AEP・CEP)、リポイド肺炎(LP)、肺胞蛋白症(PAP)です。特徴的な臨床・画像・検査所見があることから、間質パターンと比較して病理学的検査が必要となる頻度は低くなります。
B-1. 器質化肺炎:OP
OPは、特発性であるCOP(cryptogenic OP)と、感染後、膠原病、薬剤性など明らかな原因がある二次性OPに分類されます(図15)。血管炎、腫瘍、膿瘍、梗塞などに対する非特異的反応の可能性があります。
図15

図16
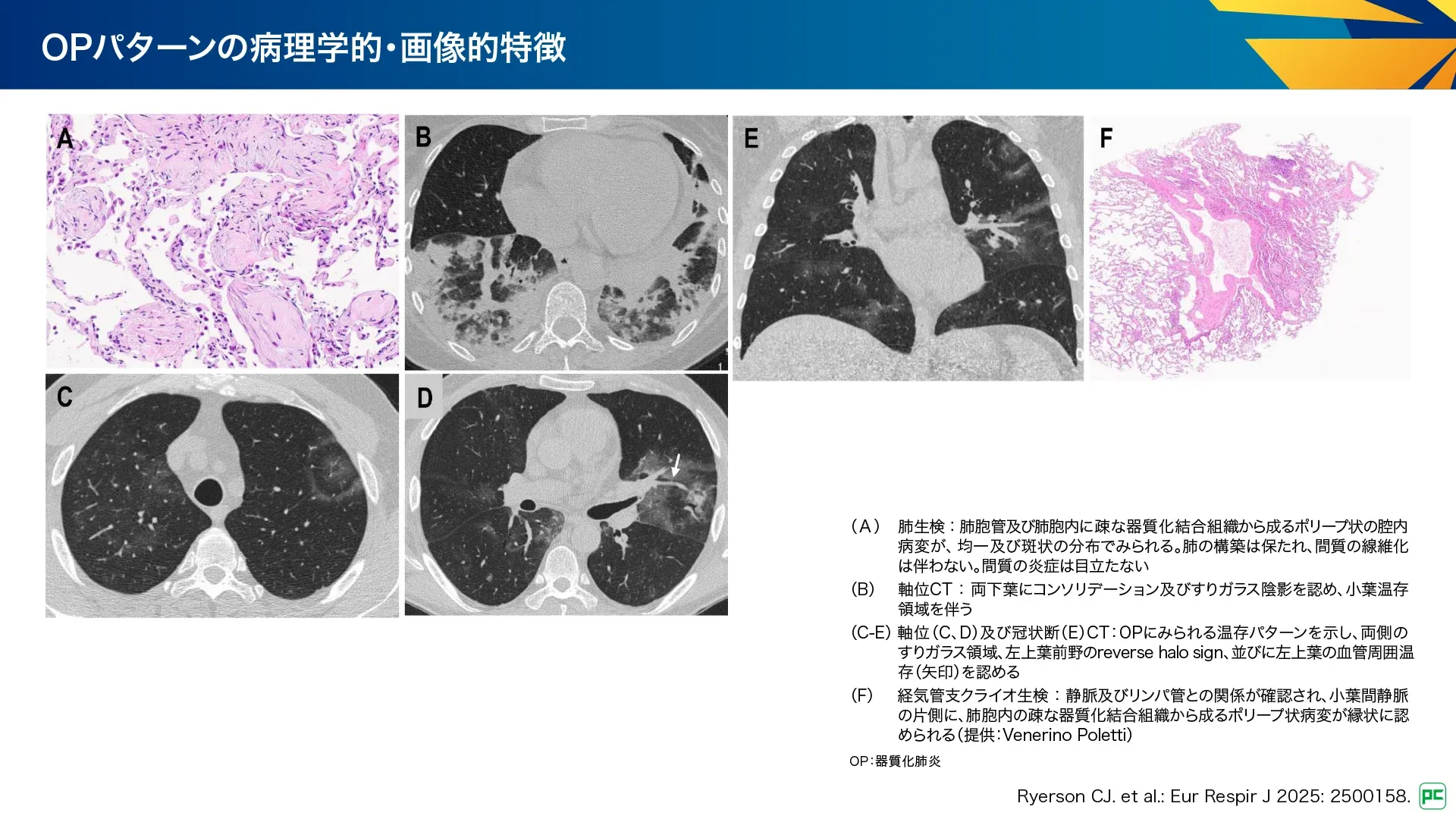
病理所見(図16):
- 肺胞及び肺胞管内の疎性線維芽細胞性結合組織のポリープ状プラグ
- 分布は斑状で肺構造は保持されるが、一部で線維症に進行
画像所見(図16):
- 胸膜下、気管支周囲の浸潤影・すりガラス陰影
- 時に気腔パターンを示す限局性の腫瘤・結節
- リバースハローサインや小葉周囲の肥厚など
- 連続画像で陰影が移動することがある
OPのサブパターン
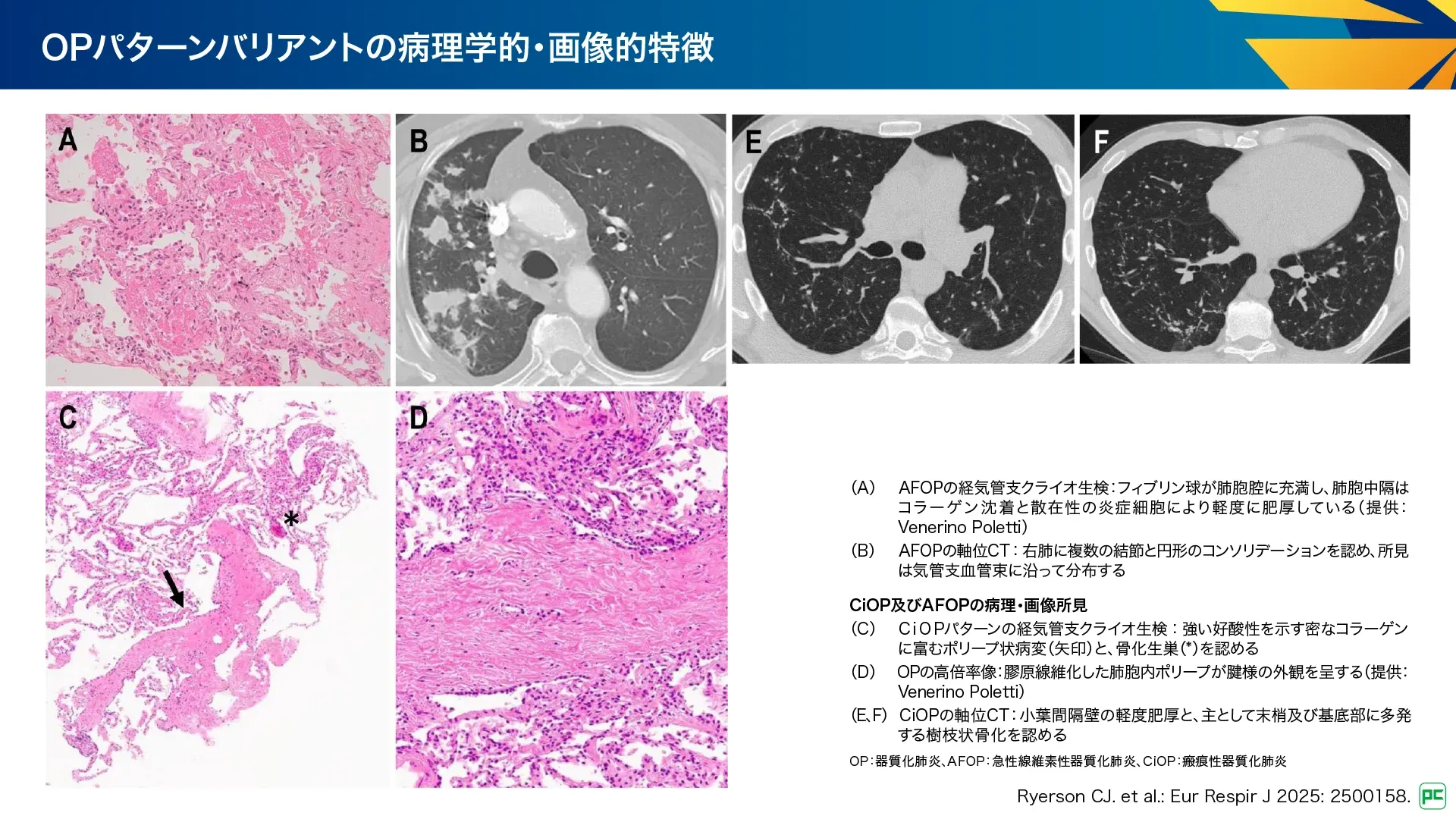
急性線維素性器質化肺炎(AFOP):
OPからDADの臨床・画像所見のスペクトラムを呈する患者でみられる病理パターンです(図17)。大部分は二次性で、画像所見では斑状の腫瘤状病変やすりガラス陰影がみられ、病理所見はOPを伴う顕著なフィブリンボールを示します。
瘢痕性器質化肺炎(CiOP):
ポリープ状プラグが成熟した密な線維組織からなり、時に骨化を伴う病態です(図17)。限局性孤立性腫瘤として現れることもあり、非乾酪性肉芽腫性炎症の併存は「肉芽腫性OP」と呼ばれることもあります。
図17
OPに関する研究の優先事項
- どのような状況で生検が必要か?
- OPの再発予測因子は何か?
- OP患者において線維症への進行を誘導するものは何か?
B-2. 呼吸細気管支炎を伴う間質性肺疾患:RB-ILD
肺胞内にマクロファージが過剰に蓄積する疾患のうち、細気管支炎の特徴が優位なものがRB-ILDです。症例の大半は喫煙関連であり、特発性は少数です。BALでの軽度色素沈着マクロファージの存在は、非線維化性HPなど他の疾患の鑑別に有用です。肺気腫と関連する線維化のパターンは、airspace enlargement with fibrosis (AEF)、線維症を伴うRB-ILD、smoking-related interstitial fibrosis (SRIF)として記載されます。
図18
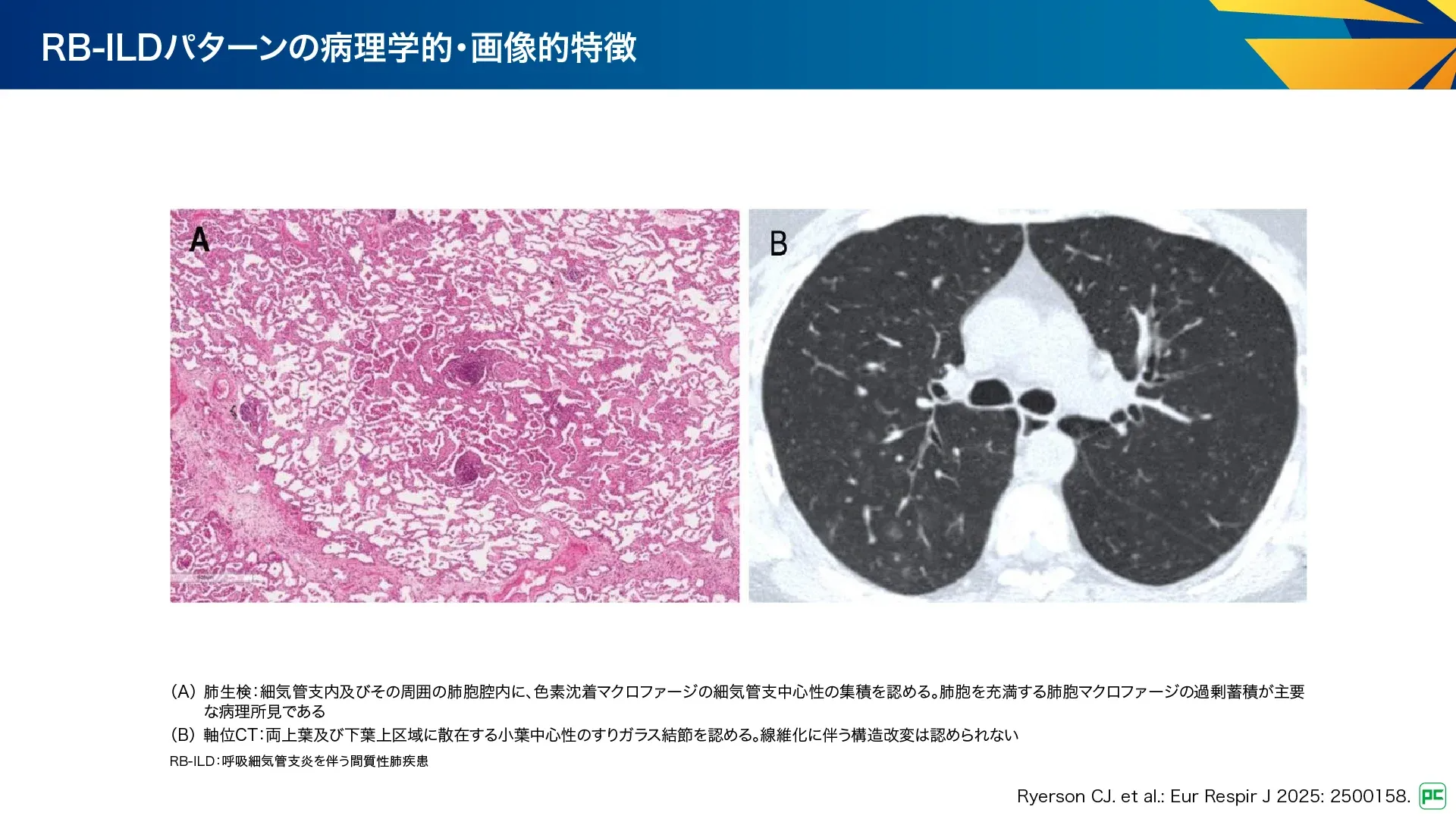
病理所見(図18):
- 線維化は斑状、胸膜下、肺胞壁内にあり、時間的に均一で、細胞に乏しく、好酸性コラーゲンからなり、肺胞壁肥厚を引き起こす
- 分布は細気管支中心性で、呼吸細気管支、肺胞管、細気管支周囲の肺胞に軽度に色素沈着したマクロファージが集簇
画像所見(図18):
- 斑状で境界不明瞭なすりガラス陰影、しばしば小葉中心性
- AEF・SRIFをUIPから鑑別する特徴:嚢胞に隣接する肺気腫、隣接肺が温存された胸膜下の嚢胞、嚢胞サイズ・形状の不均一性、上葉での嚢胞の欠如、嚢胞性変化の非対称性、牽引性気管支拡張が軽度又はない、嚢胞周囲のすりガラス陰影・網状影の欠如
RB-ILDに関する研究の優先事項
- RB-ILDの病態形成機序は?
- RB-ILDとSRIF・RBFの関係は?
- RB-ILDの潜在的病因は何か?
- どのような状況で生検が必要か?
B-3. 肺胞マクロファージ肺炎:AMP
肺胞内へのマクロファージの過剰で広範囲な蓄積に対して剥離性間質性肺炎(DIP)に代わる用語として定義されました。大部分の症例は喫煙関連ですが、特発性に加え、小児のサーファクタント蛋白異常、膠原病、粉塵吸入などを原因とする二次性もみられます。多くはRB-ILDとAMPの両方の特徴を有し、優位なパターンによって分類されます。UIPやNSIP、ランゲルハンス細胞組織球症などと併存することがあります。
図19
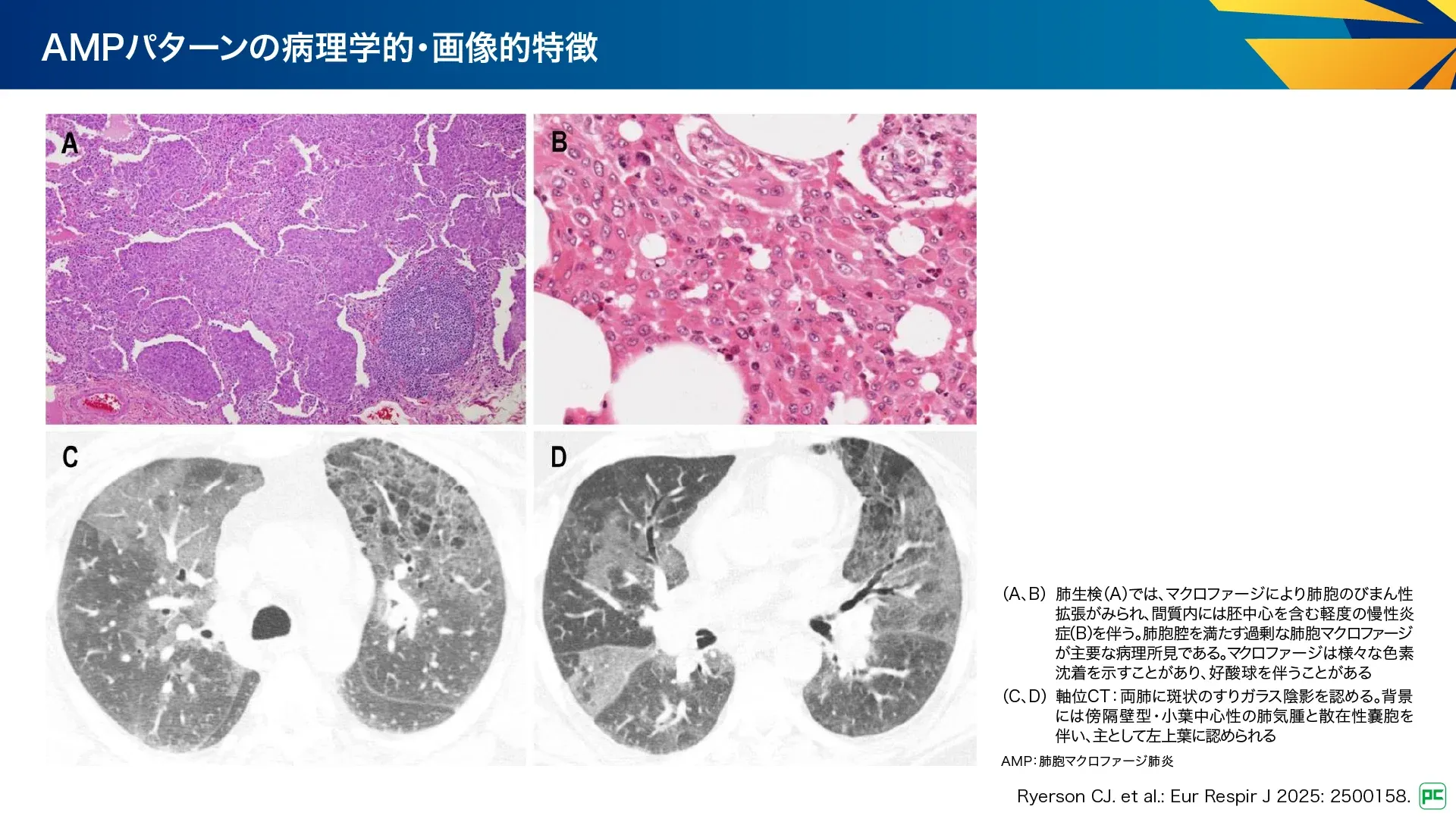
病理所見(図19):
- 気腔内の均一な分布を伴うびまん性肺病変パターン
- 肺胞壁の線維化、好酸球・リンパ球の集簇を含む炎症
- 喫煙者ではマクロファージの細胞質内に小さな炭粉が存在
画像所見(図19):
- 中葉・下葉の末梢優位のすりガラス陰影、しばしば網状影を伴う
- 線維化、嚢胞、肺気腫の徴候が含まれ、蜂巣肺は稀
AMPに関する研究の優先事項
- AMPの病態形成機序は?
- AMPとSRIF及びRBFの関係は何か?
- AMPの潜在的病因は何か?
- どのような状況で生検が必要か?
- 一部の喫煙者が肺気腫/COPDを発症し、他の者がILDを発症する理由に遺伝的背景はあるか?
C. 稀な肺胞充満パターン
稀な肺胞充満パターンとして、急性好酸球性肺炎(AEP)、慢性好酸球性肺炎(CEP)、肺胞蛋白症(PAP)、リポイド肺炎(LP)が挙げられています(図20、図21)。
図20
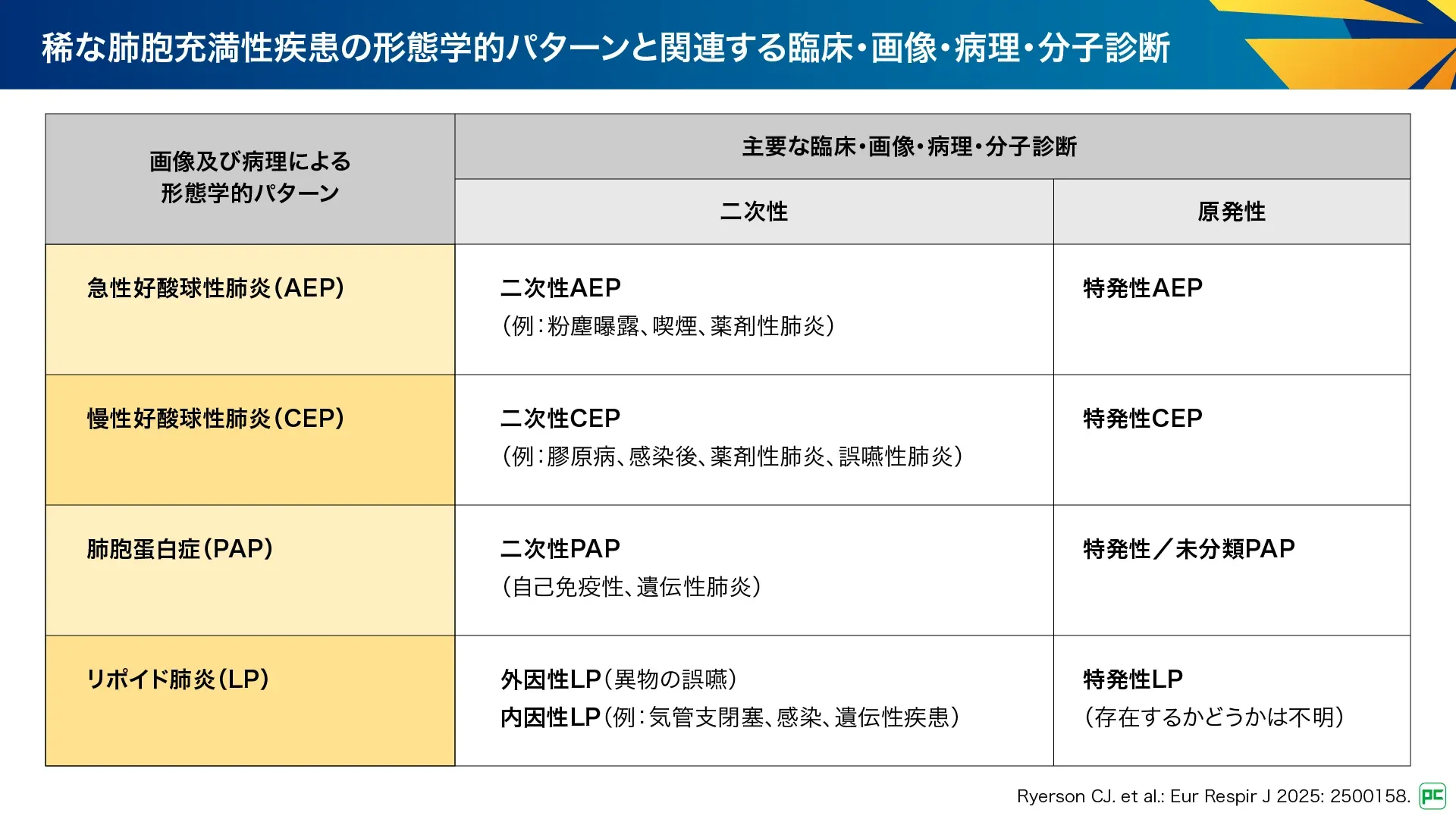
図21
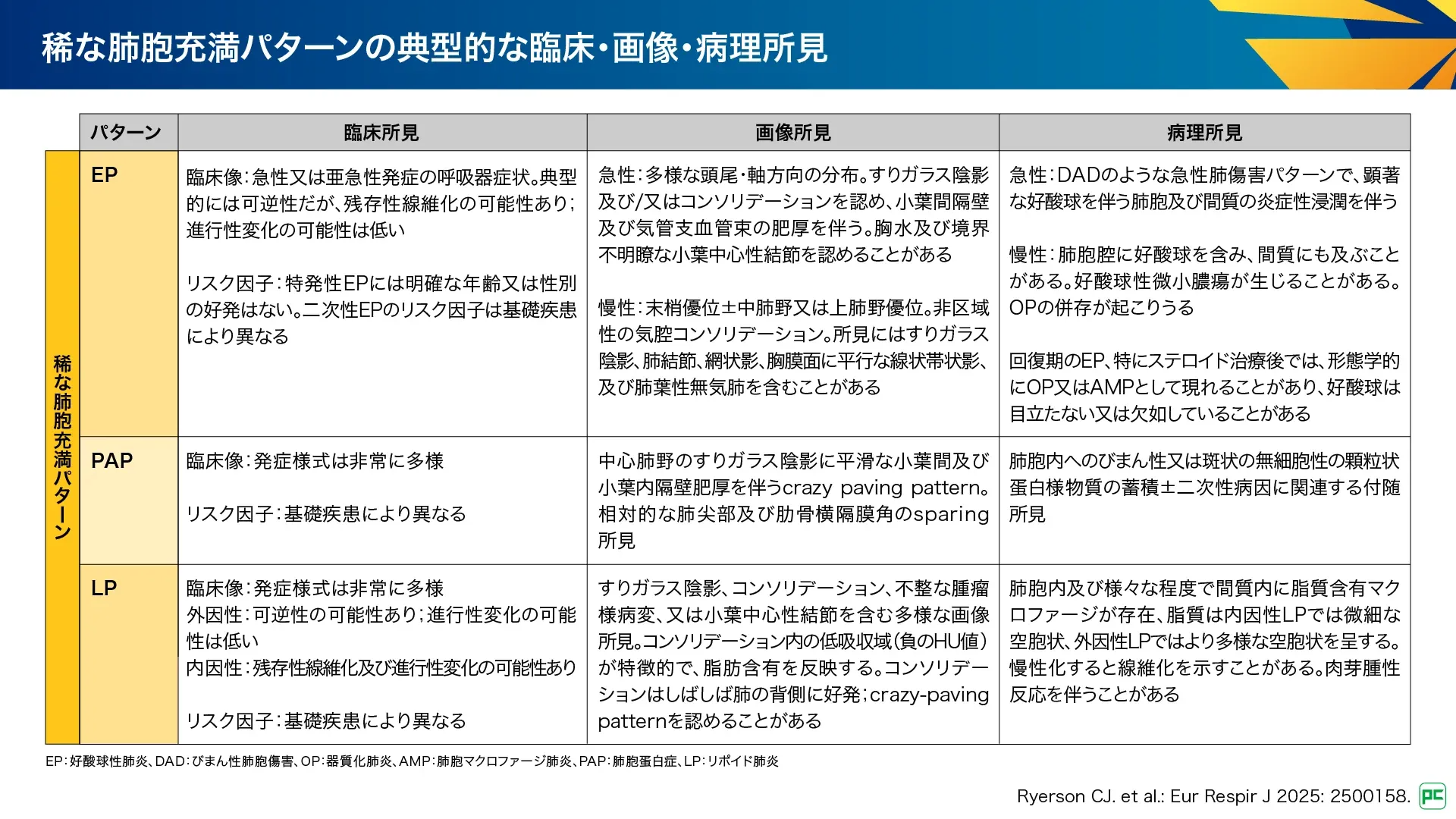
C-1. 急性好酸球性肺炎:AEP及び慢性好酸球性肺炎:CEP
AEP及びCEPは末梢気道と肺胞への好酸球蓄積を特徴とする肺限局性疾患です。AEPは数日から数週間で呼吸不全まで進行することがありますが、CEPは数週間から数ヵ月かけて進行します。若年成人男性、気流制限及び気道過敏性を有する場合が多く、喫煙の開始・増量との関連がみられます。一部の症例は特発性です。
図22
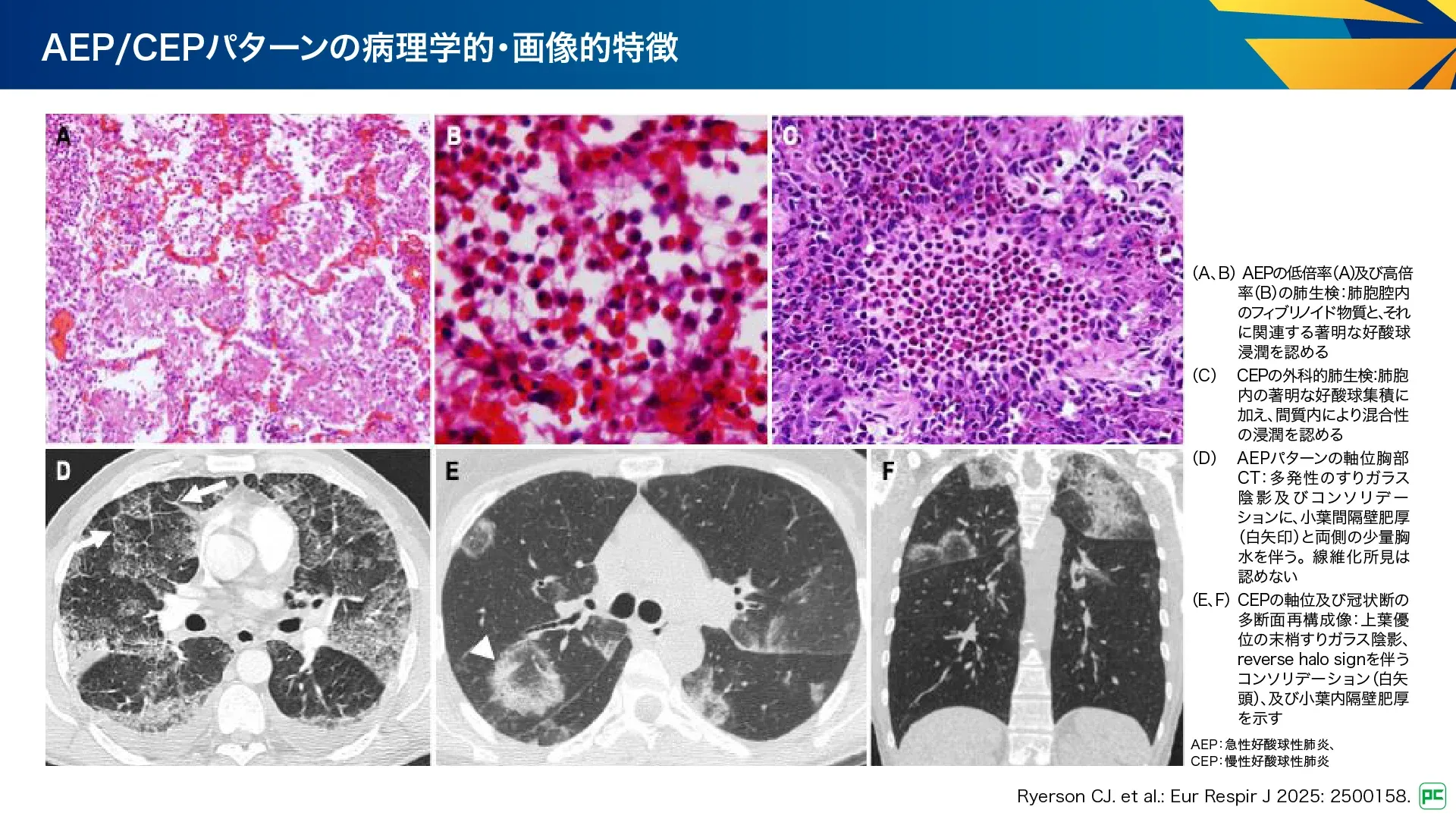
病理所見(図22):
- AEPは多数の好酸球を伴うDAD・OPが特徴
- CEPは散在性の非乾酪性肉芽腫、稀に壊死性好酸球性微小膿瘍の周囲の肉芽腫を認める
画像所見(図22):
- 多発性で両側性のすりガラス陰影・浸潤影
- 中隔・気管支血管束周囲の肥厚、両側胸水
- CEPでは進行性、移動性、再発性の末梢・上肺優位の非区域性の浸潤影、すりガラス陰影がみられ、OPと区別がつかない場合がある
EPに関する研究の優先事項
- EPと他の好酸球性肺疾患との関係は?
- どのような状況で生検が必要か?
- EPの再発予測因子は何か?
C-2. 肺胞蛋白症:PAP
PAPは肺胞及び末梢気道へのサーファクタントの異常蓄積により定義される稀な疾患です。原因として、顆粒球マクロファージコロニー刺激因子(GM-CSF)に対する自己抗体が全症例の90%を占め、吸入曝露、血液疾患、同種造血細胞移植、感染症などが含まれます。組織病理学的検査は、以前のガイドラインでは一般的に必要とも推奨もされていませんが、実施すると、非晶質で両親媒性物質の肺胞への蓄積が認められます。
図23
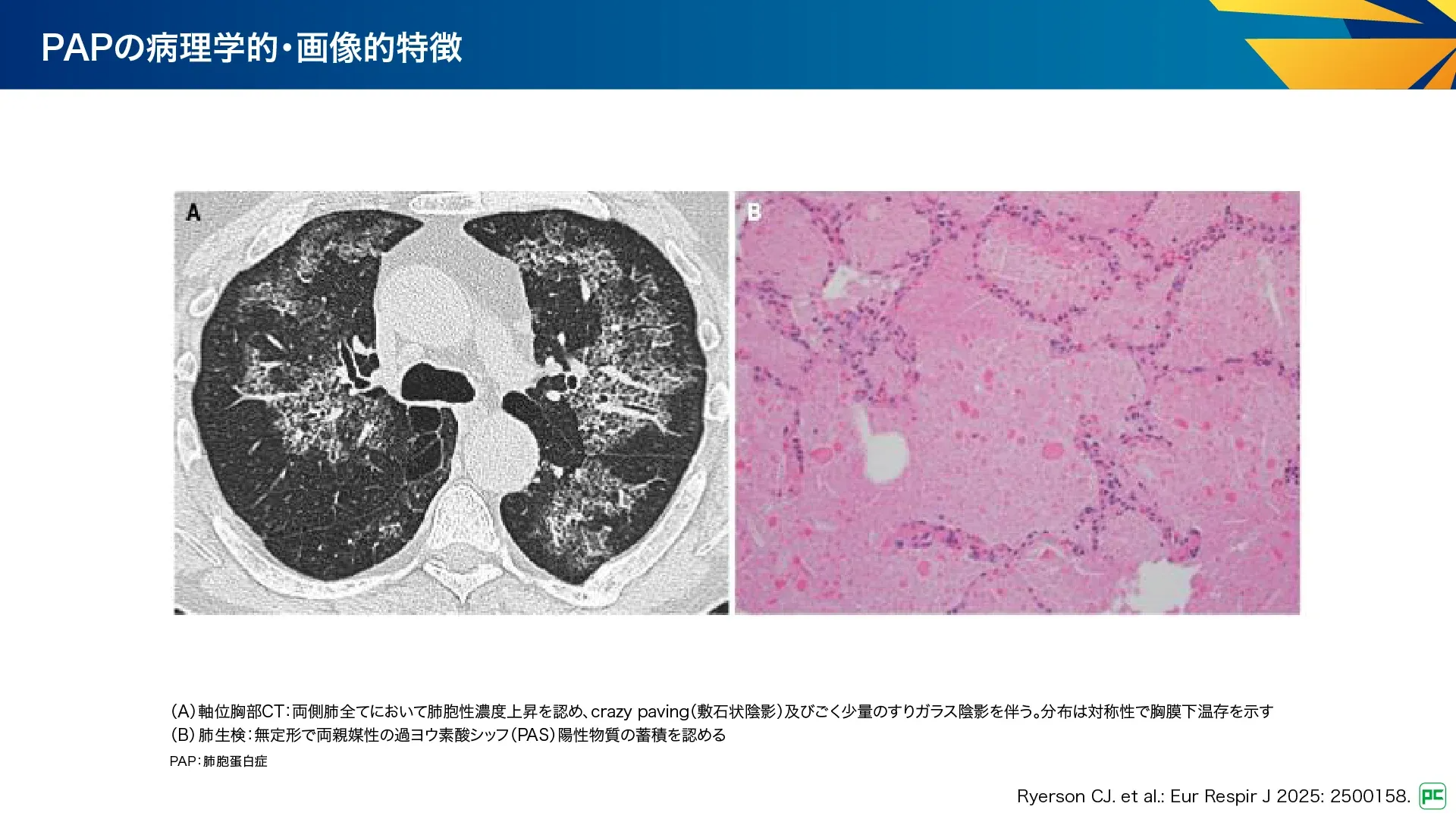
病理所見(図23):
- 肺胞内の無定形、好塩基性物質の蓄積
- 細胞質内封入体を有する泡沫マクロファージ、コレステロール結晶、散在性の過形成II型肺胞上皮細胞、成熟リンパ球がみられる
画像所見(図23):
- 胸膜下温存を伴う対称性の肺門周囲のすりガラス陰影と小葉間・小葉内中隔肥厚が80%以上でみられる
PAPに関する研究の優先事項
- PAPにおける感染症の役割は何か?
- PAPがPPFを発症する頻度はどの程度で、進行予測因子は何か?
- 第一選択の治療を行ったにもかかわらず進行する場合はどのような治療を考慮すべきか?
C-3. リポイド肺炎:LP
誤嚥や異物の吸入によるものを外因性、体内細胞により産生された脂質の蓄積の結果であるものを内因性として分類されます。多くは慢性で、軽度の呼吸器症状を伴いますが、急性発症もみられます。気道閉塞や吸入、誤嚥が原因の場合は限局性ですが、免疫疾患や先天性代謝異常の場合にはびまん性のこともあります。特徴的な画像所見があるため、診断に肺生検が必要となることは稀です。
図24
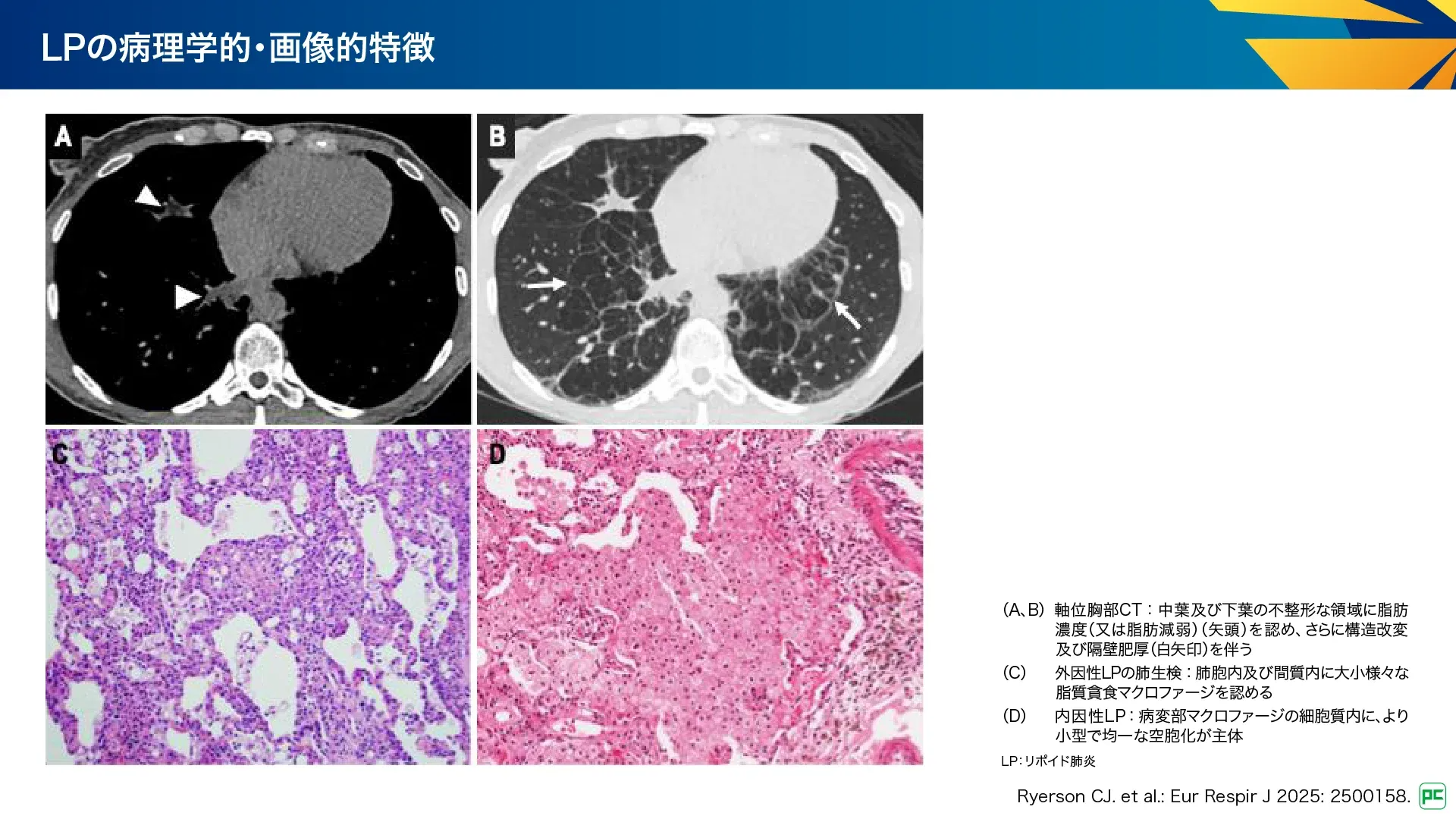
病理所見(図24):
- 外因性LPは間質内に様々なサイズの脂肪滴がみられ、組織球性巨細胞を伴う
- 内因性LPは肺胞を充満する泡沫状細胞質を有するマクロファージがみられる
画像所見(図24):
- 中葉・下葉の重力依存性又は気管支周囲の浸潤影とすりガラス陰影
- 不規則結節、低減衰又は脂肪減衰の腫瘤
- 中隔肥厚、crazy paving、リンパ節腫脹、薄壁嚢胞、FDG-PETでの集積
- 急性例では胸水がみられる
LPに関する研究の優先事項
- 内因性LPの潜在的病因は何か?
- LPの診断におけるBALの役割は何か?
- LPにおける全肺洗浄の役割は何か?
- LPにおける不良転帰と関連する因子は何か?
D. 混合型パターン
複数の異なるパターンの組み合わせで発症することがあり、混合型パターンとされています(図25、図26)。混合型パターンを有する患者は、診断や管理が難しく、多分野の専門家による慎重な評価を行うことで、異なる領域の所見を統合して診断につなげたり、治療方針や予後を決める主要なパターンを特定できます。
図25
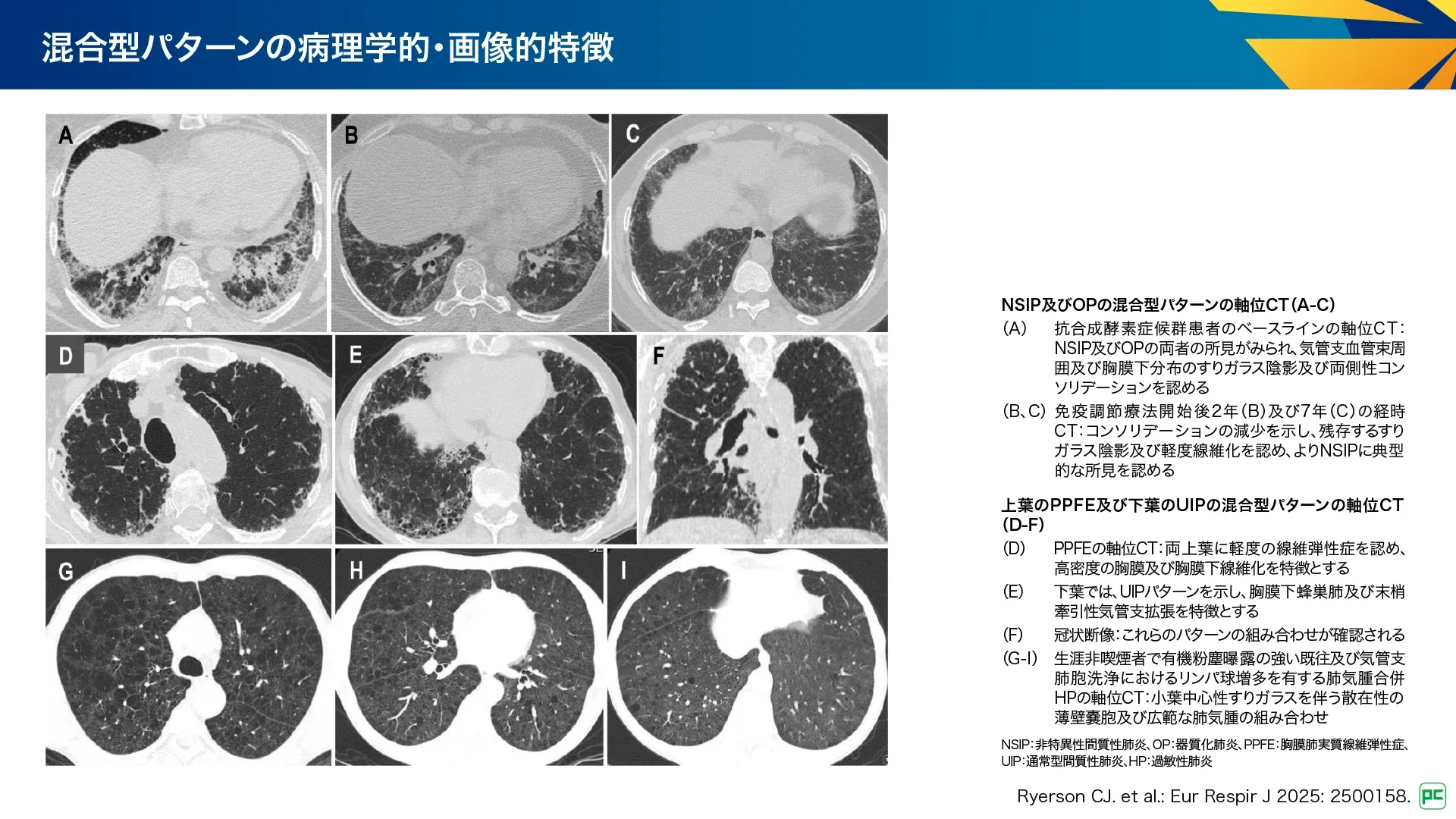
図26
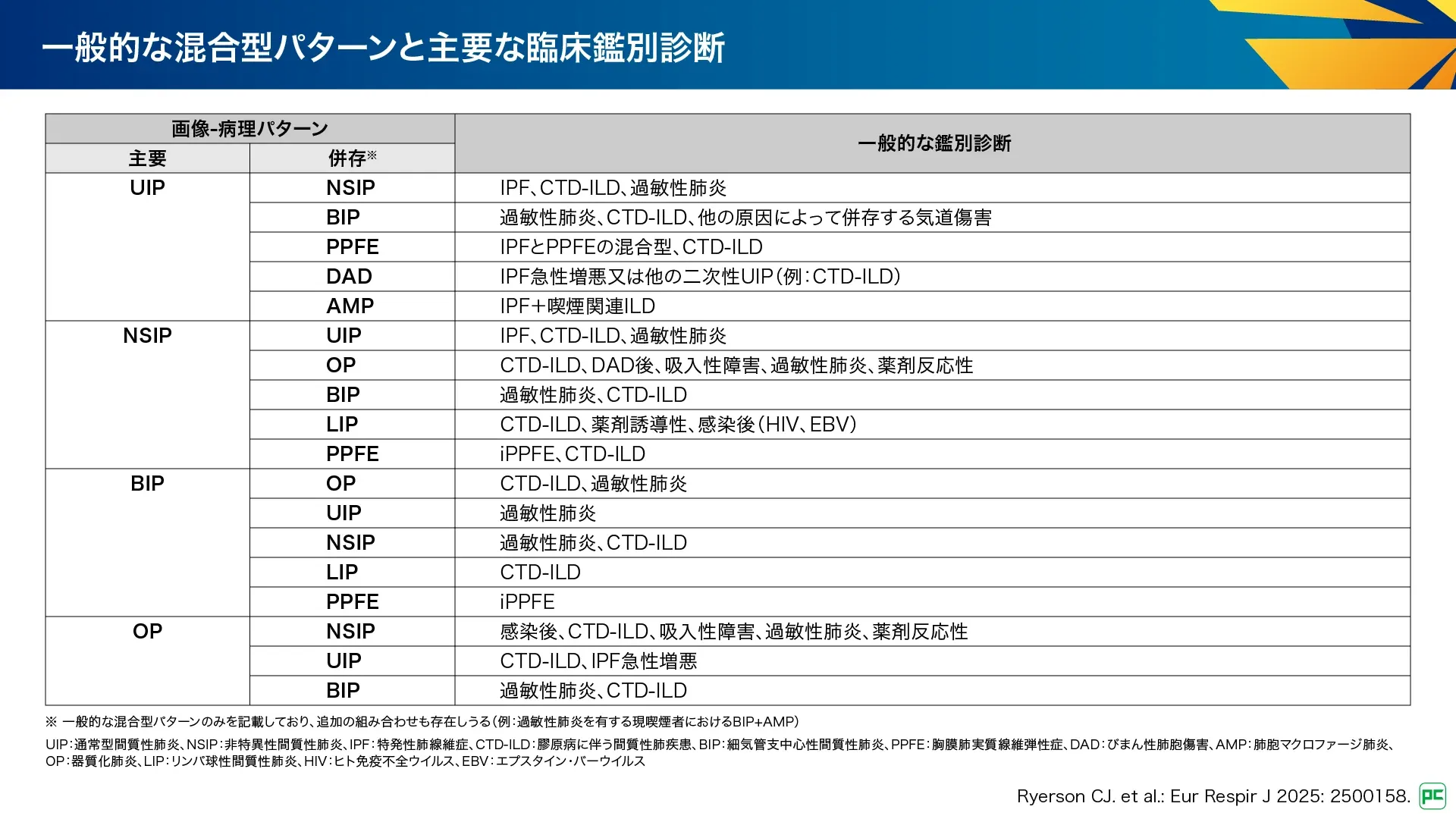
PPFEの所見を有する患者の最大50%はUIPパターンを有しています。また、IPFにおいてもPPFEの特徴がよくみられ、通常はIPFとして診療されます。PPFEとUIPはCTD-ILD、HPなどで他のパターンと混合することがあり、通常より予後不良であることを示唆します。また、特発性炎症性筋疾患(IIM)では、NSIPとOPの混合が報告されるなど、様々な組み合わせが示されています(図26)。
混合型パターンに関する研究の優先事項
- 混合型パターンの有病率は?
- 混合型パターンの生物学的特性は各個別パターンと類似しているか?
- 混合型パターンの予後は個別パターンの進行性のものと同じか?
E. 分類不能型間質性肺疾患:Unclassifiable ILD
分類不能型ILDは、「適切な生検が得られたかどうかに関わらず、包括的なMDDを経ても、50%を超える確信度で特定の診断ができない場合」と定義することが提案されています(図2)。データが不完全な場合、矛盾する所見がある場合、診断に特徴的な所見がない、などが要因となります。多彩な患者での研究は困難ですが、アンメットニーズを考慮すると、新しい診断・検査を検討する研究が行われるべきと記載されています。
分類不能型ILDに関する研究の優先事項
- 分類不能型ILDの定義は何か?
- 分類不能型ILDの診断をする前に、どのような検査が必要か?
- 分類不能型ILDに対して、膠原病の再スクリーニングは、どのように、どのくらいの頻度で行うべきか?
- 分類不能型ILDの進行を予測する要因は何か?
間質性肺疾患診療に関わる先生方へ
新分類では、「特発性」に加え「二次性」も含む包括的な分類となり、BIPなどの画像・病理パターンの用語が整理されたことで、IIPs以外の疾患においても共通の画像・病理パターンで議論ができるようになりました。また、「間質性」及び「肺胞充満性」疾患への大分類、間質性疾患における「線維化性」と「非線維化性」への細分類が提案され、より実臨床の診断の流れに沿った考え方になっています。さらに、診断確信度を明示して報告書に記載することが提案されています。多職種間で診断確信度を共有して、より質の高いMDD診断をすることが求められています。このように、今回のアップデートでは、より実臨床を意識した分類になったといえます。
ここでは、「間質性肺炎の国際多分野集学的分類: ERS/ATSステートメント」のアップデートのポイントをご紹介しました。ILD診療に携わる先生方の日常診療の一助となれば幸いです。
図27

【参考文献】
- Ryerson CJ. et al.: Eur Respir J 2025: 2500158.
- American Thoracic Society. European Respiratory Society. Am J Respir Crit Care Med 2002; 165(2): 277-304.
- Travis WD. et al.: Am J Respir Crit Care Med 2013; 188(6): 733-748.
その他の関連情報


特発性肺線維症および進行性肺線維症 国際診療ガイドライン2022(静止画)
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



