
ERS/EULAR CTD-ILD診療ガイドラインのポイント(静止画)
サイトへ公開:2026年02月26日 (木)
クイックリンク
ご監修:安岡 秀剛 先生(藤田医科大学 リウマチ・膠原病内科 教授)

膠原病に伴う間質性肺疾患(CTD-ILD)は、膠原病患者さんの予後に関わる重要な病態であり、国際的にも診療指針の整備が進んでいます。2025年9月には、欧州呼吸器学会(ERS)と欧州リウマチ学会(EULAR)合同で、「ERS/EULAR CTD-ILD診療ガイドライン」1)が公表され、スクリーニング、診断、モニタリング、治療戦略のレコメンデーション及びアルゴリズムが示されています。
国内では、2025年4月に「膠原病に伴う間質性肺疾患 診断・治療指針」2)が5年ぶりにアップデートされ、2020年以降の国際ガイドラインやコンセンサスステートメントを反映して、各疾患における治療アルゴリズムなどが更新・新規掲載されました。
今回は、CTD-ILDの国内における診断・治療指針、海外の診療ガイドラインのポイントをご紹介します。
「膠原病に伴う間質性肺疾患 診断・治療指針2025」における治療目標と治療アルゴリズム
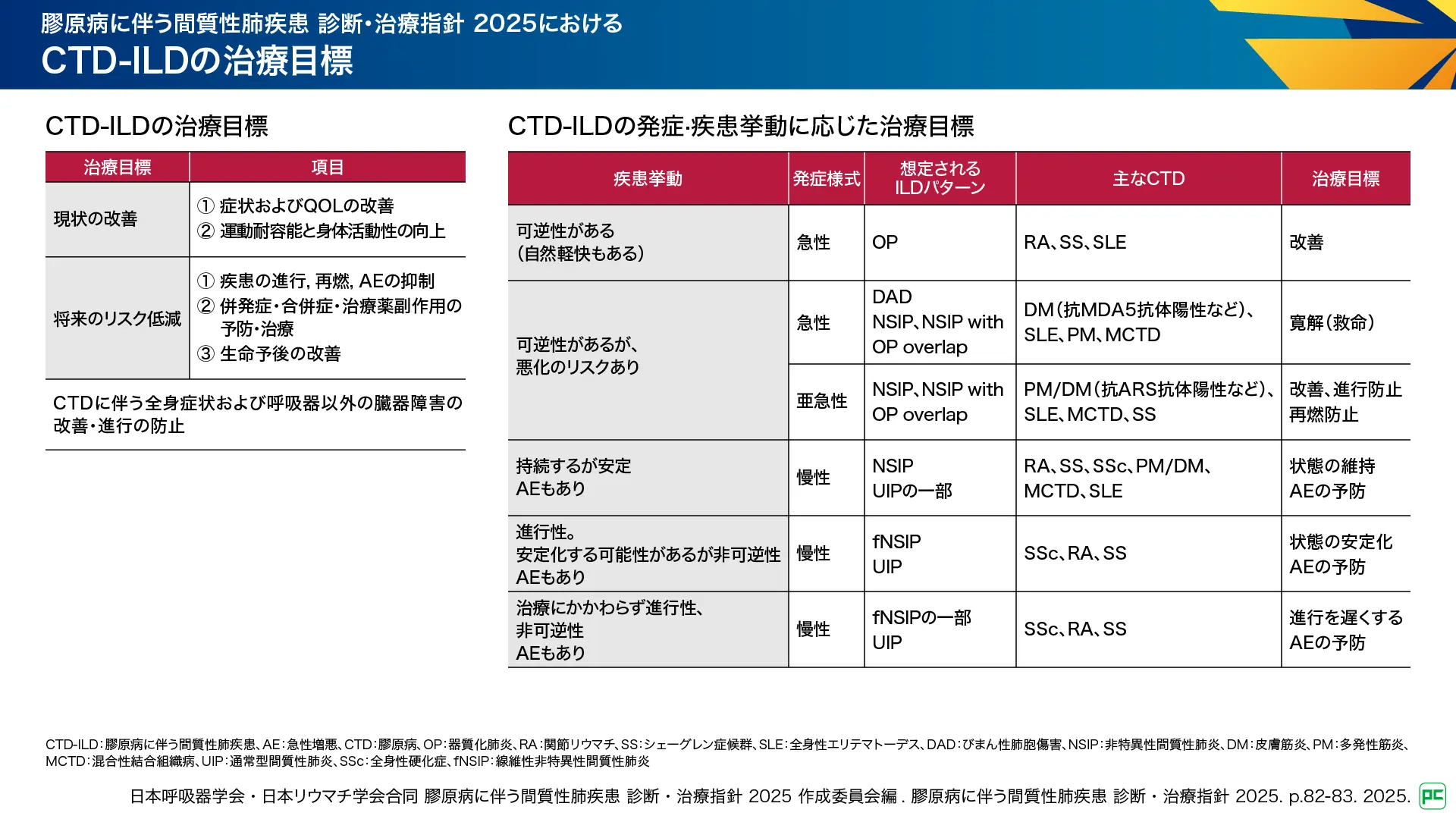
「膠原病に伴う間質性肺疾患 診断・治療指針2025」では、CTD-ILDの治療目標として、現状の改善のみならず将来のリスク低減を目標としており、現在の「症状の改善及び社会生活を含めた生活の質の改善」に加え、将来の「生命予後を改善させる」ことが目標として示されています(図1)2)。また、個別のCTDの発症様式、疾患挙動に着目した治療目標が提示され、進行が急速なもの(炎症が主体)と慢性のもの(線維化が関与)とで大きく分けられることが示されています(図1)2)。
図1
全身性硬化症に伴う間質性肺疾患(SSc-ILD)の治療アルゴリズム(図2)
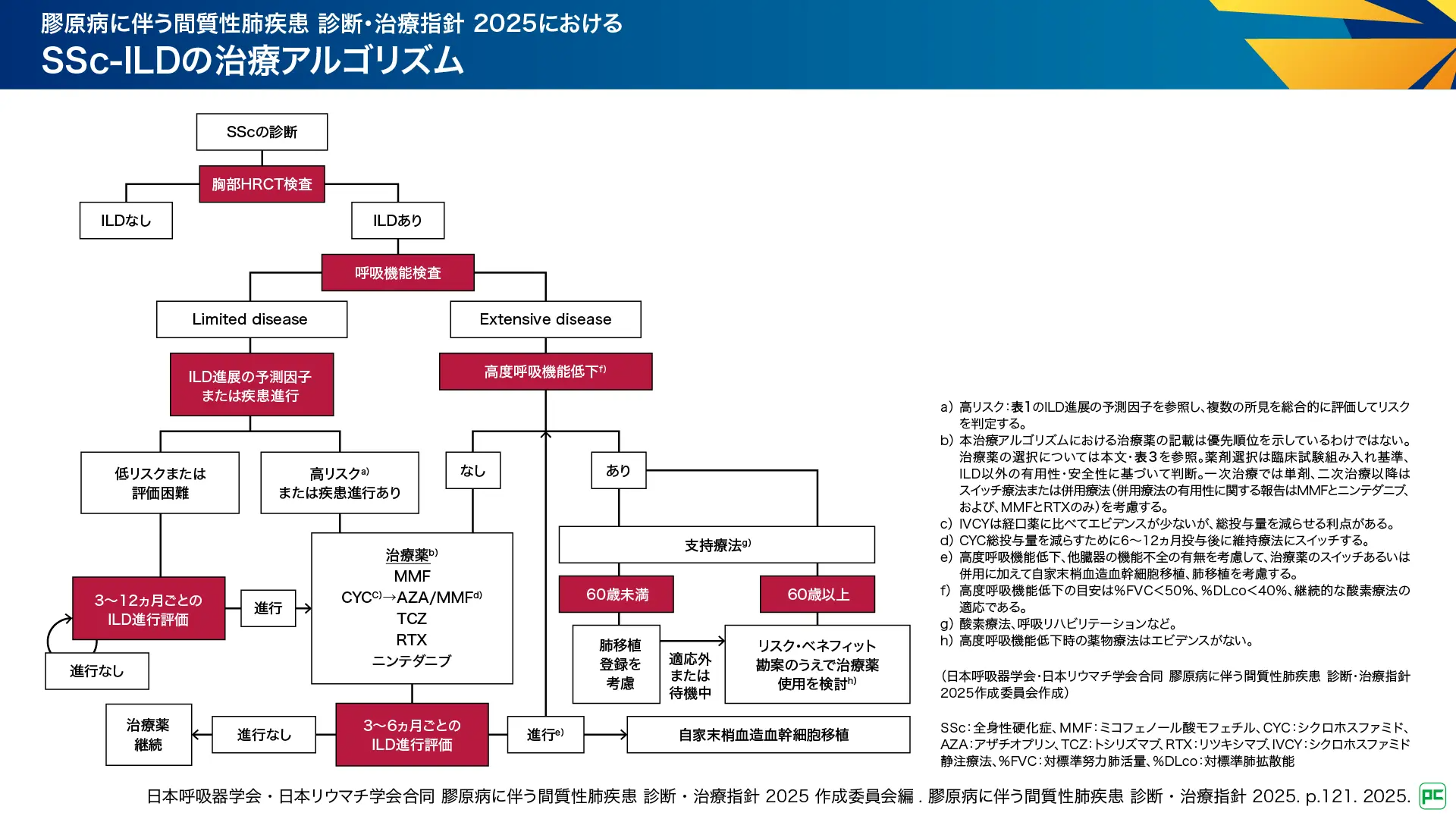
2020年版では案として示されていたSSc-ILDの治療アルゴリズムが、2025年版ではアップデートされました。モニタリングについても変更が加えられ、2020年版では「6~12ヵ月ごと」とされていた初期治療後の定期的な病勢評価が、「3~6ヵ月ごと」となり、より頻回に行うことが示されています2)。
HRCT検査によりILDが認められた患者さんでは、呼吸機能検査を実施し、Limited diseaseとExtensive diseaseに分類します。Extensive diseaseで高度呼吸機能低下がない場合は薬剤による治療、ある場合は肺移植を考慮します。Limited diseaseの場合、高リスク群や進行例では治療介入を考慮します。低リスク例では3~12ヵ月ごとに病勢評価を行い、進行時に治療を開始します。
図2
関節リウマチに伴う間質性肺疾患(RA-ILD)の治療アルゴリズム(案)(図3)
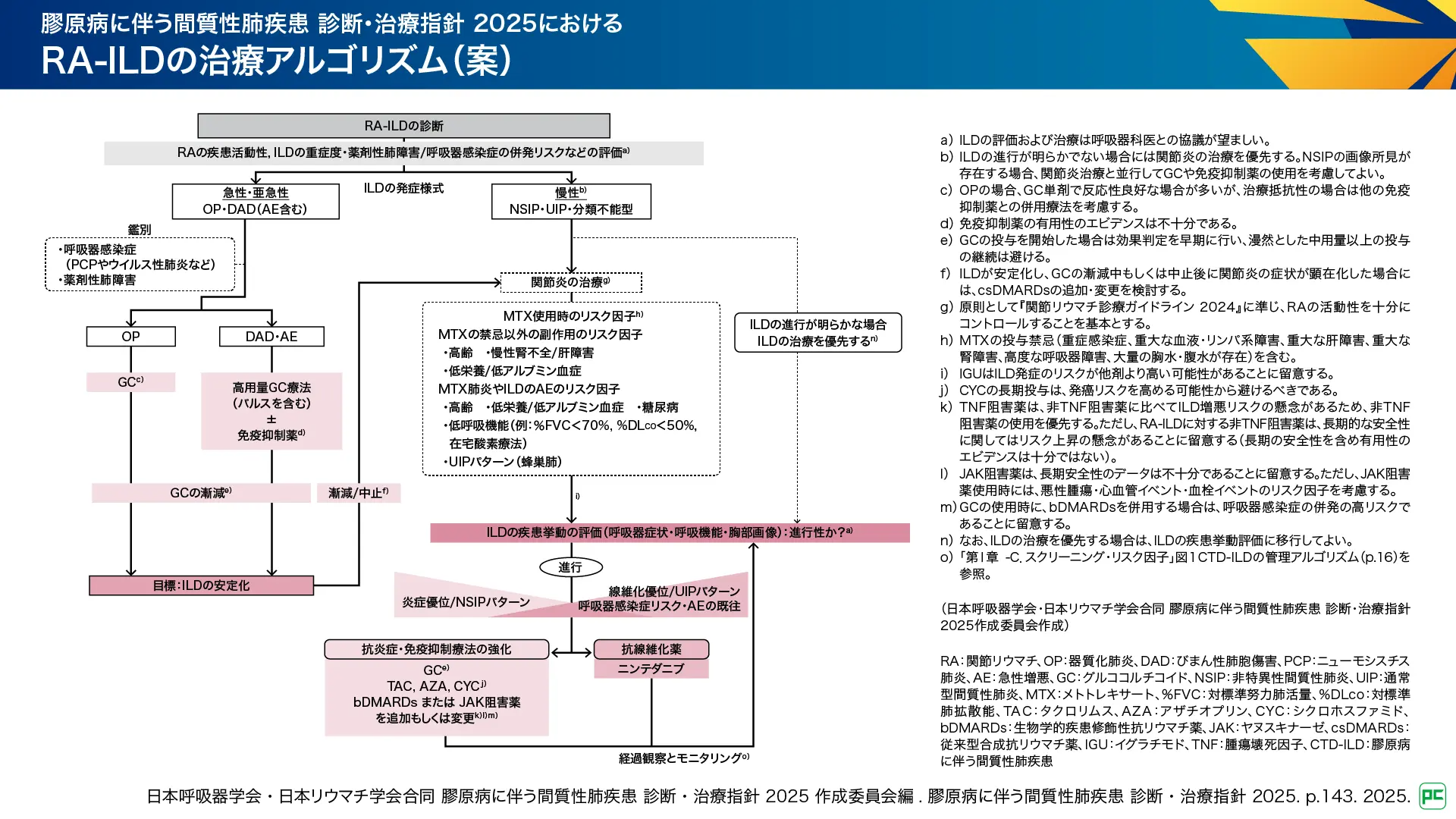
2020年版では示されていなかったRA-ILDの治療アルゴリズムが「案」として提案されました2)。RA-ILD治療における判断では、ILDの進行性及び重症度が評価され、慢性の場合は関節炎自体の活動性のコントロールが重要とされています。その理由として、RAの高疾患活動性は予後不良因子であるだけでなく、ILD進行のリスク因子であるとの報告もあり、一方に重きを置いた治療では不良の転帰をたどる可能性があると記載されています。
「慢性」の場合は、RAの臨床的寛解、低疾患活動性の達成を目指し、関節炎の治療を行います。関節炎の安定が得られれば、ILDの疾患挙動を評価し、進行性であれば炎症優位か線維化優位かを見極め、抗炎症・免疫抑制療法の強化又は抗線維化薬の投与を検討します。例外として、ILDによる症状の増悪や胸部画像の進行が明らかである場合は、ILDの治療を優先することも記載されています。
発症様式が「急性・亜急性」の場合、ILDの安定化を得ることが先決であり、その後RAの疾患活動性の制御及びILDの疾患挙動の評価を行います。
図3
多発性筋炎/皮膚筋炎に伴う間質性肺疾患(PM/DM-ILD)の治療アルゴリズム(図4)
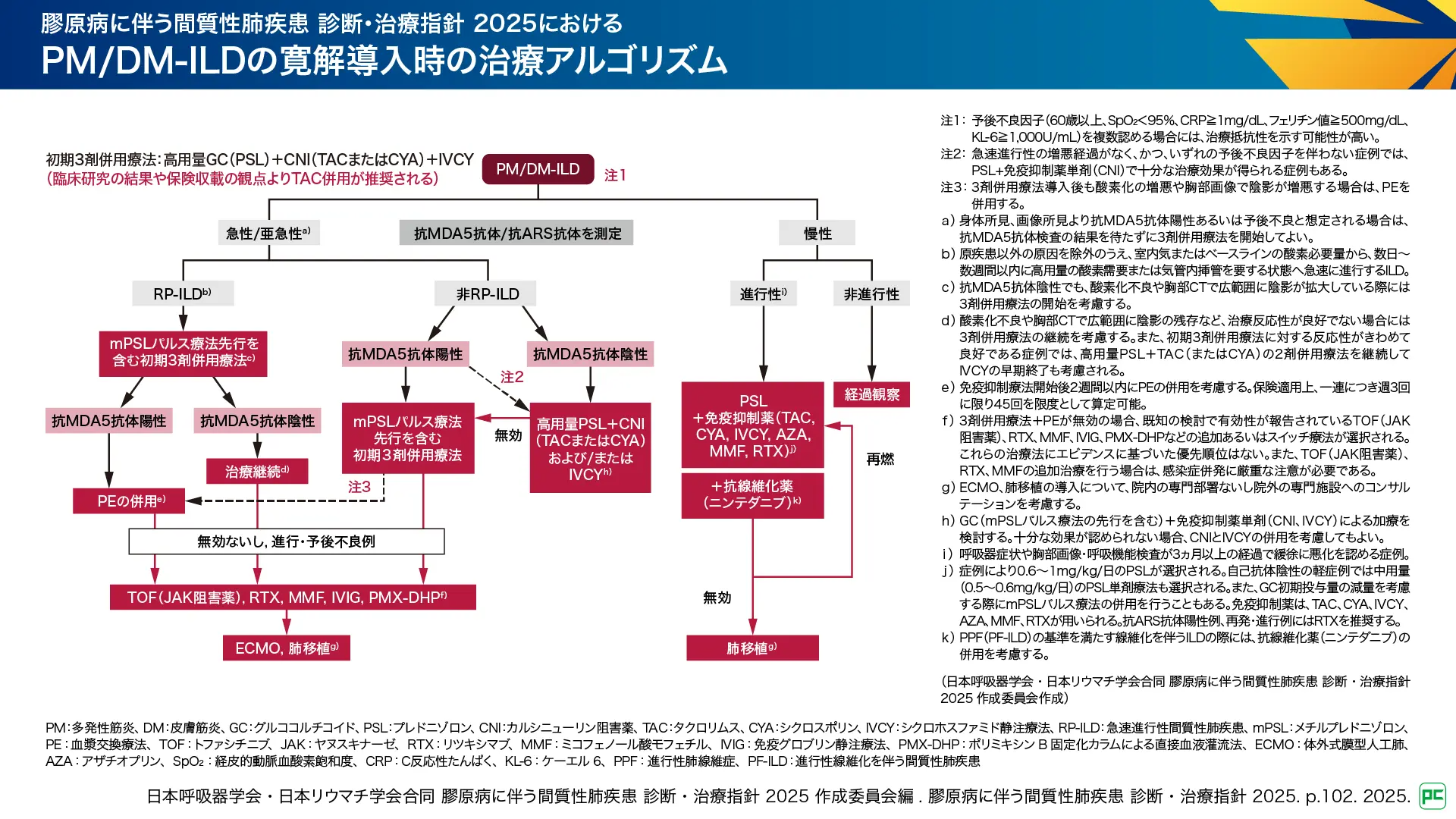
PM/DM-ILDの治療アルゴリズムも2020年版では案として示されていましたが、2025年版ではアップデートされました2)。PM/DM-ILDの治療に際して最も留意すべき点は、発症様式に着目し、急速進行性の経過を示す予後不良な一群の存在を常に念頭に置き、治療介入のタイミングを逃さないことです。まず、診断時の臨床経過・画像所見から、「慢性型」、「急性/亜急性型」のいずれかを判断します。治療開始にあたっては、筋炎特異的自己抗体(MSA)の種類(抗MDA-5抗体、抗ARS抗体)、血清フェリチン値、低酸素血症の有無、HRCT所見、呼吸機能所見などを迅速に評価し、予後不良因子の有無を勘案します。PM/DM-ILDでは、ごく一部の進行性を認めない慢性型ILD例を除いて、多くの症例で治療介入の適応となります。
図4
「膠原病に伴う間質性肺疾患 診断・治療指針2025」とコンセンサスステートメント、ガイドラインの作成方法(図5)
「膠原病に伴う間質性肺疾患 診断・治療指針2025」では、システマティック・レビュー(SR)を実施しておらず、外部を含めた委員のエキスパートとしての意見に基づいた合意により作成されています2)。一方、コンセンサスステートメントでは、関連文献のSRを実施してステートメントを作成、Delphi法により同意割合を得たステートメントを採択します。ガイドラインでは、あらかじめクリニカルクエスチョンを設定したうえでSRを行い、推奨を作成し、投票パネルによる合意のうえで、GRADEによるエビデンスの確実性と推奨の強さとともに推奨を決定します。そのため、これらを参考にする際は、作成過程やパネルメンバーの構成、個々の地域における診療状況などを考慮する必要があります。
図5

「ERS/EULAR CTD-ILD診療ガイドライン」におけるレコメンデーションの概要
ここからは、「ERS/EULAR CTD-ILD診療ガイドライン」1)についてみていきましょう。
本ガイドラインのタスクフォースメンバーは、呼吸器専門医9名、膠原病内科医9名、放射線科医1名、病理医1名、患者代表者2名などでした(図6)。対象疾患は、SSc、特発性炎症性筋疾患(IIM)、RA、及びその他の膠原病の4群です。Questionは、PICO questionとnarrative questionの2つの形式で検討され、レコメンデーションが作成されました。さらに、レコメンデーションを元にスクリーニング、診断、モニタリング、治療のアルゴリズムが策定されました。
図6

本ガイドラインにおけるレコメンデーションの概要(図7)
●ILDのスクリーニング
ILDのスクリーニングでは、HRCTを呼吸機能検査及び肺超音波検査で代替しないことに関するレコメンデーションが示されました(PICO 1-11)。その理由として、呼吸機能検査はILDの有無を十分な精度で判別できなかったこと、肺超音波検査は偽陰性及び偽陽性の可能性があることが挙げられています。また、スクリーニングの対象患者さんに関するレコメンデーションが示されています(NQ1-5)。
●ILDの診断
ILDの診断においては、ILD進行及び死亡の高リスク患者さんを同定するために全てのリスク因子の包括的評価を実施すること(NQ8-10)、感染の疑いがある場合又は代替診断を除外するために気管支肺胞洗浄(BAL)を使用できること(NQ12)、肺生検は診断において役割を担うべきではないこと(NQ13)が示されました。また、6分間歩行テスト(6MWT)及び患者報告アウトカム尺度(PROMs)に関するレコメンデーションが示されています(NQ14-19)。
●ILDのモニタリング
ILDのモニタリングでは、呼吸機能検査、HRCTを実施する時期や頻度に関して、疾患及びリスク因子の有無を考慮したレコメンデーション(NQ20-27)が示されていますが、国や地域により異なる可能性がある項目です。
●ILDの治療
ILDの治療では、疾患ごとにグルココルチコイド(GC)、免疫抑制剤、生物学的製剤、JAK阻害薬、抗線維化薬に関するレコメンデーションが示されました(PICO 12-25)。本ガイドラインにおける推奨は海外での承認状況に基づいており、日本におけるガイドラインや承認状況を確認する必要があります。
図7

膠原病患者さんにおけるILDのスクリーニング
ここからは、スクリーニング、診断、モニタリング、治療の各項目について、詳しくみていきましょう。
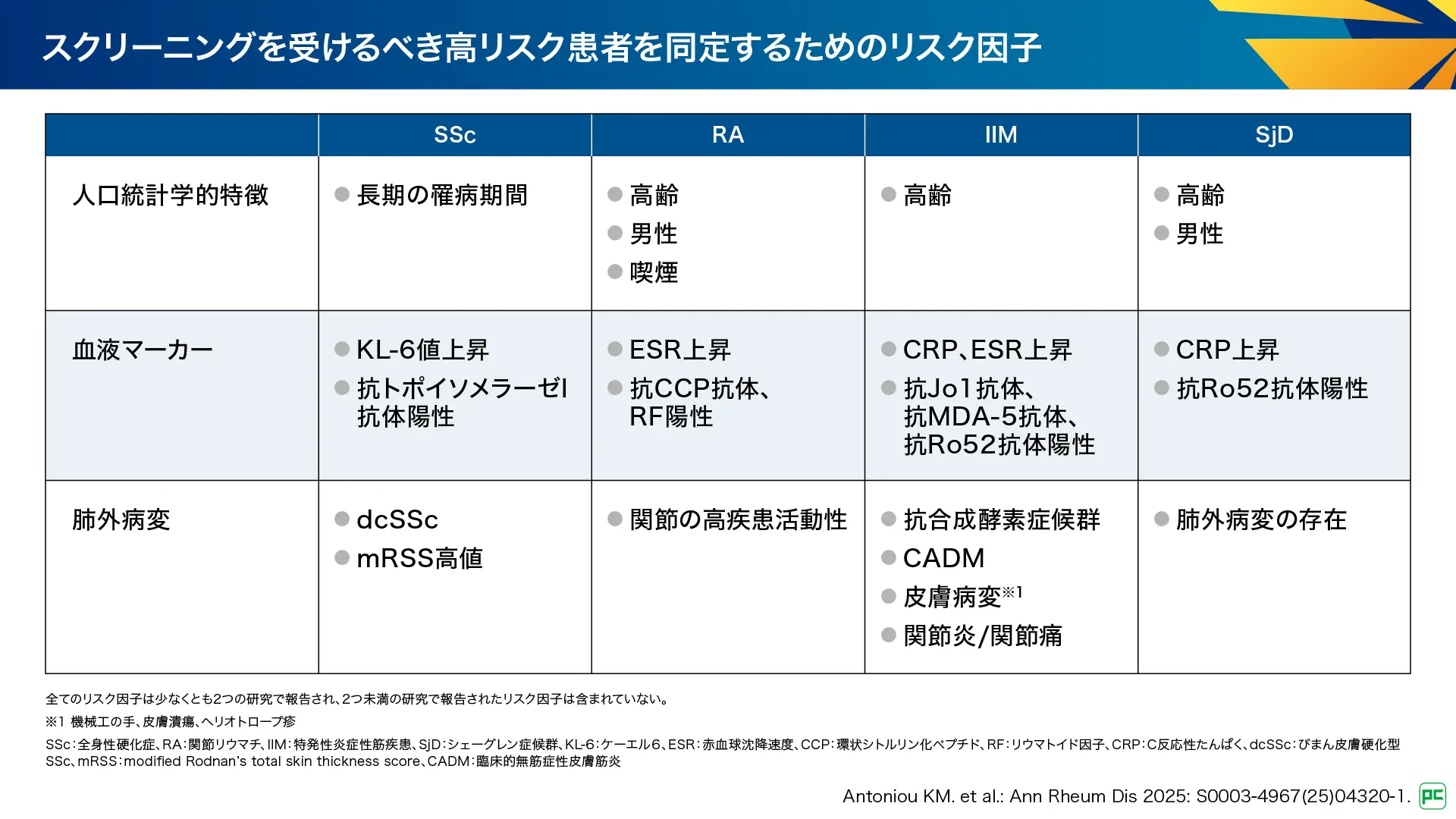
効果的なILDスクリーニングを実現するためには、対象とすべき患者の選定、適切な検査方法などを検討することが重要です。本ガイドラインでは、対象患者の選定のためのリスク因子として、高齢、男性などの人口統計学的特徴、KL-6や自己抗体などの血液マーカー、mRSSや関節の高疾患活動性などの肺外病変が示されています(図8)1)。
図8
ILDのスクリーニングアルゴリズム(図9)
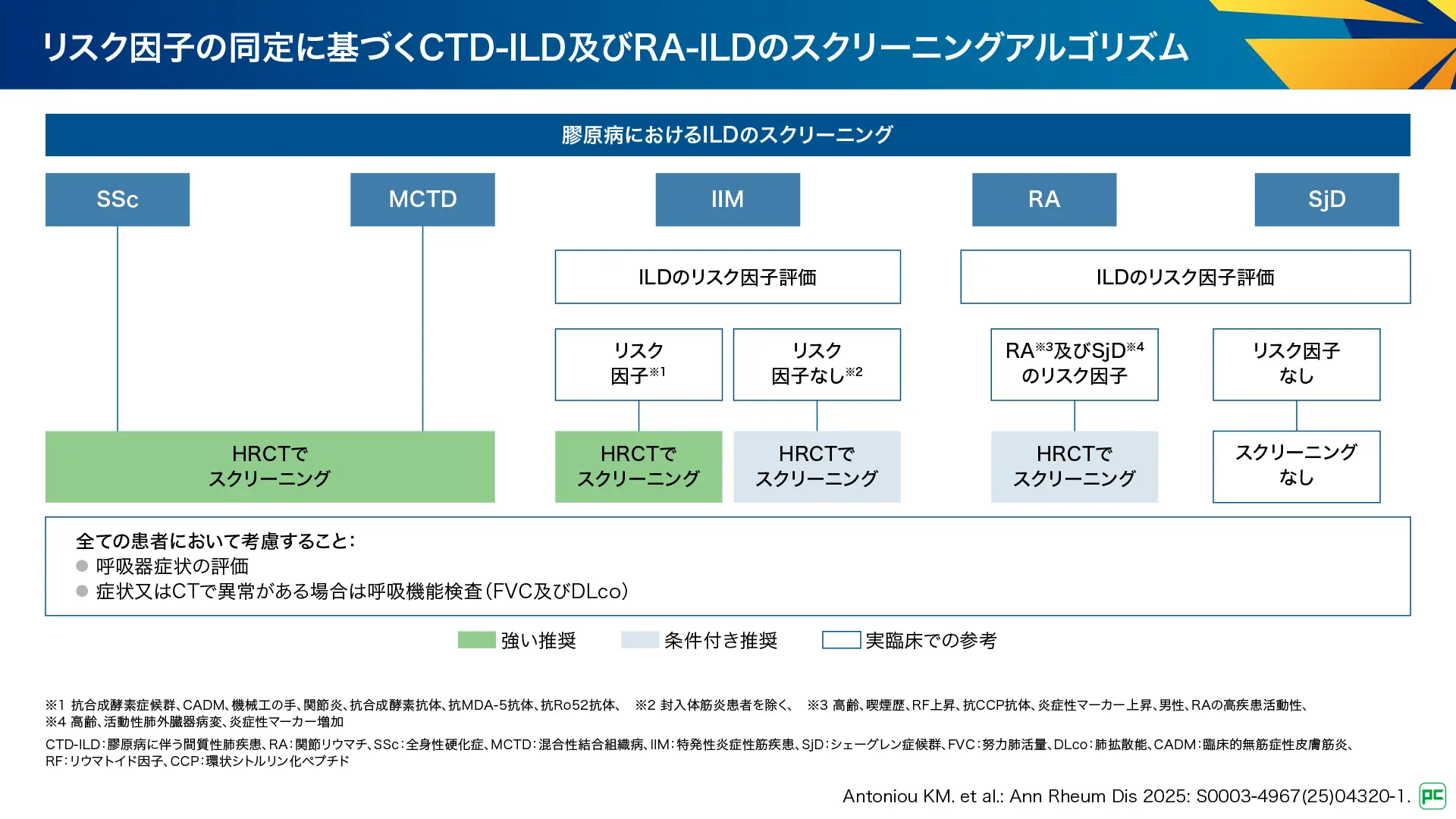
SSc及びMCTDにおいては、全ての患者さんに対してHRCTの実施が強い推奨とされています。全ての患者さんを対象とした理由として、特定のリスク因子を有する患者に限定した場合にILDを見逃すリスクが高いこと、患者のサブセットにスクリーニングを限定することは、相当数のILD症例を見逃すことにつながり、重症率及び死亡率の増加につながる可能性があることが挙げられています。
IIMにおいては、リスク因子のある患者さんに対してHRCTの実施が強い推奨とされ、リスク因子のない患者さん(封入体筋炎を除く)に対してはHRCTの実施が条件付き推奨とされています。また、RA及びSjDにおいては、リスク因子のある患者さんに対してHRCTの実施が条件付き推奨とされています。その理由として、リスクのある患者さんをHRCTでスクリーニングしないことは、相当数のILD症例を見逃すことにつながり、重症率及び死亡率の増加につながる可能性があることが挙げられています。
また、全ての患者さんにおいて考慮することとして、呼吸器症状の評価が挙げられており、症状又はCTで異常がある場合には呼吸機能検査(FVC、DLco)を行うことが記載されています。なお、本ガイドラインではスクリーニングの実施頻度のレコメンデーションは提示されませんでした。
図9
膠原病患者さんにおけるILD診断時の精査
本ガイドラインではILD診断時の精査アルゴリズム(図10)が示されています1)。ILD診断時には、患者さんの個別化マネジメントを実現するために、本アルゴリズムとリスク因子を参照して精査を行い、疾患の重症度や進行リスクを評価することが重要となります。
ILDの診断時に、他の疾患(代替診断)又は併存疾患が疑われる場合は、BALの実施を検討すること、ILDの進行又は重症化リスクの評価のために、臨床的リスク因子の評価、呼吸機能検査、HRCT、6MWT、PROMsの評価を行うことが、疾患に共通して条件付き推奨とされています。
疾患別には、SScにおいては、HRCT、呼吸機能検査(FVC、DLco)、自己抗体、皮膚病変(範囲と進行度)、炎症マーカー(CRP及び/又はESR)の実施、RAにおいては、HRCT(UIPパターン、ILDの範囲)、呼吸機能検査(FVC、DLco)の実施が条件付き推奨とされています。IIMにおいては、HRCT、呼吸機能検査(FVC、DLco)、自己抗体プロファイル(抗MDA-5抗体、抗ARS抗体、抗Ro52抗体)の実施が条件付き推奨とされています。
図10

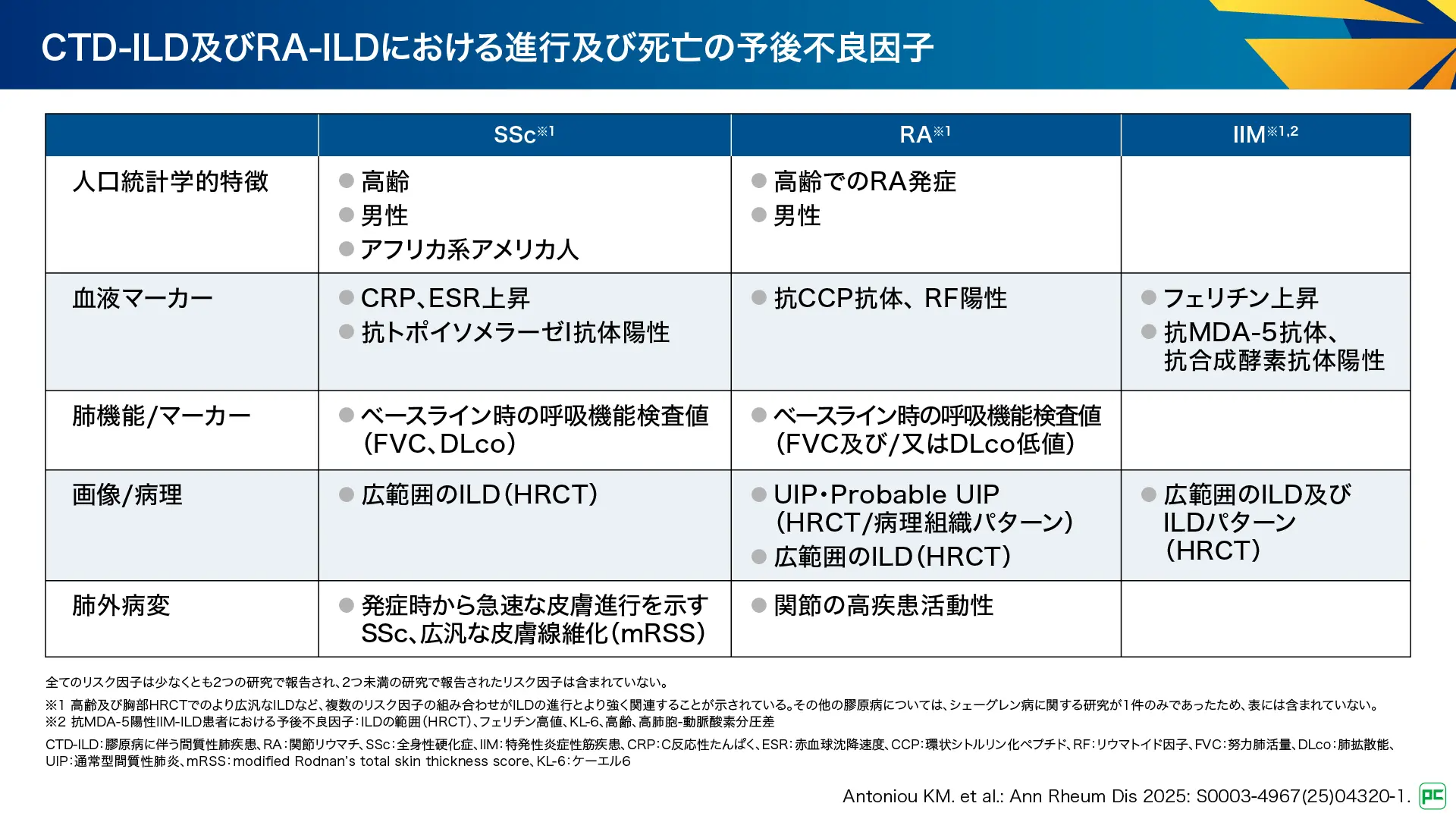
また、SSc、RA、IIMにおける進行及び死亡の予後不良因子として、人口統計学的特徴、血液マーカー、肺機能、画像/病理、肺外病変に関する因子が示されています(図11)。
図11
CTD-ILD患者さんのモニタリングアプローチ
モニタリングはCTD-ILD患者のマネジメントにおいて基本的な要素です。各疾患におけるモニタリングアプローチを参考に、適正な検査の間隔を検討することが重要です。
本ガイドラインでは、毎回の受診時に予後、進行リスク及び疾患重症度の包括的評価を実施することが提案されています。そのうえで、患者を高リスク群、低リスク群、進行の徴候がみられる群ごとに、各検査の実施頻度の推奨が示されています1)。なお、いずれの疾患においても、ILDの進行が疑われる場合には検査を実施することが提案されています。
SSc-ILDのモニタリングアプローチ(図12)
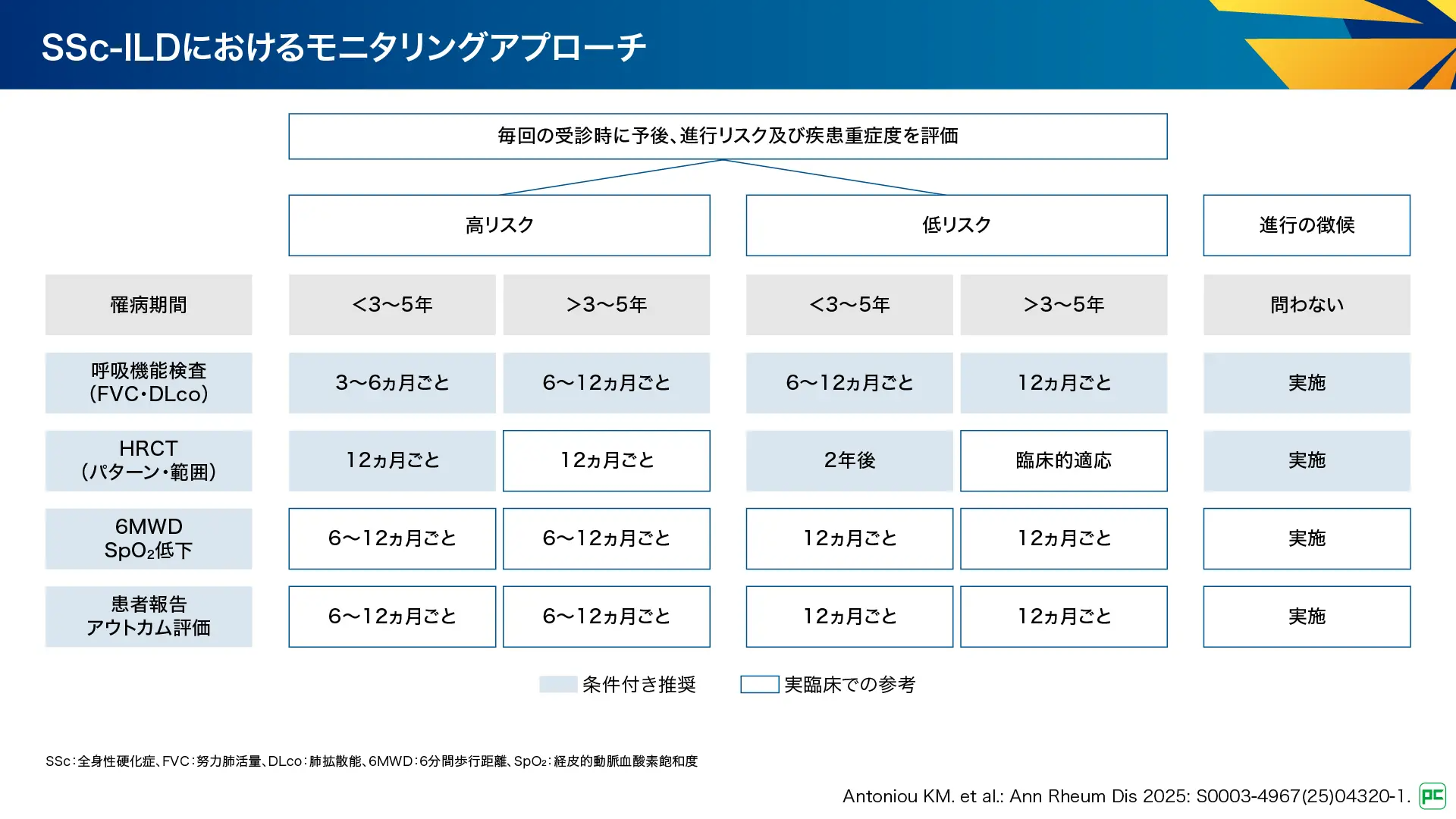
SSc-ILDでは、呼吸機能検査を病初期の3~5年までは3~6ヵ月ごと、その後は少なくとも6~12ヵ月ごとに行うことが条件付き推奨とされています。また、HRCTは特に進行リスクが高い患者さんでは、1~2年後に繰り返し行うことが条件付き推奨とされています。
図12
RA-ILDのモニタリングアプローチ(図13)
RA-ILDでは、呼吸機能検査を病初期の1~2年までは3~6ヵ月ごと、その後は少なくとも6~12ヵ月ごとに行うことが条件付き推奨とされています。また、HRCTは特に進行リスクが高い患者さんでは、1~2年後に繰り返し行うことが条件付き推奨とされています。
図13

IIM-ILDのモニタリングアプローチ(図14)
IIM-ILDでは、呼吸機能検査を病初期1年間は3~6ヵ月ごと、その後は少なくとも6~12ヵ月ごとに行うことが条件付き推奨とされています。また、HRCTは特に重症又は急速進行性IIM-ILDを発症するリスクのある患者では3~6ヵ月後、病初期の2年間は1年ごとに繰り返し行うことが条件付き推奨とされています。
図14
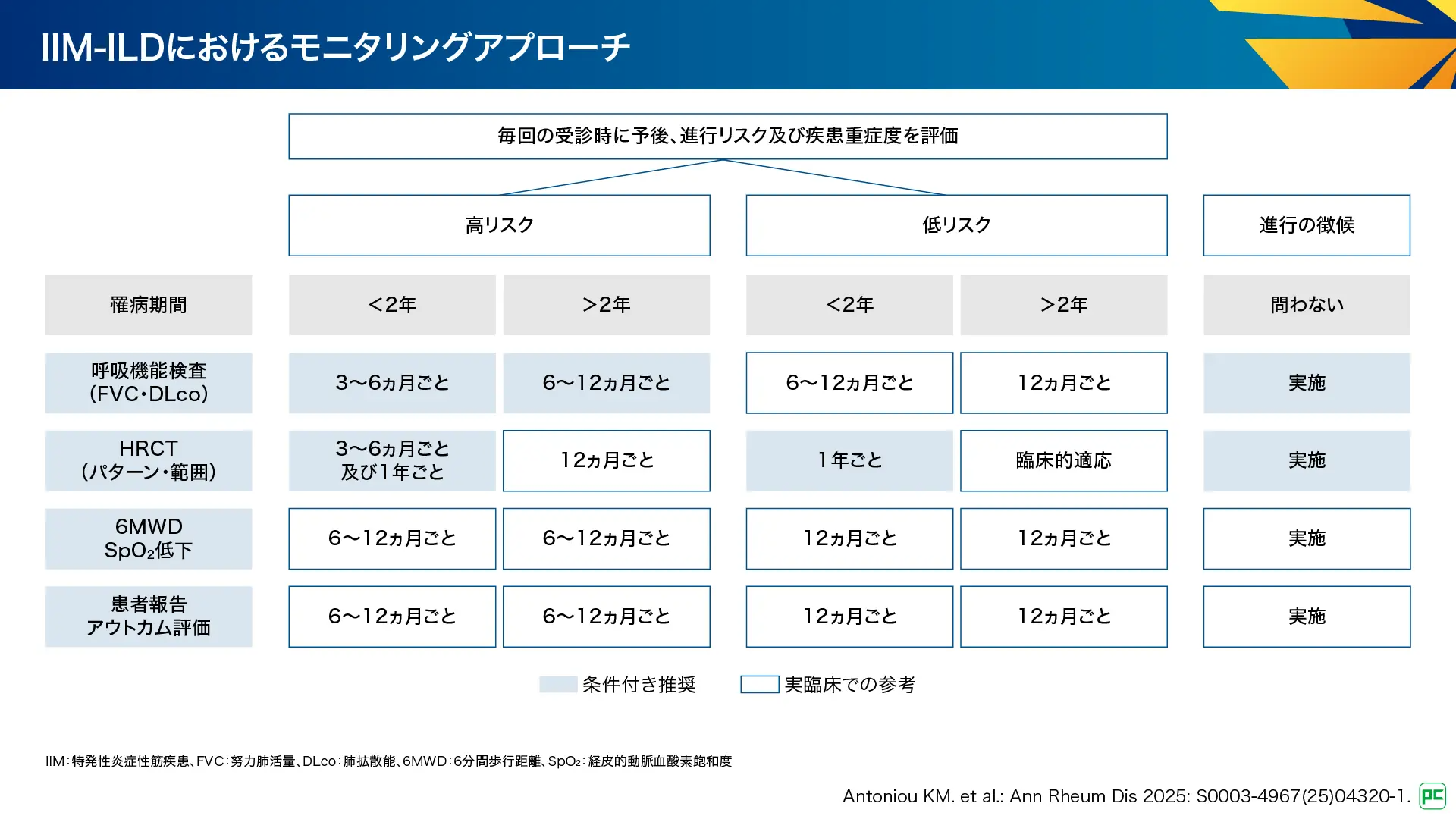
その他のCTD-ILDのモニタリングアプローチ(図15)
その他のCTD-ILDにおけるモニタリングアプローチは図15のとおりです。なお、SLE及びMCTDについてはエビデンスがないため推奨が示されていません。
図15
CTD-ILDの治療
本ガイドラインでは、治療に関する考慮事項は、疾患の進行を防ぎ、症状や生活の質、生存率を改善するために重要であるとされており、FVC、DLco及び死亡率などをクリティカルなアウトカムとして、肺外症状、健康関連QOL、症状負荷、入院、肺移植及び有害事象などを重要なアウトカムとして検討が行われました1)。
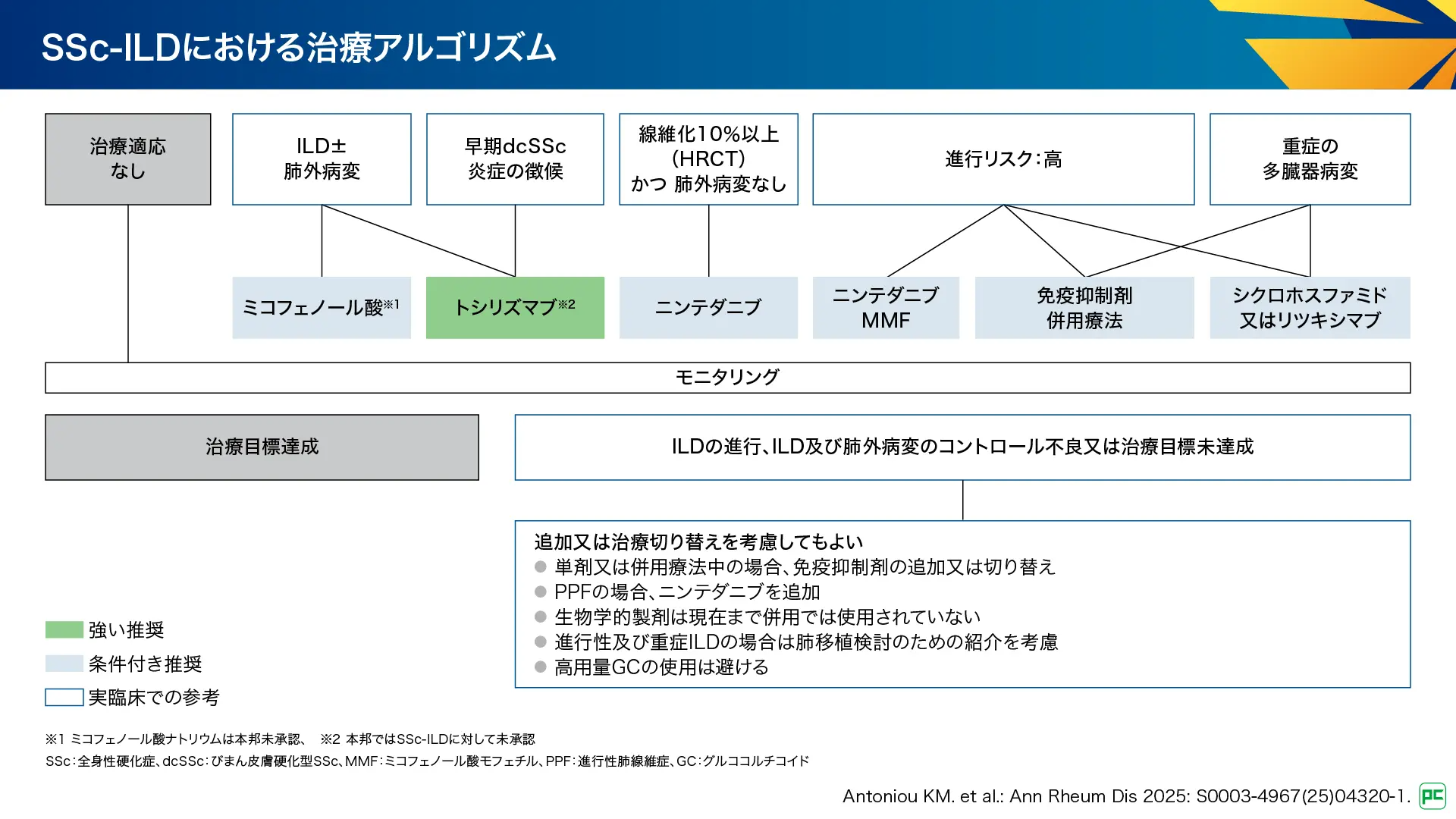
SSc-ILDの治療アルゴリズム(図16)
SSc-ILDにおいて、ILDが認められる場合には、ミコフェノール酸が条件付き推奨(ミコフェノール酸ナトリウムは本邦未承認)、トシリズマブが強い推奨(SSc-ILDに対して本邦未承認)とされています。HRCT所見で、線維化が10%以上で認められ、かつ肺外病変が認められない場合はニンテダニブが条件付き推奨とされています。高い進行リスクがある場合は、ニンテダニブ及びMMF、免疫抑制剤の併用療法、シクロホスファミド又はリツキシマブが、重症の多臓器病変を伴う場合は免疫抑制剤の併用療法、シクロホスファミド又はリツキシマブが条件付き推奨とされています。定期的なモニタリングを行い、ILDの進行、ILD及び肺外病変のコントロール不良、治療目標未達成などの場合は薬剤の追加又は治療の切り替えを考慮してもよいとされています。
図16
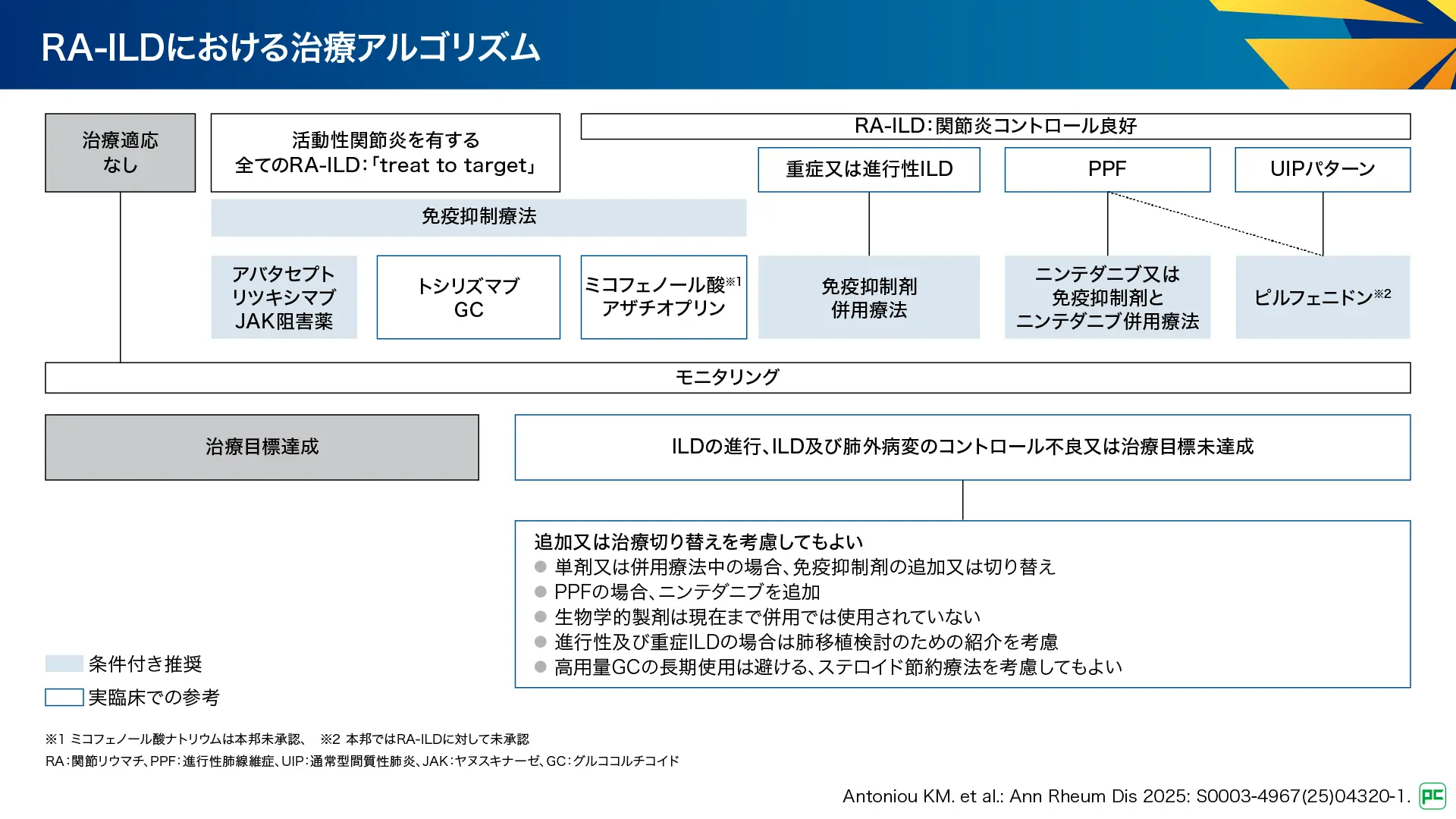
RA-ILDの治療アルゴリズム(図17)
RA-ILDにおいて、活動性関節炎を有する全てのRA-ILDに対して免疫抑制療法、アバタセプト、リツキシマブ、JAK阻害薬が条件付き推奨とされており、トシリズマブとグルココルチコイドが実臨床での参考として記載されています。関節炎コントロールが良好の場合は免疫抑制療法が条件付き推奨とされ、ミコフェノール酸及びアザチオプリンが実臨床での参考として記載されています。重症又は進行性ILDでは免疫抑制剤の併用療法が、進行性肺線維症(PPF)ではニンテダニブ又は免疫抑制剤とニンテダニブ併用療法が条件付き推奨とされています。また、UIPパターンの場合はピルフェニドンが条件付き推奨(RA-ILDに対して本邦未承認)とされています。
図17
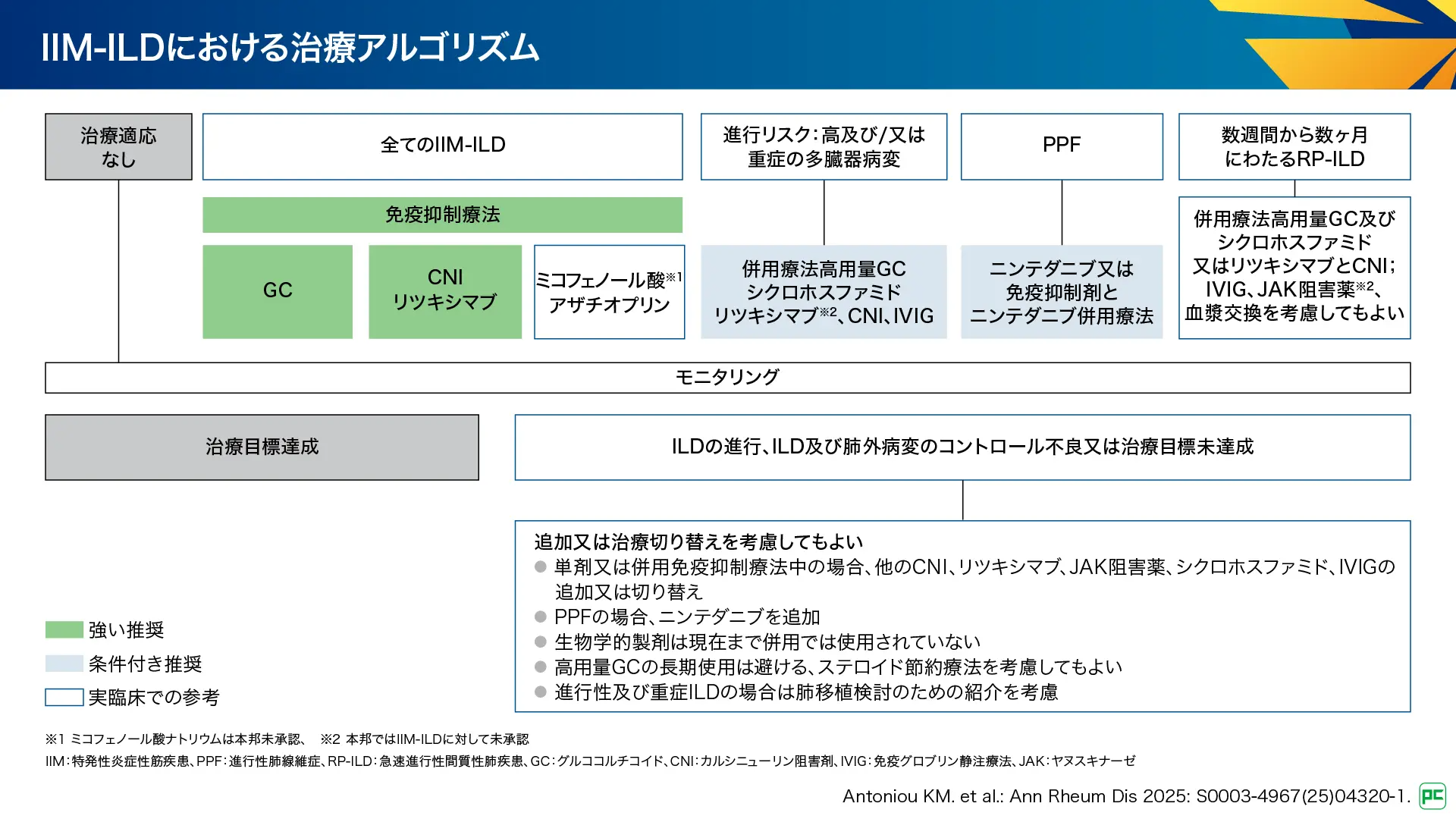
IIM-ILDの治療アルゴリズム(図18)
IIM-ILDにおいて、全てのIIM-ILDに対して免疫抑制療法、グルココルチコイド、カルシニューリン阻害薬(CNI)、リツキシマブが強い推奨とされており、ミコフェノール酸とアザチオプリンが実臨床での参考として記載されています。高い進行リスク及び/又は重症の多臓器病変がみられる場合は、併用療法として、高用量グルココルチコイド、シクロホスファミド、リツキシマブ、CNI、免疫グロブリン静注療法(IVIG)が条件付き推奨とされています。PPFではニンテダニブ又は免疫抑制剤とニンテダニブ併用療法が条件付き推奨とされています。
図18
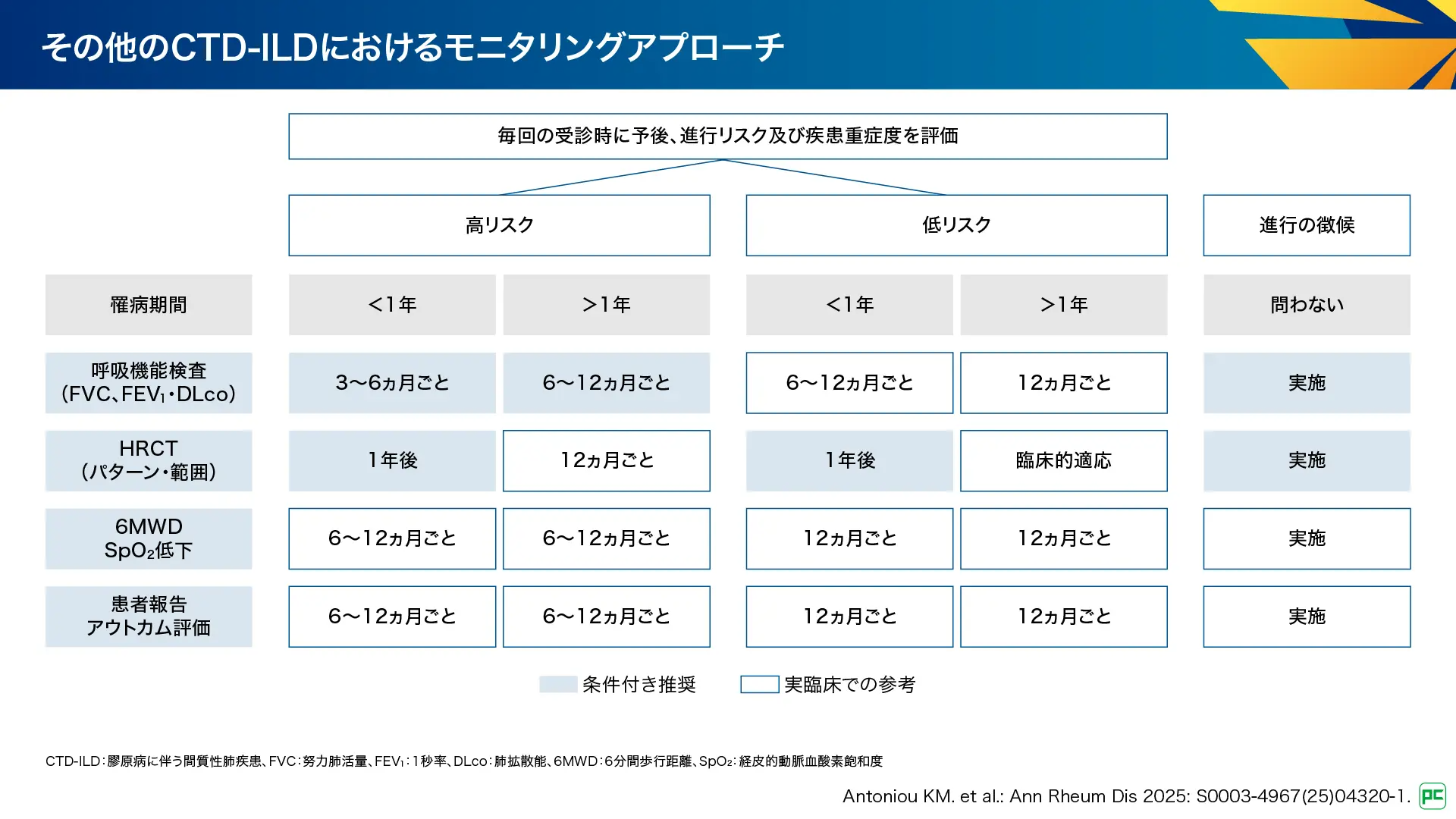
その他のCTD-ILDの治療アルゴリズム(図19)
その他のCTD-ILDにおける治療アルゴリズムは図19のとおりです。なお、SLE及びMCTDについてはエビデンスがないため推奨が示されていません。
図19

各薬剤を直接比較した臨床試験のエビデンスがないため、治療アルゴリズムは薬剤の階層なしで提示されています。治療の選択は、「肺外病変、副作用などの潜在的なリスク、及び不良転帰のリスク因子による進行性ILDのリスクを考慮すべきである」、また、「進行性のリスクがある又は重症ILDを発症するリスクがある患者、及び複数のリスク因子又は抗MDA-5抗体などの特定の指標を有する患者には、早期及び/又は積極的な治療が提案される」と記載されています(NQ8-11)。
CTD-ILD診療に携わる先生方へ
2025年、国内においては「膠原病に伴う間質性肺疾患 診断・治療指針2025」2)が発刊され、海外においては「ERS/EULAR CTD-ILD診療ガイドライン」1)が発表されました。CTD-ILD診断・治療指針2025では、症状改善や生活の質向上といった「現状の改善」と、疾患進行抑制や生命予後改善といった「将来のリスク低減」を包括的治療目標としています。また、ERS/EULAR CTD-ILD診療ガイドラインでは、治療に関する考慮事項として、疾患進行を予防し、症状、生活の質、生存を改善するために重要であるとされており、基本的な考え方は同じです。
CTD-ILDの診療においては、疾患特異的なILDのスクリーニングを行って早期に診断し、リスク因子を考慮してモニタリングや治療を行い、集学的アプローチによる包括的マネジメントを実践することが重要なポイントとなります。我々が日常診療に携わるうえで、今回ご紹介したCTD-ILD診断・治療指針2025及びERS/EULARガイドラインなどを参照し、患者さんの現状改善と将来のリスク低減を両立させる治療戦略を構築することが重要です。
図20

【参考文献】
- Antoniou KM. et al.: Ann Rheum Dis 2025: S0003-4967(25)04320-1.
- 日本呼吸器学会・日本リウマチ学会合同 膠原病に伴う間質性肺疾患 診断・治療指針 2025 作成委員会編. 膠原病に伴う間質性肺疾患 診断・治療指針 2025.
その他の関連情報


特発性肺線維症および進行性肺線維症 国際診療ガイドライン2022(静止画)
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



