
25/10/21実施 プラザキサWeb講演会記録集
サイトへ公開:2026年03月16日 (月)
ご講演:林 英守 先生(順天堂大学大学院医学研究科 循環器内科学 准教授)
Special Lecture 1
心房細動治療の現在:
PFA(パルスフィールドアブレーション)がもたらしたインパクトと適切な抗凝固療法の重要性

ABLの施行前後には、脳梗塞予防を目的に抗凝固療法が施行されますが、本講演では、特に周術期の抗凝固療法について紹介します。
近年、わが国の不整脈治療カテーテルアブレーション(以下ABL)施行件数は増加しており、2024年には年間12万件を超えました1)が、このうちの7~8割が心房細動(AF)関連であると考えられます。ABLの施行前後には、脳梗塞予防を目的に抗凝固療法が施行されますが、本講演では、特に周術期の抗凝固療法について紹介します。
カテーテルアブレーション施行の現状
わが国のレジストリ研究では、心房細動に対するABLの成功率は、1年間で78%、2年間で69%、20.7ヵ月 のフォローアップ中に30.3%の患者が再発を経験し、抗凝固薬の中止率は53%であったと報告されています2)。
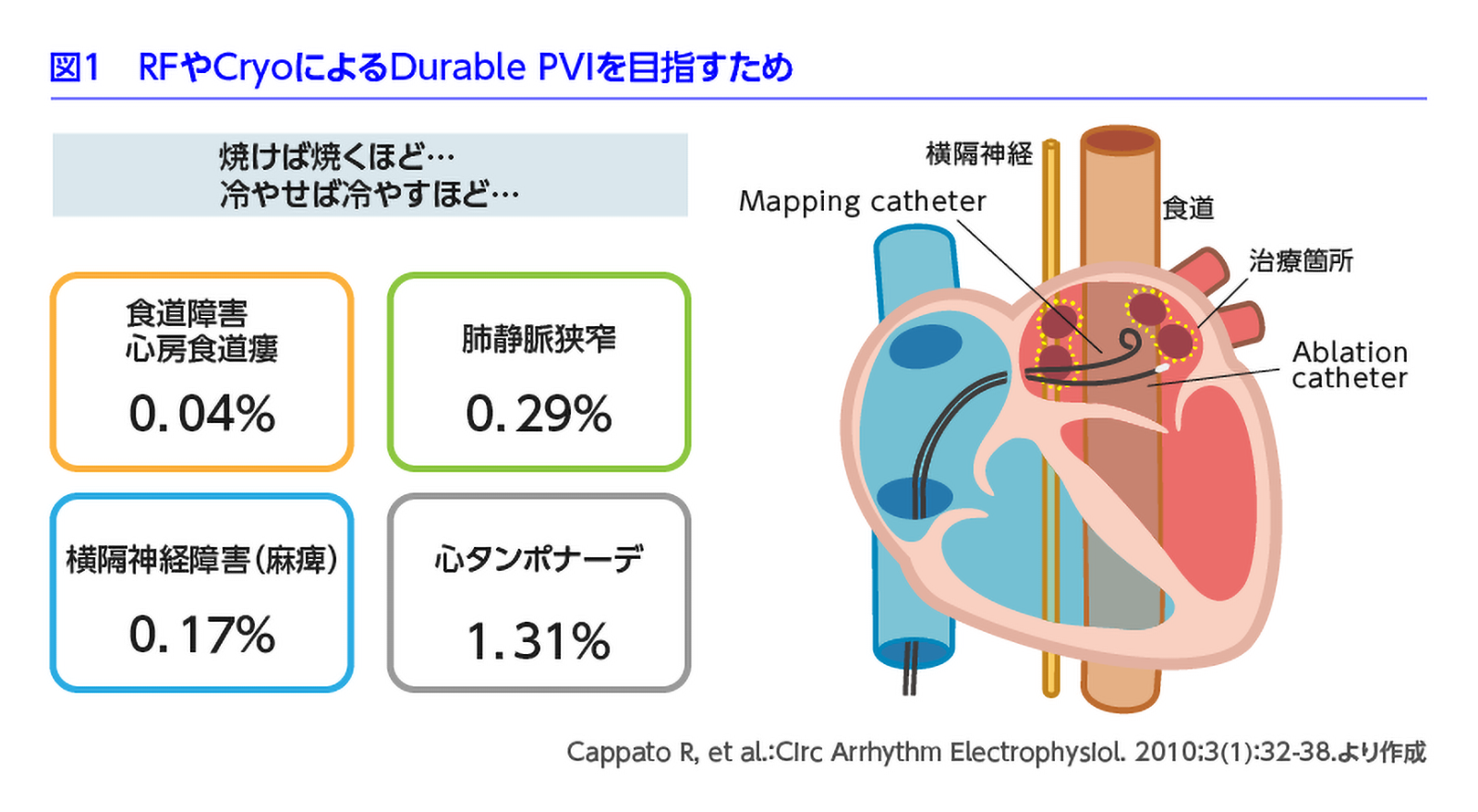
AFの機序の9割以上は肺静脈由来であり、ABLの基本は肺静脈隔離(PVI)です。従来のABLには、高周波(RF)とクライオバルーン(Cryo)の2つの選択肢があり、肺静脈周囲を焼灼もしくは凍結することで治療を行っていました。「焼灼・凍結の強度が高いほど」施行後の効果が安定するとされていますが、ABLの施行箇所近傍には、食道、横隔神経などがあり、過度に強度な施行による合併症には注意が必要です(図1)3)。
パルスフィールドアブレーションによるAF治療
上述のように、従来のABLでは低頻度ながら合併症のリスクがありました。このような状況下、2024年からわが国でもパルスフィールドアブレーション(PFA)が使用可能となりました。
PFAの主な特徴は、熱が発生しない、細胞壊死が1秒以内に惹起される、心筋細胞に対する組織選択性を有するため周囲の臓器を障害しない(表1)4)、の3点です。

海外の臨床研究では、従来のABLでみられた合併症は認められなかったことや5) 、PFA施行に要した時間が58分と、従来のABLに比べ大幅に短縮されたことが報告されています6)。PFAとCryoABLのhead-to-head試験においても、PFAは合併症を増やすことなく、心房性頻脈性不整脈(心房細動、粗動または頻拍)の再発抑制において優越性を示しました7)。
パルスフィールドアブレーション施行前後の抗凝固療法の重要性
わが国のガイドラインでは、「ヘパリンは鼠径部穿刺または心房中隔穿刺後に至適用量をボーラス投与し、手技中は活性化凝固時間(ACT)を300秒以上維持する」ことが推奨されています(表2)8)。
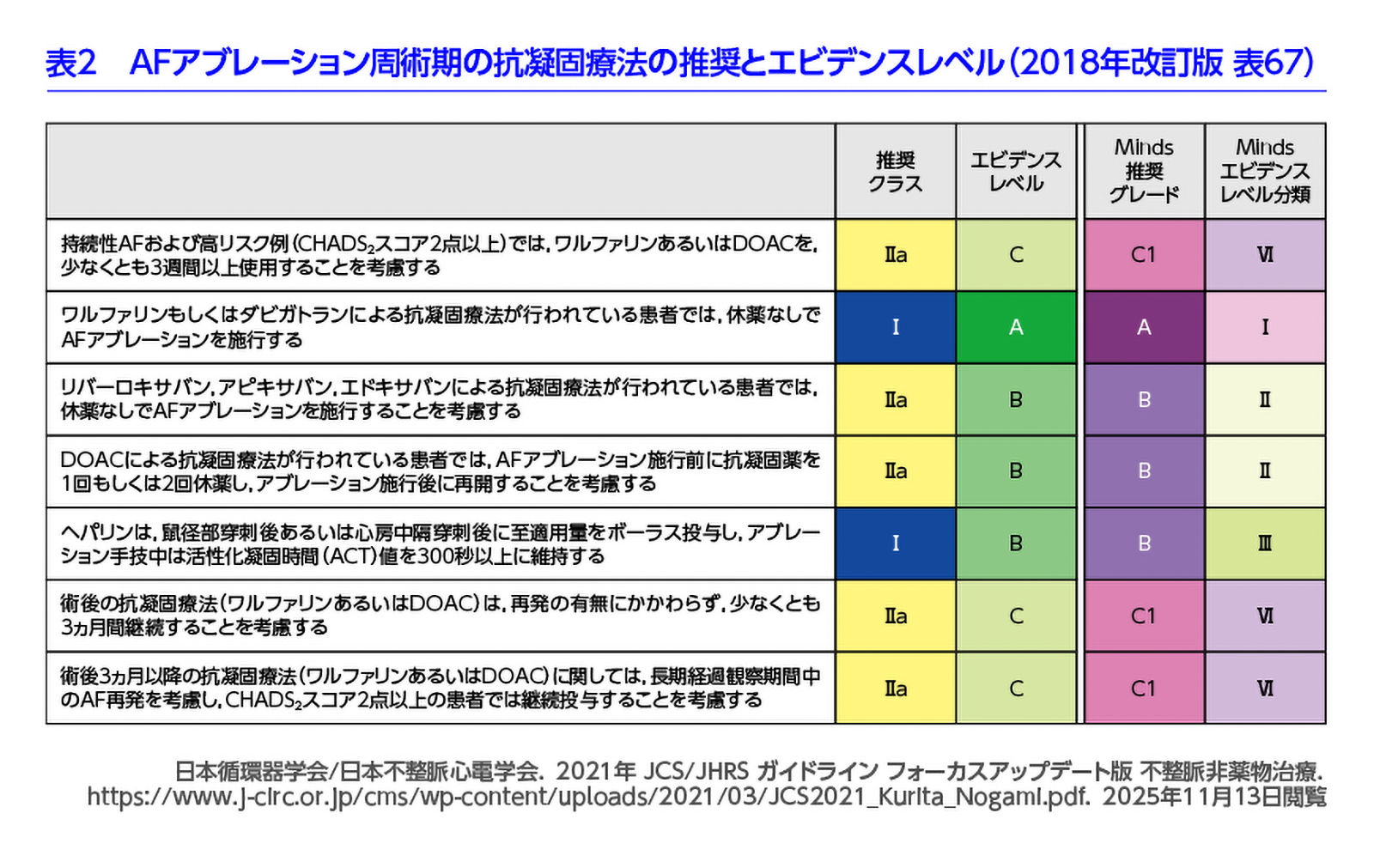
ただし、この推奨は従来のABLを前提としています。PFAを用いた大規模臨床試験では、ACT値を350秒以上に設定するケースが多く報告されています。これは、PFAでは無症候性脳梗塞の発症がやや多い可能性が報告されており、マイクロバブルや微小血栓のリスクを考慮した、より強力な抗凝固管理が必要とされるためです(図2)。
また、PFAは食道損傷のリスクは低い一方で、心タンポナーデ等の出血リスクが高いとの報告もあります。したがって、PFA時代だからこそガイドラインに基づいた適切な抗凝固療法が重要です。

さらに、同ガイドラインでは、「ワルファリンまたはダビガトランによる抗凝固療法を行っている患者では、休薬なしで心房細動(AF)アブレーションを施行することを考慮する」がクラスⅠで推奨されています(図2)9)。PFAを用いる際には、血栓予防のために抗凝固療法を休薬せずに継続することが大切ですが、同時に出血リスクが伴います。ガイドラインでの推奨にくわえ、特異的中和剤であるイダルシズマブがあるダビガトランは、術者にとって選択肢の1つといえます。
参考文献
- 日本循環器学会.; 2024年循環器疾患診療実態調査報告書, 2025.
https://www.j-circ.or.jp/jittai_chosa/media/jittai_chosa2024web.pdf(2025年10月30日閲覧) - Okumura Y, et al.: Circ J. 2019; 83(12): 2418-2427.
- Cappato R, et al.: Circ Arrhythm Electrophysiol. 2010; 3(1): 32-38.
- Ramirez FD, et al.: Circ Res. 2020; 127(1): 170-183.
- Ekanem E, et al.: Europace. 2022; 24(8): 1256-1266.
- Schmidt B, et al.: Europace. 2023; 25(7): euad185.
- Reichlin, Tobias, et al. N Engl J Med 2025: 1497-1507.
- 日本循環器学会/日本不整脈心電学会.2021年JCS/JHRSガイドラインフォーカスアップデート版 不整脈非薬物治療.
https://www.j-circ.or.jp/cms/wp-content/uploads/2021/03/JCS2021_Kurita_Nogami.pdf(2025年11月13日閲覧) - Verma A, et al. for the ADVENT Investigators. NEJM, 2023.
ご講演:岩﨑 雄樹 先生(日本医科大学付属病院循環器内科学 准教授)
Special Lecture 2
アブレーション前後の併存疾患の管理:生活習慣病との向き合い方

わが国のカテーテルアブレーション(ABL)施行件数は増加しており、2024年には年間12万件を超えました1)。
また、2024年にパルスフィールドアブレーション(PFA)がわが国でも施行可能となりました。PFAは、手技時間が短縮できより確実な治療法として注目されています。そこで、PFA後の有効性をさらに高めるために、心房細動(AF)の発症に関与するリスク因子の管理に注目し、PFA治療に際して考慮すべき点について紹介します。
心房細動発症のメカニズムとカテーテルアブレーション
PFAを含むABLは、AFの重要な治療法でありますが、ABLの手技だけに注目するのではなく、AF発症のメカニズムを考慮した術前術後の管理が求められます。AFは、肺静脈から発生した期外収縮が契機となって発症することが知られています。したがって、これらのトリガーを遮断する肺静脈隔離によってAF発症を抑制する事が治療の主眼となります。またトリガーだけではなく、心房自体の不整脈を発生させやすくする基質もAFの発症には重要であり、電気的・構造的リモデリングが深く関与します。その上流には肥満・高血圧・糖尿病・睡眠呼吸障害など生活習慣に関与する因子が存在しています。これらの管理が不十分であると、ABLがうまくいったとしてもリモデリングは進行してしまい、AFが発生しやすい状況を作り出してしまいます。また、肺静脈以外から発生するトリガーも存在するため、ABL後であってもAFが再発してしまいます2) 。有効性の高いPFAであっても、生活習慣病の管理なしにはその効果が十分に発揮されない可能性があります。
アブレーション施行前後の生活習慣病管理・包括管理
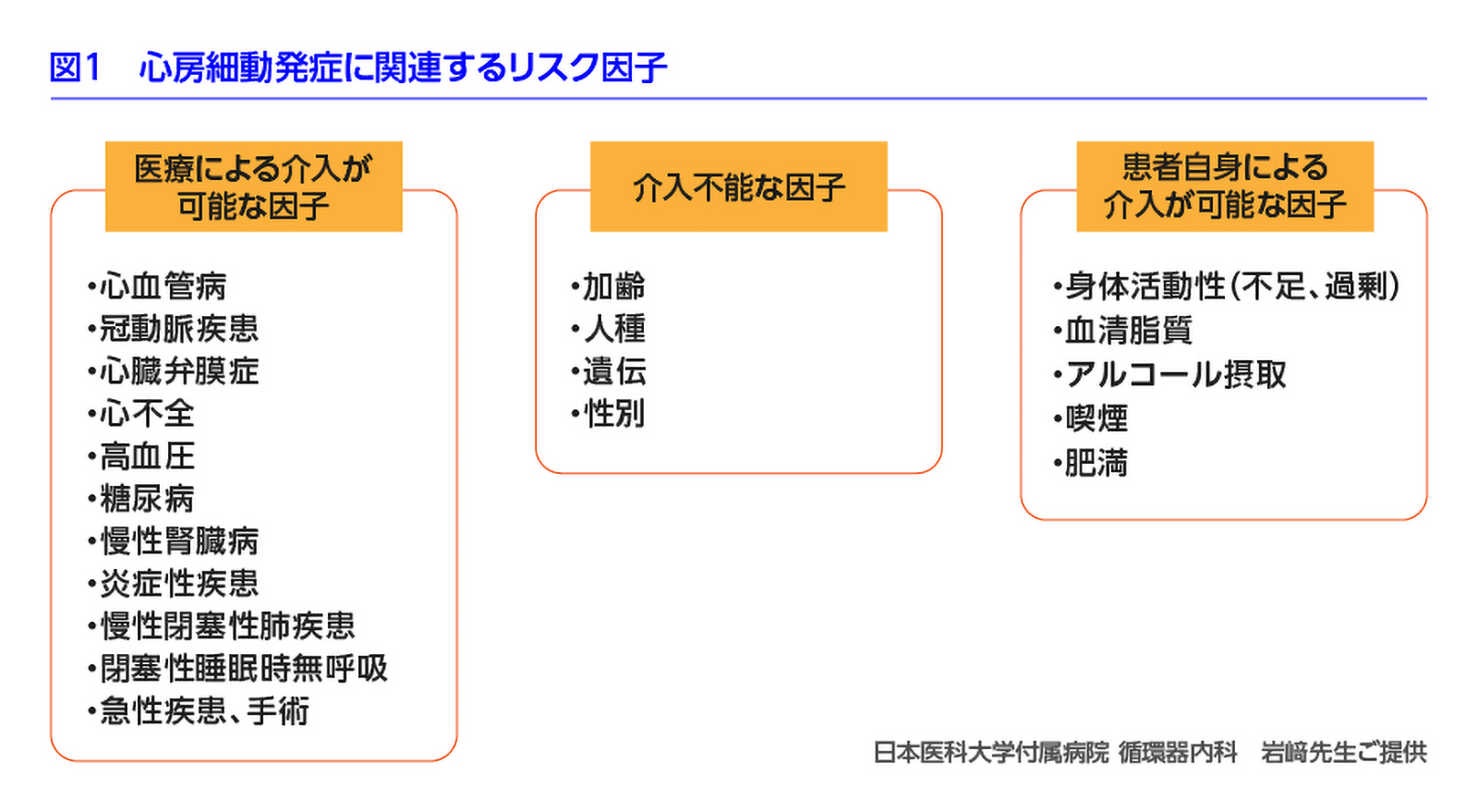
AF発症に関連するリスクには、加齢や遺伝的素因等の介入が不可能な因子のほか、冠動脈疾患や心臓弁膜症など治療介入が可能な因子、さらに、アルコール摂取や運動習慣などのように患者自身が介入できるリスク因子が存在します3)。(図1)
日本の「2024年版フォーカスアップデート 不整脈治療」ガイドラインでは、AF管理は4段階で行うことが推奨されています4) 。 このうち「第2段階:増悪因子の管理」では、併存疾患の治療や食生活改善により、AF発症・進行に関連する心血管イベントのリスクを減らすことが期待されています。
海外臨床試験では、
ABL後12ヵ月以上の体重減少がAF再発抑制に関連すること5)
高血圧・高血糖・高脂血症を併存する患者でも、継続的な減量が再発抑制に有効であること6)
が報告されています。
さらに、体重管理、運動、睡眠呼吸障害、禁煙、節酒、血圧・脂質・血糖管理など、生活習慣に関連するリスク因子への包括的介入により、AF再発が抑制されることが示されています(図2)7)。以上のことより、ABL治療に加え手術前から継続した包括的管理が治療成績向上のために極めて重要となります。

心房細動治療におけるダビガトランの使い方
ガイドラインでは、「第3段階:脳梗塞の予防」として「脳梗塞のリスクを評価し(CHADSスコアなど)、リスクのある患者には適切に抗凝固剤を投与し、脳梗塞を予防する」ことが推奨されています4)。
ダビガトラン(以下本剤)などの経口抗凝固薬(DOAC)は、AFに伴う脳梗塞予防における重要な薬剤であり、服薬アドヒアランスを良好に保つことが重要です。
本剤では、消化不良(約3%)、悪心(約1%)が発現すると報告されています8)。原因として、本剤には酒石酸が含有されており、食道に本剤が滞留すると食道炎などを引き起こす可能性があります9)。消化器症状を予防するためには下記の適切な服薬指導を行うことが大切です。
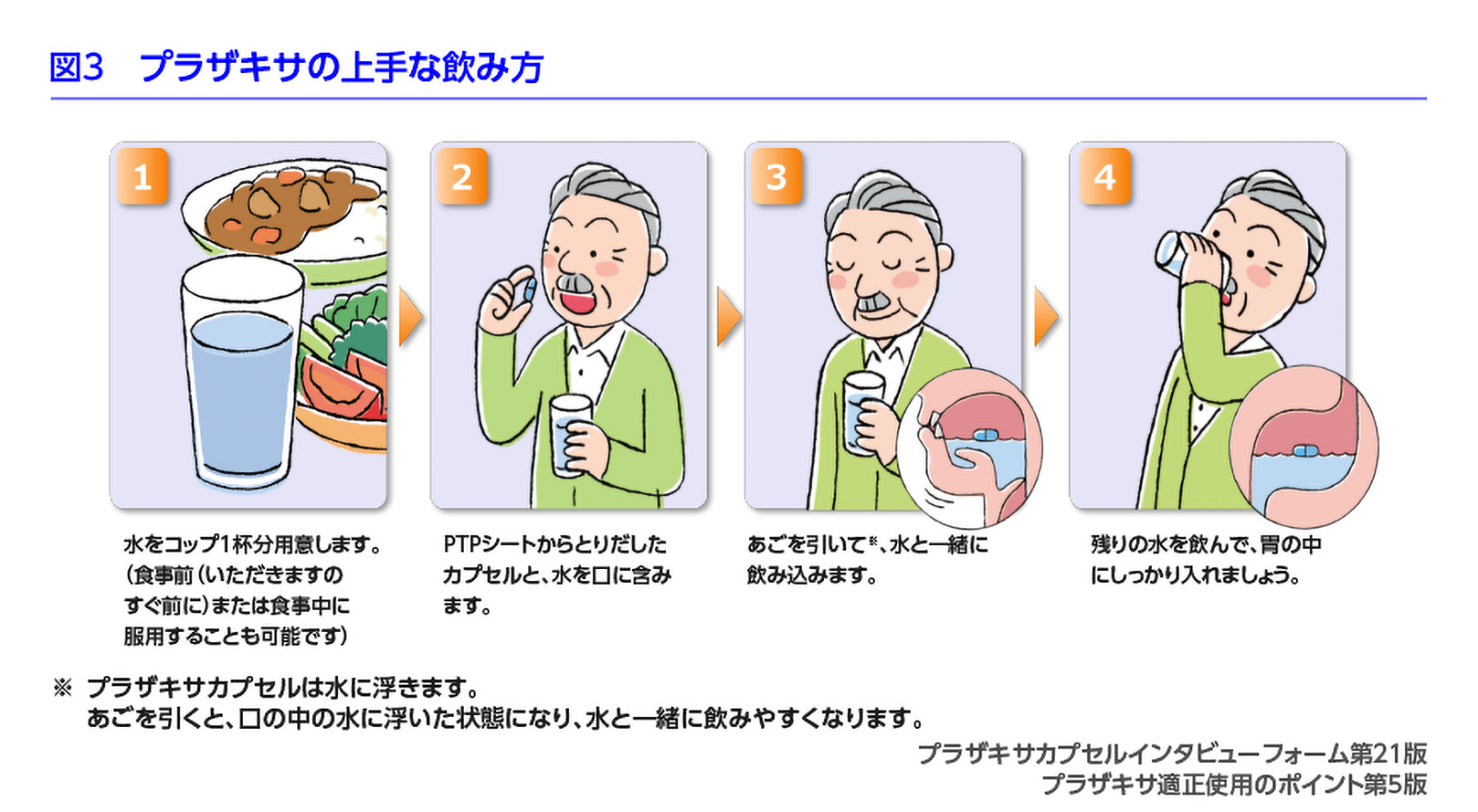
服薬指導のポイント:
服用後、確実に胃に到達させることが重要
推奨される服薬方法:
1. 食直前または食事中に服用
2. コップ1杯の水を用意
3. 本剤と水を口に含み、
4. 顎を引いて一緒に飲み込む
5. その後、残りの水を飲んで確実に胃に流す(図3)
症状の改善を目指す生活習慣管理・包括管理
ガイドラインに示されるAF包括管理の「第4段階」は症状の改善4)です。
リズムコントロールはレートコントロールと比較して患者さんによっては症状改善が大きく期待できる治療方針です。ABLはリズムコントロールの主要な治療手段ですが、その効果を最大化するにはガイドラインが示すように「リズムコントロールの有効性を高めるために、高血圧、糖尿病、睡眠時呼吸障害などの併存疾患の治療、および肥満、喫煙、過度の飲酒など生活習慣の改善を行う」ことが不可欠です。
今後、2060年には3人に1人が生涯のうちに心房細動を経験すると予測されており、「AFの再発を防ぐ」という二次予防に加えた、「発症させない」という一次予防に目を向けていく事が求められます。その基本となるのが生活習慣病管理であり、医師と患者が一緒になって治療に向き合っていくという姿勢が重要となります。
参考文献・資料
- 日本循環器学会.; 2024年循環器疾患診療実態調査報告書, 2025.
https://www.j-circ.or.jp/jittai_chosa/media/jittai_chosa2024web.pdf(2025年11月2日閲覧) - 日本循環器学会/日本不整脈心電学会.: 2020年改訂版 不整脈薬物治療ガイドライン, 2020.
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/01/JCS2020_Ono.pdf(2025年11月2日閲覧) - Hindricks G, et al.: Eur Heart J. 2021; 42(5): 373-498.
- 日本循環器学会/日本不整脈心電学会.: 2024年JCS/JHRSガイドライン フォーカスアップデート版 不整脈治療, 2024.
https://www.j-circ.or.jp/cms/wp-content/uploads/2024/03/JCS2024_Iwasaki.pdf(2025年11月2日閲覧) - Akhtar KH, et al.: J Cardiovasc Electrophysiol. 2023; 34(12): 2514-2526.
- Pathak RK, et al.: J Am Coll Cardiol. 2015; 65(20): 2159-2169.
- Vermeer J, et al.: Eur Heart J. 2025; ehaf689.
- Connolly SJ, et al.: N Engl J Med. 2009; 361(12): 1139-1151.
- 日本ベーリンガーインゲルハイム株式会社.: プラザキサ®カプセル75mg プラザキサ®カプセル110mg添付文書 2025年11月改訂第5版., 2025.
その他の関連情報


プラザキサとプリズバインドの「総合力」(動画)
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



