
HFpEFを見逃さない かかりつけ医のための心不全スクリーニングツール解説
サイトへ公開:2025年06月27日 (金)
クイックリンク
ご監修:小保方 優 先生(群馬大学医学部附属病院 循環器内科 講師)
日本は超高齢社会に突入しており、人口の約1%が心不全に罹っていると推定されています1)。その半数以上は、左室駆出率の保たれた心不全(HFpEF)2)とされていますが、心不全はその病型によらず、一般的に認知されている癌と比べても同程度に予後不良な疾患であることが報告されています3)。さらに、入院を繰り返すことでその治療には高額な医療費がかかる4)ため、重症化を防ぐための早期診断と適切な治療介入が大きな課題となっています。しかし、HFpEFの診断は容易ではなく、プライマリケアの医療従事者と専門施設との病診連携を通じた取り組みが求められます。このような状況を背景に、最近はHFpEFのスクリーニングを容易にするスコアリングシステムが開発され、実臨床での活用が期待されています。そこで今回は、新しいスコアリングシステムであるBREATH2スコアを開発された小保方優先生に、開発の経緯や今後の課題についてお話を伺いました。
注)本研究はベーリンガーインゲルハイム社/イーライリリー社の支援により行われました。
心不全の疫学およびHFpEFの概念
心不全の罹患率は加齢とともに上昇し5)6)、日本においても年々患者数が増加しています7)。現在、国内には約120万人の心不全患者がいると推定されており1)、この増加により、医療システムが対応できなくなる可能性もあることから「心不全パンデミック」と呼ばれています。
心不全は増悪と緩解を繰り返しながら生命予後を悪化させます。再入院率や死亡率が高く、日本の急性心不全患者を対象としたレジストリ研究(ATTEND、WET-HF、REALITY-AHF)のデータによれば、2015年に急性心不全で入院した患者のうち、退院から1年以内に26%が再入院し、23%が死亡することが示されており7)、また4年後の死亡率が52%8)に達していることから、急性心不全発症後の予後はきわめて悪い状況であるといえます。さらに、急性心不全の1入院当たりの医療費の中央値は78万円であり、循環器疾患の医療費の44%を占めていることから4)、医療経済的にも大きな問題となっています。
わが国で実施された疫学研究(CHART-2研究)では、心不全患者の約70%がHFpEFであると報告されています2)。HFpEFは高齢者に多くみられ、米国の大規模コホート研究でも、左室駆出率(LVEF)の低下した心不全(HFrEF)と同様に生命予後が悪いことが報告されています3)。
HFpEF早期診断の重要性
日本循環器学会のガイドライン(2017年版)においては、HFrEFには推奨される薬物療法が記載されていますが、HFpEFに関しては、うっ血に対する利尿薬や併存症の治療が記載されているのみでした9)。つまり、診断が可能であっても、エビデンスに基づいた有効な治療法は存在していませんでした。しかし、2021年から2022年にかけて大規模臨床試験の結果が相次いで発表され、SGLT2阻害薬のHFpEFに対する有効性が認められました10)11)。これらの結果を受け、2023年6月には日本循環器学会と日本心不全学会より「心不全治療におけるSGLT2阻害薬の適正使用に関するRecommendation」が発表され、LVEFや糖尿病の有無にかかわらず心不全治療薬としての位置づけが明記され12)、海外では2023年8月に欧州心臓病学会ガイドラインのフォーカスアップデート版が発表され、症候性HFpEF患者の治療としてもSGLT2阻害薬(ダパグリフロジンまたはエンパグリフロジン)が推奨クラスⅠ、エビデンスレベルAに位置づけられています13)。このように、これまで有効な治療法がなかったHFpEFに対してもエビデンスに基づいた治療が確立され、早期診断の重要性がより一層高まってきているのが現状です。
注)2025年改訂版心不全診療ガイドラインにおいては、SGLT2阻害薬(エンパグリフロジン、ダパグリフロジン)はLVEFに関わらず心不全治療薬として推奨クラスⅠ、エビデンスレベルAに位置づけられています。
HFpEFの診断手順と課題
HFpEFの診断は、臨床的に心不全症状を呈し、LVEFが正常もしくは保たれており、ドプラ心エコー法もしくは心臓カテーテル検査で左室拡張機能障害が証明されている、といった3点を基準とすることが標準的です14)。LVEFの保たれた患者における拡張機能障害の有無は、僧帽弁輪部拡張早期波(e’)、左室流入血流速波形のE波とe’のピーク速度の比(E/e’)、三尖弁逆流速度(TRV)、左房容積係数(LAVI)により評価します14)。
しかし、このような診断手法は心エコー図検査を実施できる医療施設以外では難しく、より簡便な評価法が求められています。欧州心臓病学会のHFA-PEFFスコアや米国からH2FPEFスコアが提唱されていますが、これらも心エコー図検査が必要であり、実施できない施設では当該スコアの活用が困難です。
特に日本においては、かかりつけ医が日常診療における心不全発症予防の大きな役割を担っているため、かかりつけ医によるHFpEFの評価やスクリーニングが非常に重要です。労作時の息切れを主訴とする患者を診察する際、心エコー図検査ができない施設ではHFpEFを見逃してしまう可能性があります15)。心エコー図検査を実施できない医療施設でも評価が可能なスコアリングシステムの開発が求められています。
日本人向けの簡便かつ診断精度の高いBREATH2スコアの開発
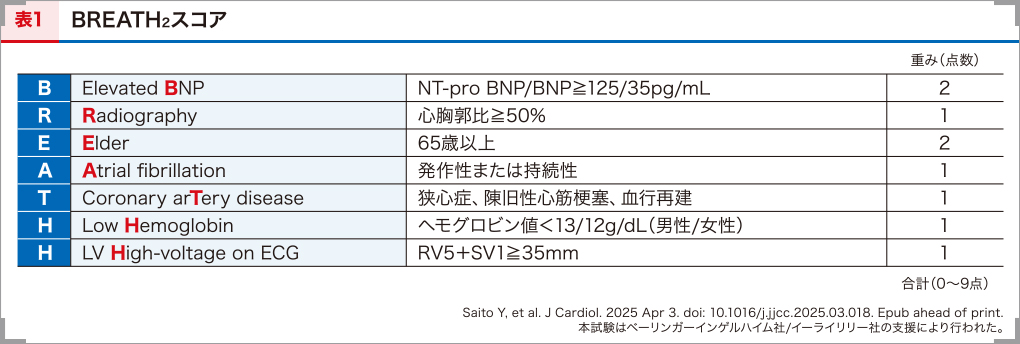
先述の通り、欧米で提唱されているスコアは心エコー図検査が必須であり、専門性の高い検査も含まれます。また、欧米人に比べて日本人は肥満が少なく、欧米で作成されたスコアをそのまま活用するのは限界があると感じていました。このような背景から、日本においてHFpEFを早期診断するには、病診連携を前提とした、かかりつけ医がHFpEFを評価できるスクリーニングツールの開発が求められていました。そこで、われわれはHFpEFを同定するために7つの評価項目からなるスコアリングシステムとして「BREATH2スコア」を開発しました16)。なお、このスコア名は、elevated BNP、Radiography、Elder、Atrial fibrillation、coronary arTery disease、low Hemoglobin、LV High-voltage on ECGから命名しています。
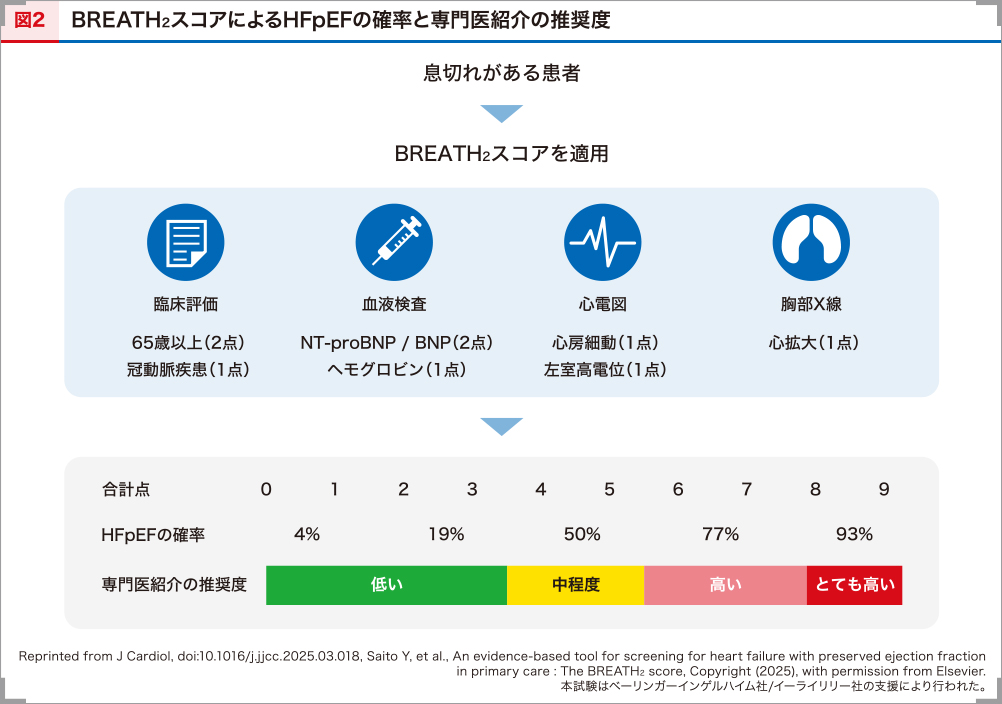
具体的には、NT-proBNPが125pg/mL以上またはBNPが35pg/mL以上で2点、胸部X線における心拡大(心胸郭比が50%以上)で1点、65歳以上で2点、発作性/持続性心房細動で1点、狭心症/陳旧性心筋梗塞/血行再建術で1点、貧血(ヘモグロビン値が男性13g/dL未満、女性12g/dL未満)で1点、心電図で左室肥大(SV1+RV5が35mm以上)があれば1点とし、0~9点の合計点からHFpEFの検査前確率を予測するものです(表1)16)。そして、BREATH2スコアが8~9点であれば約90%、6~7点では約70%、4~5点では約50%の確率でHFpEFを予測することができます16)。
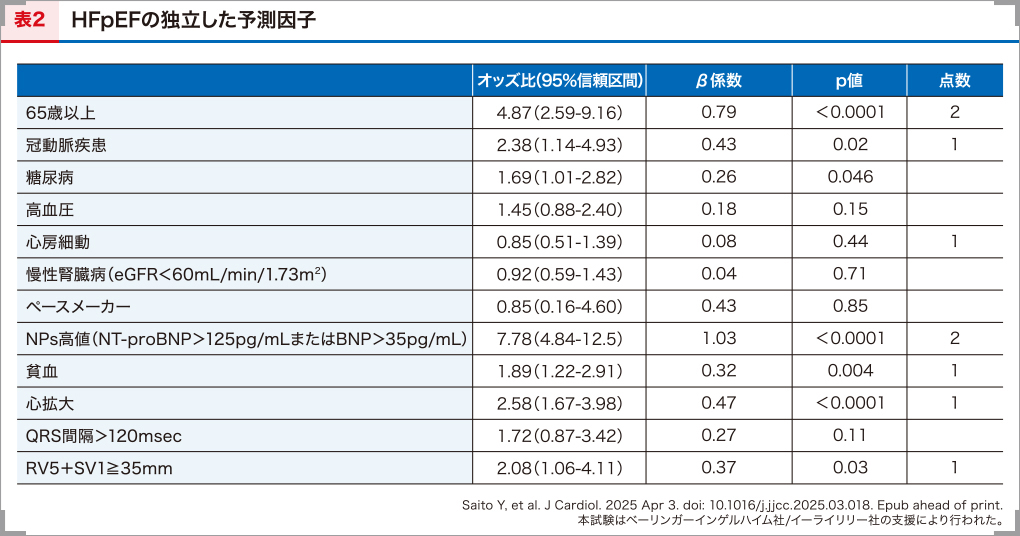
7つの評価項目を選定した背景を説明します。当院の息切れ外来に紹介された心不全が疑われる患者622例に対し、運動負荷心エコー図検査を実施しました。これにより、HFpEFと診断されたHFpEF群283例と、HFpEFではない対照群339例の患者背景を基に、多変量ロジスティック回帰分析を行いました。その結果、65歳以上、冠動脈疾患、NT-proBNP/BNP高値、貧血、胸部X線による心拡大、心電図による左室肥大の6項目が、HFpEFの独立した予測因子であることが明らかになりました(表2)16)。これに心房細動を加えた7つの項目を評価基準とし、オッズ比の大きい65歳以上とNT-proBNP/BNP高値を各2点、他の項目を各1点としました。
ここで、多変量ロジスティック回帰分析において独立した予測因子ではなかったにもかかわらず、心房細動を評価項目の1つに加えた理由について触れておきたいと思います。今回の検討では、HFpEFの診断にHFA-PEFFスコアを使用しました。HFA-PEFFスコアでは洞調律と心房細動で異なる評価基準を設けており、たとえばBNP/NT-proBNPは洞調律より心房細動のほうで基準が高くなっています17)。また、心エコー図検査による評価も心房細動では洞調律に比べて評価基準が厳しく設定されています。これは、心房細動ではNT-proBNPが高値になり、左房拡大が心エコー図に反映されやすいことなどが考慮されたことによりますが、HFA-PEFFスコアを使うと心房細動の中のHFpEF患者が診断されにくくなります。これが、今回の検討で心房細動が独立した予測因子にならなかった原因であると考えました。心房細動がHFpEFの発症リスクであることも考慮し、BREATH2スコアでは心房細動を評価項目に組み入れています。
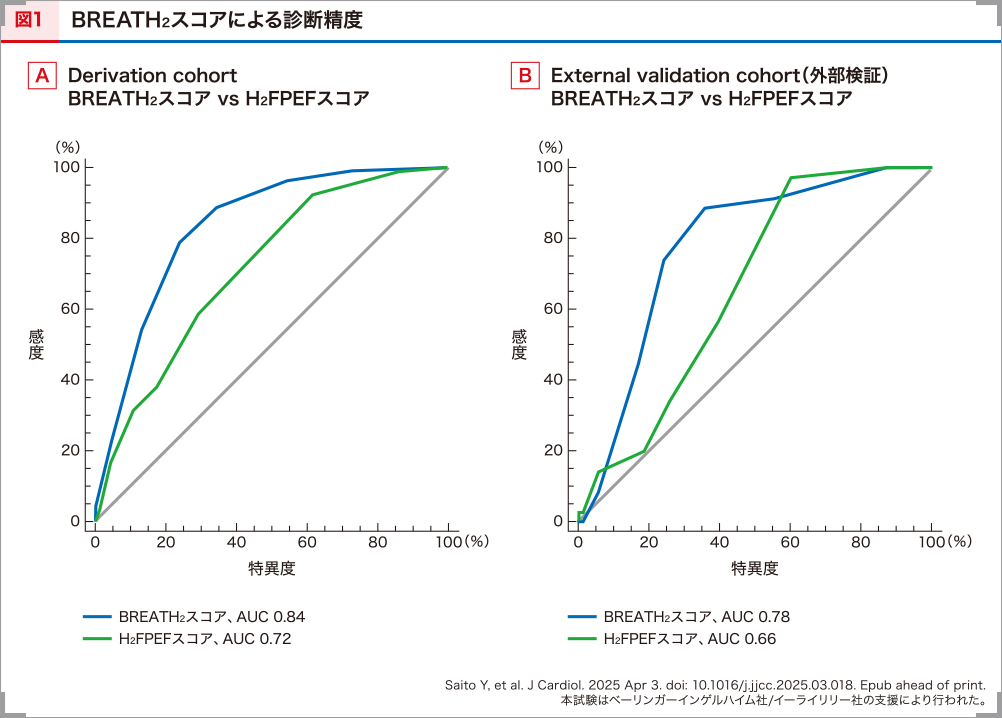
BREATH2スコアによる診断精度について検討するため、ROC曲線による解析を行いました。その結果、BREATH2スコアはHFpEF群と対照群を明確に区別し(曲線下面積[AUC]0.84)、H2FPEFスコアと比較しても優れた診断能力を示しました(AUC 0.84 vs 0.72、Delong法、p<0.0001)(図1A)16)。加えて、外部の検証として順天堂大学医学部附属順天堂医院の105例を対象に診断精度を検証したところ、同様にBREATH2スコアはHFpEF群と対照群を明確に区別しており(AUC 0.78)、H2FPEFスコアと比較しても優れた診断能力を示しました(AUC 0.78 vs 0.66、Delong法、p=0.02)(図1B)16)。
胸部X線や心電図がなくても評価可能なBREATHスコア
胸部X線や心電図検査の実施が難しい医療施設もあり、そのような場合はBREATH2スコアを使用することはできません。そこで、BREATH2スコアから胸部X線での心拡大(1点)と心電図での左室肥大(1点)を除外し、評価項目を5項目、合計点を0~7点としたBREATHスコアを作成しました。7項目で評価するBREATH2スコアよりも診断精度は若干劣るものの、ROC曲線による解析ではHFpEF群と対照群を明確に区別していました(AUC 0.82)16)。
設備やマンパワーなどの理由で胸部X線や心電図検査の実施が難しい医療施設が存在する中で、BREATHスコアを活用したスコアリングシステムの導入は、HFpEFの早期診断に大いに役立つと考えられます。
かかりつけ医による隠れ心不全患者の効率的な発掘の重要性と今後の展望
心不全は増悪と緩解を繰り返しながら生命予後を悪化させるため、できるだけ早期から治療介入を行う必要があります。特に日本においては、高齢者が罹患しやすいHFpEF患者が日常診療の中に多く隠れていると考えられ、その隠れ心不全患者をいかに早期に発見し、治療に結びつけるかが地域医療の重要な課題となっています。
そこで、群馬県前橋市では、2023年5月から「運動負荷試験を使った心不全の早期診断事業」を開始しました。これは前橋市医師会と当院の息切れ外来が協力し、心不全の早期診断を目指した取り組みです。本事業により、息切れ外来への紹介患者のうち前橋市からの割合が47%から86%に急増し、HFpEFの診断割合も32%から39%に上昇しました。
この取り組み結果からも、かかりつけ医によるスクリーニングがきわめて重要であることがわかります。隠れ心不全患者を発見するためには、日常診療において息切れがある患者を診察する場合には常にHFpEFの可能性を念頭に置く必要があります。HFpEFが疑われる場合、まずNT-proBNPまたはBNPを測定し、異常がみられた際にはBREATH2スコアやBREATHスコアを使用して評価してもらいたいと考えています。その結果、HFpEFの可能性がある場合には、循環器専門医に紹介するという、病診連携を実現したいと考えています。
前述のように、BREATH2スコアの点数がHFpEFの可能性と連動しており、スコアが4~5点の場合、約50%の確率でHFpEFと診断されるため(図2)16)、たとえば4点を基準として専門医への紹介を検討いただくことも有効かと考えます。
今後の展望としては、BREATH2スコアと生命予後との関連性について解析を行うことで、治療介入の重要性を評価できるスコアリングシステムに発展させていきたいと考えています。さらに、各評価項目に対する介入がBREATH2スコアを低下させた場合、心肺機能や生命予後の改善がどの程度みられるかについて検討し、治療介入による臨床的意義を明らかにしたいと計画しています。
このBREATH2スコアの使用が地域医療の中で広く普及し、病診連携を通して隠れ心不全患者の早期発見と早期治療に結びつけることで、心不全パンデミック対策に貢献できることを期待しています。
[利益相反]本研究は、ベーリンガーインゲルハイム社およびイーライリリー社から資金提供および支援を受けています。
研修医時代の疑問から始まったHFpEF研究

初期臨床研修後、前橋赤十字病院で後期研修医として勤務していました。当時、LVEFが正常な患者は心不全と見なされないのが一般的でした。明らかに心不全の症状を呈しつつも診断されない患者の存在に疑問を感じたことが、HFpEFへの関心を深めるきっかけとなりました。後期レジデントを経て群馬大学医学部附属病院循環器内科にて助教として勤務後、HFpEF研究のため米国メイヨークリニックへ留学し、HFpEFの知識や血行動態の解釈、臨床研究の技術を学びました。現在は、心エコー、右心カテーテル検査、運動負荷を通した心不全患者の診療に携わりつつ、HFpEFに関する臨床研究に取り組んでいます。
References
- Okura Y, et al. Circ J. 2008 ; 72 : 489-91.
- Shiba N, et al. Circ J. 2011 ; 75 : 823-33.
- Owan TE, et al. N Engl J Med. 2006 ; 355 : 251-9.
- Kanaoka K, et al. Circ J. 2019 ; 83 : 1025-31.
- Bleumink GS, et al. Eur Heart J. 2004 ; 25 : 1614-9.
- Mizuno M, et al. Eur J Intern Med. 2016 ; 27 : 80-5.
- Shiraishi Y, et al. J Am Heart Assoc. 2018 ; 7 : e008687.
[利益相反]著者にベーリンガーインゲルハイム社より謝礼等を受領している者が含まれる。 - Ide T, et, al. Circ J. 2021 ; 85 : 1438-50.
- 日本循環器学会, 他. 2021年JCS/JHFSガイドライン フォーカスアップデート版 急性・慢性心不全診療. 2024.
- Anker SD, et al. N Engl J Med. 2021 ; 385 : 1451-61.
[利益相反]本試験はベーリンガーインゲルハイム社/イーライリリー社の支援により行われた。 - Solomon SD, et al. N Engl J Med. 2022 ; 387 : 1089-98.
- 日本循環器学会・日本心不全学会. 心不全治療におけるSGLT2阻害薬の適正使用に関するRecommendation. 2023.
- McDonagh TA, et al. Eur Heart J. 2023 ; 44 : 3627-39.
- 日本循環器学会, 他. 急性・慢性心不全診療ガイドライン(2017年改訂版). 2022.
- Obokata M, et al. Eur Heart J. 2018 ; 39 : 2810-21.
- Saito Y, et al. J Cardiol. 2025 Apr 3. doi: 10.1016/j.jjcc.2025.03.018. Epub ahead of print.
[利益相反]本試験はベーリンガーインゲルハイム社/イーライリリー社の支援により行われた。 - Obokata M, et al. J Card Fail. 2023 ; 29 : 375-88.
その他の関連情報


『2025年改訂版 心不全診療ガイドライン』のポイントと、心不全の併存症として追加された慢性腎臓病について
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



